Факторы и группы риска злокачественных новообразований женских


Факторы и группы риска злокачественных новообразований женских половых органов

Раннее распознавание злокачественных опухолей внутренних половых органов является до настоящего времени нерешенной проблемой. В большинстве случаев диагноз устанавливают при далеко зашедшем опухолевом процессе. Поэтому в клинической онкологии получила развитие концепция о факторах и группах риска в диагностике опухолей. Факторы риска - это не этиологические, а патогенетические признаки, которые повышают риск развития заболевания. Совокупность нескольких факторов (не менее 3 -х) составляют синдром.
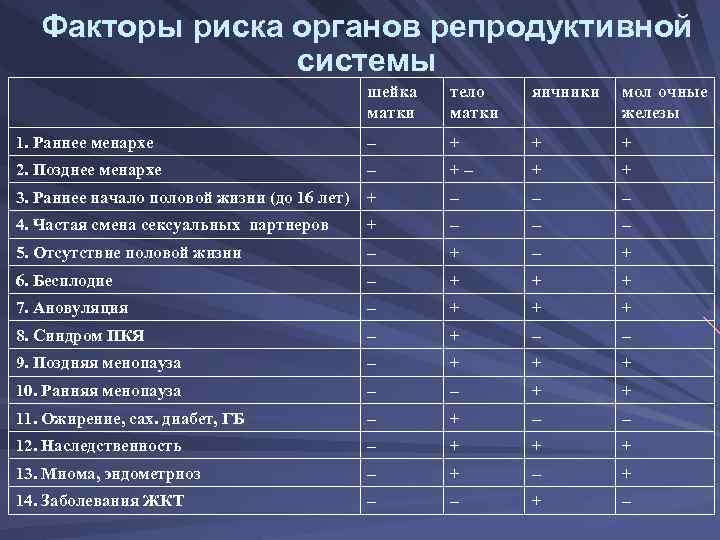
Факторы риска органов репродуктивной системы шейка тело яичники мол очные матки железы 1. Раннее менархе – + + 2. Позднее менархе – +– + + 3. Раннее начало половой жизни (до 16 лет) + – – 4. Частая смена сексуальных партнеров + – – 5. Отсутствие половой жизни – + – + 6. Бесплодие – + + 7. Ановуляция – + + 8. Синдром ПКЯ – + – 9. Поздняя менопауза – + + 10. Ранняя менопауза – – + 11. Ожирение, сах. диабет, ГБ – + – 12. Наследственность – + + 13. Миома, эндометриоз – + – + 14. Заболевания ЖКТ – – + –

Для выявления онкозаболеваний имеют также значение такие факторы, как: 1. Возраст а) пограничный возраст 40 лет, крутой подъем заболеваемости (онко) и смертности. б) в постменопаузе нарастают эндокринно-обменные нарушения, играющие важную роль в патогенезе рака эндометрия, рака яичников, рака молочных желез. в) но и у молодых женщин (особенно во время беременности) может быть спровоцирован рост злокачественных опухолей (нередки сочетания: рак шейки матки и беременность, рак яичников и беременность), в связи с чем с 20 лет обследование шейки на АК.

2. Генетическая предрасположенность а) у больных при предраке и раке эндометрия выявляется неблагоприятная наследственность по раку эндометрия, раку яичников, раку молочной железы. б) у кровных родственников больных раком эндометрия отмечена высокая частота рака молочной железы, рака яичников, и rectum. в) у кровных родственниц больных раком эндометрия, раком яичников, раком молочной железы повышен риск возникновения не только одноименной опухоли, но и опухолей других локализаций. Поэтому целесообразно включать родственниц онкобольных в группы риска и проводить углубленное обследование.

Учет всех факторов риска позволяет включить конкретную женщину в группу риска по возникновению злокачественных опухолей женских половых органов. Так например: 1) У возрастных девственниц в сочетании с ожирением высокий риск возникновения рака эндометрия, рака молочной железы, рака эндометрия. 2) При раннем начале половой жизни + нерегулируемая фертильность или частая смена сексуальных партнеров риск рака шейки матки. 3) Ранние первые роды до 16 лет увеличивают риск рака шейки матки, но снижают риск рака эндометрия, рака яичников, рака молочной железы. 4) У женщин, страдающих бесплодием, нарушениями менструального цикла, ановуляцией + нейроэндокринные обменные нарушения 1 патогенетический вариант рака эндометрия.

Схема выявления групп риска. 1 этап. Скрининг-метод (“отсев” больных 2 раза в неделю осмотр от здоровых). Осмотр, пальпация половых органов + пальпация молочных желез + цитология мазков с экто- и эндоцервикса на АК. С 40 -45 лет проводят анкетирование, где учитывают факторы риска возникновения гормонозависимых опухолей. Современный подход к диагностике на данном этапе: скрининг а) для шейки - онкоцитология, б) для эндометрия - радиометрия, в) яичники - УЗИ, г) мол. железы - маммография.

2 этап. Форсируют группы риска проводят углубленное обследование в зависимости от локализации процесса. Все это способствует не только выявлению начальных стадий рака, но и фоновых, предраковых процессов или преинвазивного рака. В свою очередь: 1. Выявление начальных форм рака женских половых органов способствует снижению смертности от онкозаболеваний. 2. Уменьшение показателей заболеваемости достигается лечением: а) фоновых заболеваний, б) предраковых, в) преинвазивного рака.

Профилактика рака: Первичная профилактика: исключение действия этиопатогенетических факторов (перечисленных выше) + рациональная диета, факторы внешней среды, климатические факторы. Регулируемая сексуальная жизнь, планирование беременности. Вторичная - лечение фоновых и предраковых состояний. Чтобы детально уяснить значение факторов и групп риска в выявлении опухолей необходимо знать клинику, диагностику всех локализаций злокачественных опухолей женских половых органов.

Фоновые, предраковые заболевания. Рак шейки матки Наиболее часто раковому процессу шейки матки предшествуют фоновые предраковые заболевания. Фоновыми называются заболевания и изменения влагалищной части шейки матки, которые способствуют возникновению рака шейки матки. Фоновые заболевания: 1) Псевдоэрозия (эндоцервикоз). 2) Эктропион. 3) Полип. 4) Эндометриоз. 5) Лейкоплакия. 6) Эритроплакия. 7) Папиллома. 8) Цервициты. 9) Истинная эрозия.

Предраковые состояния - это облигатные состояния, которые если не лечить, приводят к раку. Сюда относятся: 1) Дисплазии - это атипия эпителиального пласта различной степени (нарушение слоистости), не захватывающая поверхностный слой. 2) атипическая лейкоплакия.

Этиология фоновых, предраковых состояний и рака шейки матки 1. Родовые травмы. 2. Аборты. 3. Воспалительные процессы. 4. Нарушение гормональной функции яичников. 5. Раннее начало половой жизни, частая смена сексуальных партнеров. 6. Анаплазия эпителиального покрова ШМ часто встречается у женщин с инфекционными заболеваниями половых органов, вызванных герпеса типа 2 и вирусом папилломы человека. Вирус герпеса типа 2 обнаружен у 20% больных с дисплазией и карциномой. 7. Трихомонадная инфекция. У больных с раком шейки матки трихомонадный кольпит наблюдался в 5, 5 раз чаще, чем у здоровых женщин. 8. Профессиональные вредности. 9. Длительно существующие фоновые и предраковые заболевания.

Клиника рака шейки матки а) фоновые и предраковые заболевания не проявляются; б) бели водянистые, жидкие лимфорея + инфекция гнойные бели; в) контактные кровянистые выделения; г) боли д) нарушение функции соседних органов

Диагностика: 1. Жалобы – анамнез. 2. Осмотр в зеркалах. 3. Обзорная простая кольпоскопия. 4. Мазки на атипические клетки (АК) с шейки матки (информативная достоверность (98%); 5. Расширенная кольпоскопия. 6. Влагалищное исследование, ректо-вагинальное исследование. 7. Прицельная биопсия. 8. Выскабливание цервикального канала, при раке раздельное диагностическое выскабливание эндометрия и цервикального канала. Для выяснения стадии процесса: а) экскреторная урография, хромоцистоскопия; б) компьютерная томография, тазовая лимфография, ангиография.

Лечение фоновых заболеваний 1. Противовоспалительная терапия. 2. Гормональная. 3. Пластическая операция на матке. 4. ДЭК. 5. Криотерапия. 6. Лазеротерапия. 7. При рецидивах фоновых и предраковых состояний диатермоэксцизия, ампутация шейки матки.

Классификация рака шейки матки: 1. Морфологические формы: 1) экзофитная: плотные бугристые разрастания - “цветная капуста”. 2) эндофитная: кратерообразная язва в цервикальном канале более злокачественное течение. 3) смешанные формы. По гистологическому строению: 1) железистый 2) плоскоклеточный (чаще) По степени зрелости: плоскоклеточный рак 1) зрелые формы с ороговением 2) рак средней степени 3) рак незрелый.

Международная классификация: 0 стадия C-r in situ, внутриэпителиальный, преинвазивный. 1. 1 a - микроинвазивный рак (до 3 мм). 2 а - инвазивный. ограничен шейкой. 2 st. а) параметральный вариант не переходит на стенку таза. б) вагинальный - не захватывает нижней трети вагины, в) маточный вариант. 3 st. а) параметральный вариант захватывает область малого таза. б) вагинальный на н/треть влагалища, в) изолированные MTS (тазовые лимфоузлы у ст. таза). 4 st. Рак переходит на мочевой пузырь, на прямую кишку, отдаленные MTS.

Лечение: 1) C-r in situ диатермоэксцизия ШМ с последующим гист. исследованием. Если же цервикальный канал поражен гистерэктомия без придатков. При раке шейки матки 1 st. и 2 st. маточного варианта комбинированный метод лечения: 1 этап - расширенная экстирпация матки. 2 этап - лучевая терапия. В остальных случаях метод сочетанной лучевой терапии: внутриполостная рентгенотерапия + наружное облучение малого таза или полостная радиотерапия.

Гиперпластические процессы и рак эндометрия Классификация рака: 1 st. - рак ограничен пределами эндометрия. 2 st. - а) рак инфильтрацией миометрия, б) с инфильтрацией параметрия с одной или обеих сторон, не переходящий на стенку таза, в) рак тела матки с переходом на шейку матки. 3 st. а) рак тела матки с инфильтрацией на одной или обеих сторонах с переходом на стенку таза. б) рак тела матки с MTS в регион. л/у, в придатки матки, влагалища. в) рак тела матки с прорастанием брюшины, но без вовлечения близлежащих органов. 4 st. a) рак тела матки с прорастанием брюшины, мочевой пузырь, прямую кишку. б) рак с отдаленными MTS.

Гиперпластические процессы возникают: 1. У бесплодных женщин. 2. У малорожавших. 3. У женщин с НМФ. 4. У не живущих половой жизнью. 5. При эндокринных заболеваниях. 6. У применяющих эстрогены длительно. 7. При нейроэндокринных нарушениях.

2 патогенетических варианта рака эндометрия: 1 - 70%. Нейроэндокринный синдром, ожирение, сахарный диабет, гипертоническая болезнь. 2 - 30%. Нет нейроэндокринных нарушений, в яичниках фиброз ткани. При 1 варианте чаще высокодифференцированная опухоль более доброкачественна. При 2 варианте чаще низкодифференцированная

Лечение: комбинированный метод лечения 1 этап - экстирпация матки с придатками. 2 этап - п/о облучение. При неоперабельных случаях, тяжелой экстрагенитальной патологии сочетанная лучевая терапия:

Опухоли яичников Среди злокачественных опухолей опухоли яичников занимают 2 место. Встречаются часто в молодом возрасте. Классификация ВОЗ в 1973 г. 8 групп: 1. Эпителиальные опухоли: а) серозные: - муцинозные - эндометриоидные - мезонефроидные - смешанные. б) опухоль Бреннера. в) Неклассифицированные опухоли. 2. Опухоли стромы полового тяжа - гормонально активные опухоли. а) Гранулезо-клеточная опухоль - фолликулома. б) Тека-клеточная - текома. в) Гранулезо-тека-клеточная. г) Андробластома - маскулинизирующая. 3. Липидноклеточные опухоли - это опухоли из дистопированного коркового слоя надпочечников: а) гипернефромы б) лютеомы.

3. Липидноклеточные опухоли - это опухоли из дистопированного коркового слоя надпочечников: а) гипернефромы б) лютеомы. Клиника: дефеминизация, маскулинизация, иногда наличие с-ма Кушинга. 4. Герминогенные опухоли 10% из элементов недифференцированной гонады в связи с пороками 1) Дисгерминомы - злокачественные опухоли, т. к. рано MTS в парааортальные л/у по висцеральной брюшине. Встречаются у девочек, молодых женщин, быстро растет до больших размеров d 20 см. 2) Тератомы: а) зрелые (дермоидные кисты) б) незрелые в) тератобластомы - содержит элементы всех трех зародышевых листков (эктодермы, мезодермы, энтодермы).

3) Опухоли типа энтодермального смешанного типа при пороках эмбрионального развития (у девочек). 4) Эмбриональная карцинома в детстве. Высокая злокачеств. MTS л/у и гематогенно. 5) Гонадобластома - редкая опухоль гомолог. ранних стадий развития половой жизни. 6) Опухоли мягких тканей - редко. 7) Неклассифицированные опухоли. 8) Вторичные метастатические опухоли (Крукенберга желудка, ЖКТ, при раке молочной железы 2 -х стороннее крупнобургистое, плотное. 9) Неопухолевые образования: простые кисты: параовариальные воспалительные эндометриоидные фолликулярные кисты желтого тела

Классификация: первичный рак вторичный метастатический. 1 st. Рост опухоли ограничен яичниками. 1 а - один яичник 1 б - оба яичника. 2 st. а) на матку, трубы. б) + брюшина (асцита нет) с) 2 а + 2 б + асцит. 3 st. Диссеминация по брюшине: MTS в забрюшинные лимфоузлы, MTS в сальник. 4 st. Прорастание соседних органов, отдаленные MTS. Пути распространения: 1) по протяжению 2) лимфогенно (парааортальные, подвздошные, паховые) 3) диссеминация по брюшине 4) по сосудам.

Лечение: in citu ц/д во время операции. Киста - резекция яичника. Доброкачественная опухоль - аднексэктомия. Пограничная опухоль: у молодых женщин: 1) аднексэктомия с одной стороны 2) резекция б/сальника 3) клиновидная биопсия другого яичника. Затем 3 курса Х-терапии. После 47 лет - надвлагалищная ампутация матки с придатками + резекция б/с. При раке: комплексное лечение. Операция: надвлагалищная ампутация матки + резекция б/с. В последующем курсы Х-терапии в зависимости от стадии. При раке 1 st. - 3 курса Х-терапии (интервал) через 3 нед. При 2 st. - 5 курсов ч/з 3 нед. При 3 st. - 6 -8 курсов до ремиссии. Профилактические курсы через 6 мес. не проводятся, лечение только при рецидивах. Препараты, используемые для Х-терапии: циклофосфан, тиотэф, 5 - фторурацил, платин, платидиам, доксорубицин, адриабластин в/м, в/брюшинно, в/в, эндолимфатически. Для оптимизации лечебного процесса 2 -3 курса Х-терапии (при неоперабельных случаях), затем операция + химиотерапия.

Саркомы матки - это соединительнотканные незрелые злокачественные опухоли, низкодифференцированные. Они возникают из мышечной или соединительной ткани, миомы. Встречаются редко: 0, 05% ко всем гинекологическим заболеваниям. Клиника: 1. Быстрый рост опухоли. 2. Кровотечение. 3. Боли.

Классификация: 1 st. - только матки оперативное лечение. 2 st. - за пределы матки, инфильтрация, не доходят до стенок таза. 3 st. - мочевой пузырь, кишки, стенки таза. К/д 1) Лейомиосаркома, 2) Мезодермальная саркома. Комбинированный метод. Лейомиосаркома чаще в теле матки (из узла миомы). Операция: экстирпация матки с придатками, т. к. в л/у не метастазирует). Облучать при лейомиосаркоме не надо. Только при распространенном процессе. Если после надвлагалищной ампутации матки по поводу миомы г/о саркома необходима релапаротомия. Показано к х-терапии: адриабластин, венекристин, платин, доксорубицин. Если нет возможности оперировать - сочетанная лучевая терапия. При 3 st. - комплексное лечение: операция + х- терапия + облучение.

Хорионэпителиома Злокачественная опухоль, происходящая из трофобласта. Состоит из двух видов клеток - синцития и цитотрофобласта. Собственных сосудов не имеют, как плодное яйцо питается за счет крови женщин. Впервые описан Meyer в 1908 г. В 1910 г. Ewing подразделил трофобластические опухоли на 3 вида: 1) пузырный занос 2) деструктивная хорионаденома 3) хорионкарцинома. Источником хорионэпителиомы после родов и абортов являются остатки плодного яйца плацентарный полип. Чаще возникает в детородном периоде, заболевают на протяжении первого года последней беременности. Клиника: кровотечение после выскабливания или через 2 -3 недели после родов. MTS в легкие, стенки влагалища.

Различают: 1. Ортотопную х-э-опухоль, локализованную в органе, где имплантационное яйцо: матка, маточная труба, яичники, брюшная полость. 2. Гетеротопную к-э-перв. опухоль is в различных органах, но вне имплантации плодного яйца легкие, влагалище, головной мозг. 3. Тератогенная из смешанных опухолей эмбрионального происхождения, очень редко у небеременных женщин, мужчин, детей. Диагностика: 1. Клиника: а) рецидивирующие маточные кровотечения, б) перфорация матки острый живот, в) лихорадочные состояния т. к. некроз и инфицированные опухоли. 2. Объективно: Увеличение матки, бугристость, несоответствие сроку беременности. 3. Диагностическое выскабливание пузырный занос пузырьки. Выскабливаем осторожно, т. к. MTS. 4. Высокий уровень ХГ в моче.

Лечение: 1) Очень эффективна Х-терапия: метотрексат в/м 20 -30 мг 4 -10 дн. , 6 меркаптопурин 300 -400 мг ежедневно 10 дней, актиномицин 500 -1000 мг/кг в/в ч/з день, рубомицин 50 -60 мг, винбластин. Всего проводят 10 -12 курсов, интервал между курсами 3 недели. При кровотечении, большой матке операция + химиопрепараты.
Факторы и группы риска злокачественных.ppt
- Количество слайдов: 32

