Экстренная доврачебная помощь при угрожающих жизни нарушениях дыхания

Экстренная доврачебная помощь при угрожающих жизни нарушениях дыхания Б.Н. Шах

Осуществляется в такой последовательности: 1. обмен воздуха между атмосферой и альвеолами легких 2. обмен газов между альвеолами легких и кровью (внешнее дыхание) 3. транспорт газов кровью 4. обмен газов между кровью и тканями (тканевое дыхание) Обмен кислородом и углекислым газом между организмом и окружающей средой называется внешним ДЫХАНИЕМ.

Аппарат внешнего дыхания Система управления: Дыхательные центры Рецепторы (сенсоры) Нервные проводники Механический привод: Грудная клетка Дыхательные мышцы Бронхолегочная система: Кондуктивная зона (воздухоносные пути) Газообменная зона (альвеолы)

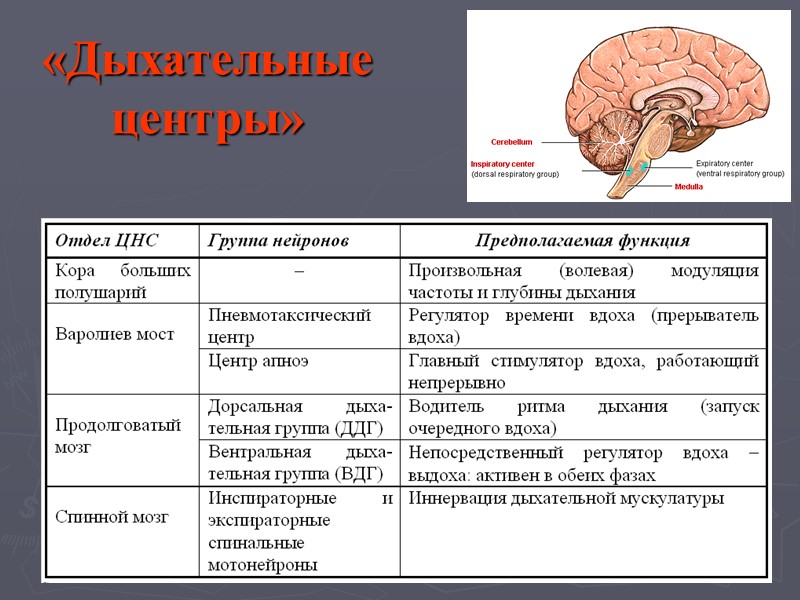
«Дыхательные центры»

Факторы, влияющие на активность инспираторных нейронов

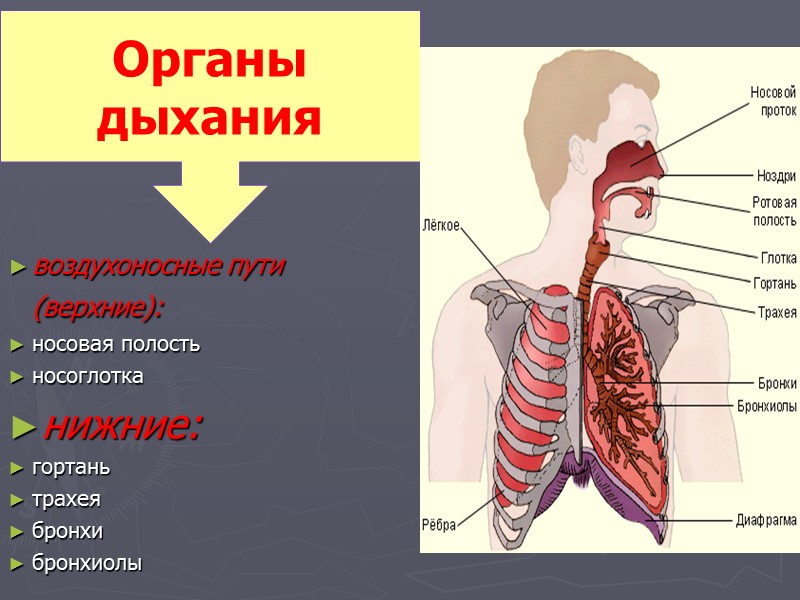
воздухоносные пути (верхние): носовая полость носоглотка нижние: гортань трахея бронхи бронхиолы Органы дыхания
Бронхиальное дерево

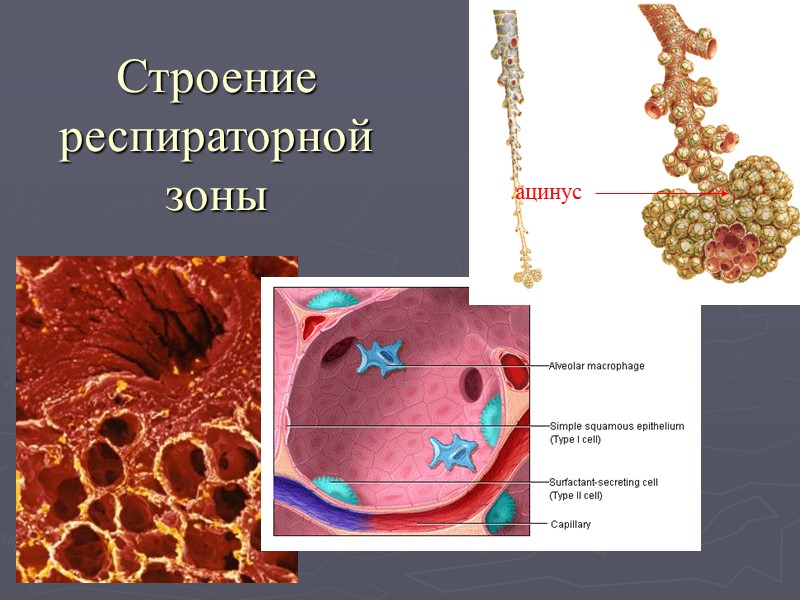
Строение респираторной зоны ацинус

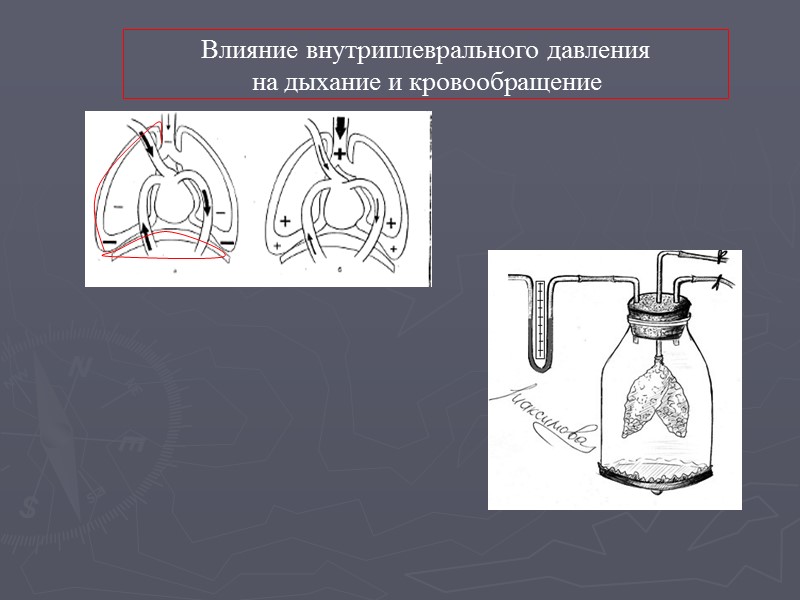
Влияние внутриплеврального давления на дыхание и кровообращение
грудной (реберный) или брюшной (диафрагмальный) тип дыхания Различают в зависимости от преимущественного участия в акте вдоха мышц грудной клетки и диафрагмы. У мужчин преобладает брюшной тип, у женщин - грудной тип дыхания. В некоторых случаях, например при физической нагрузке, в акте дыхания могут принимать участие вспомогательные мышцы - это мышцы плечевого пояса и шеи (грудино-ключично-сосцевидная, лестничные мышцы, грудные большая и малая, передние зубчатые). Оптимальным считается так называемое полное дыхание, в котором одновременно представлены грудное и брюшное.
Транспорт кислорода H+ + HbO2 ↔ HbH+ + O2 Эффект Бора – снижение сродства гемоглобина к кислороду в кислой среде CO2 НbH+ + CO2 – HbCO2 + H+ HbCO2 + O2 – HbO2 + CO2 +H2O = H2CO3 Эффект Кристиансена-Дугласа-Холдейна H2O

Газообмен в легких и тканях. Вдыхаемый атмосферный воздух содержит около 79% азота, 21% кислорода и 0,03% диоксида углерода. Выдыхаемый воздух содержит около 4% углекислого газа и 16% кислорода. Количества выдыхаемого кислорода достаточно для реанимации другого человека.

Острая дыхательная недостаточность Состояние, при котором максимальное напряжение всех компенсаторных систем организма неспособно обеспечить его адекватное насыщение кислородом и выведение углекислого газа А. П. Зильбер

Основная задача, которую нужно решить при оценке неотложного состояния у больного с дыхательной недостаточностью, сводится к выявлению признаков нарушения газообмена, а при их наличии -определению характера ОДН.
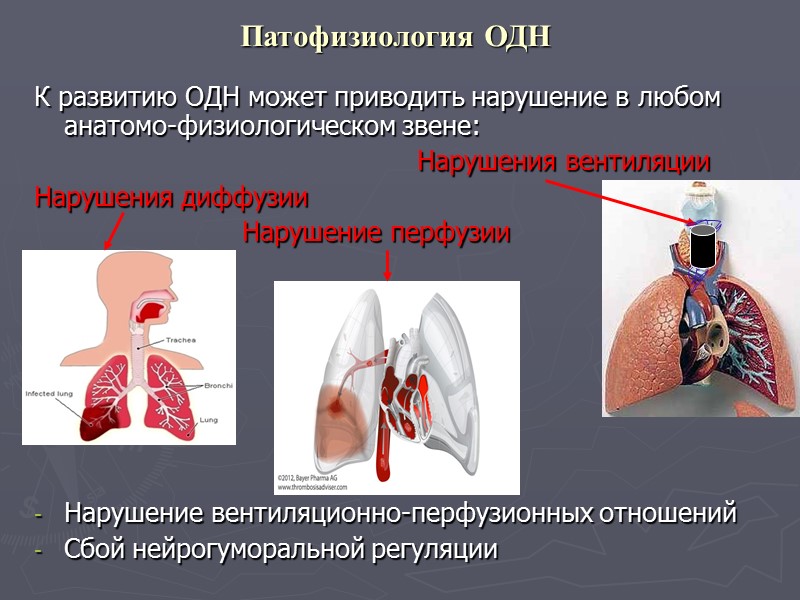
Патофизиология ОДН К развитию ОДН может приводить нарушение в любом анатомо-физиологическом звене: Нарушения вентиляции Нарушения диффузии Нарушение перфузии Нарушение вентиляционно-перфузионных отношений Сбой нейрогуморальной регуляции

Классификация острой дыхательной недостаточности Первичная ОДН: -нарушение проходимости дыхательных путей; -уменьшение дыхательной поверхности легких; -нарушение центральной регуляции дыхания; -нарушения передачи импульсов в нервно-мышечном аппарате, вызывающие расстройство механики дыхания; -другие патологии. Вторичная ОДН: -гипоциркуляторные нарушения; -нарушения микроциркуляции; -гиповолемические расстройства; -кардиогенный отек легких; -тромбоэмболия легочной артерии (ТЭЛА); -шунтирование (депонирование) крови при различных шоках.

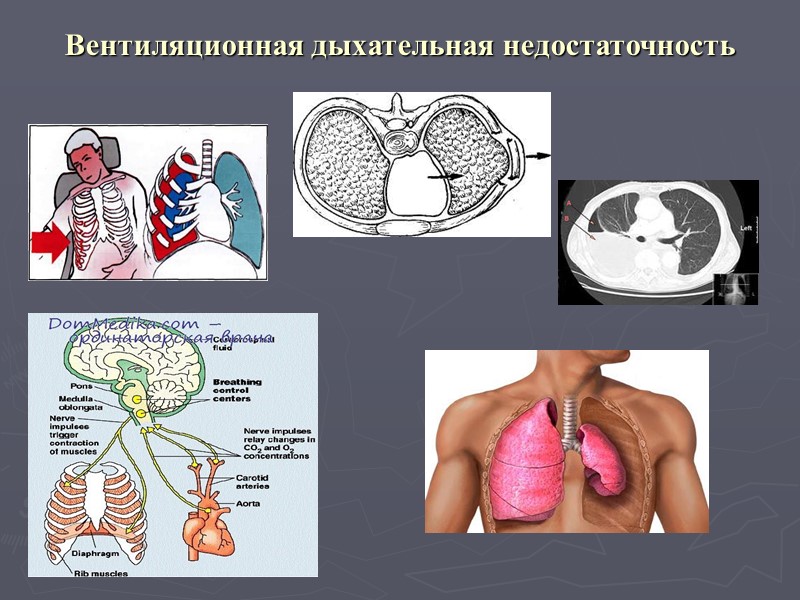
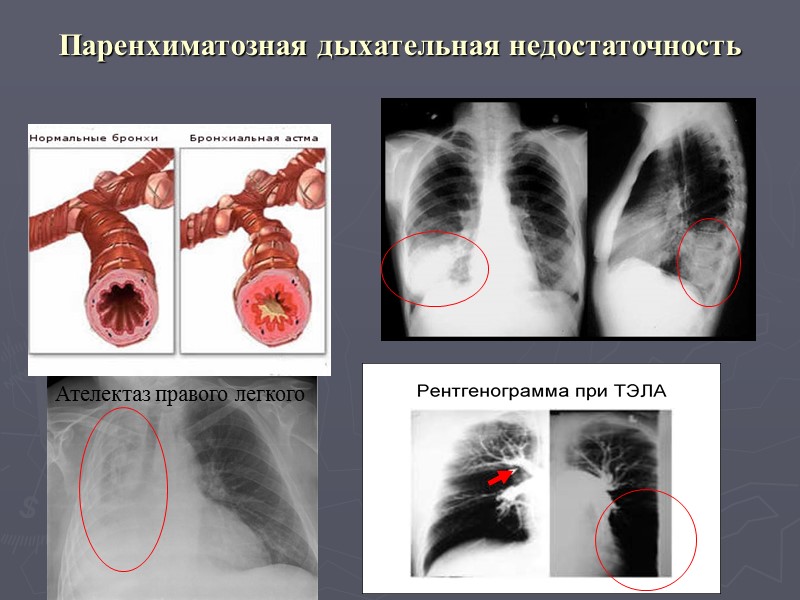
Классификация острой дыхательной недостаточности Вентиляционная: поражение дыхательного центра любой этиологии; нарушения в передаче импульсов в нервно-мышечном аппарате; повреждение грудной клетки, легких; изменение нормальной механики дыхания при патологии органов брюшной полости. Основа развития вентиляционной дыхательной недостаточности – нарушение биомеханики дыхания, приводящей к резкому ограничению дыхательного объема (увеличению мертвого дыхательного пространства) при сохраненной способности легочной паренхимы к газовой диффузии. Проявляется прежде всего гиперкапнией, а затем гипоксией. Паренхиматозная: обструкция, рестрикция, констрикция дыхательных путей (частично); нарушения диффузии газов и кровотока в легких. В основе паренхиматозной дыхательной недостаточности лежит снижение способности паренхимы легких к диффузии газов вследствие утолщения альвеоло-капиллярной мембраны, ограничения площади дыхательной поверхности и (или) изменения вентиляционно-перфузионных взаимоотношений. Проявляется прежде всего гипоксемией, впоследствии присоединяется гиперкапния.

Вентиляционная дыхательная недостаточность

Паренхиматозная дыхательная недостаточность Ателектаз правого легкого
Стадии острой дыхательной недостаточности ОДН I стадии. Больной в сознании, беспокоен (эйфоричен), жалуется на нехватку воздуха. Кожные покровы бледные, влажные, наблюдается легкий акроцианоз. Частота дыхания 25..30/мин, частота сердечных сокращений - 100..110 ударов/мин, АД в пределах нормы (или немного повышено), pO2 снижено до 70 мм рт.ст., pCO2 - до 35 мм рт.ст., гипокапния носит компенсаторный характер, как следствие одышки. ОДН II стадии. Сознание больного нарушено, возникает психомоторное возбуждение. Жалобы на сильнейшее удушье, возможна потеря сознания, галлюцинации. Кожные покровы цианотичны, профузный пот. Частота дыхания 30..40/мин, частота сердечных сокращений - 120..140 ударов/мин, АД высокое, pO2 снижено до 60 мм рт.ст., pCO2 - увеличивается до 50 мм рт.ст. ОДН III стадии. Сознание отсутствует, наблюдаются клинико-тонические судороги, расширение зрачков, отсутствие реакции на свет, пятнистый цианоз. Наблюдается быстрый переход тахипное (частота дыхания 40 и более) в брадипное (ЧД = 8..10). АД падает, ЧСС 140 ударов/мин и более, возможна мерцательная аритмия, pO2 снижено до 50 мм рт.ст., pCO2 - увеличивается до 80..90 мм рт.ст. и более.

Основные причины острых дыхательных расстройств, требующие неотложной коррекции Вентиляционная дыхательная недостаточность: обструкция дыхательных путей инородными телами, слизью, кровью, рвотными массами; напряженный пневмоторакс; нарушение каркасности грудной клетки; острое отравление седативными препаратами, наркотиками; черепно-мозговые травмы, сопровождающиеся угнетением дыхания. Паренхиматозная дыхательная недостаточность: быстропрогрессирующая пневмония (чаще вирусной природы); тромбоэмолия ветвей легочной артерии. Смешанная: приступ бронхиальной астмы.

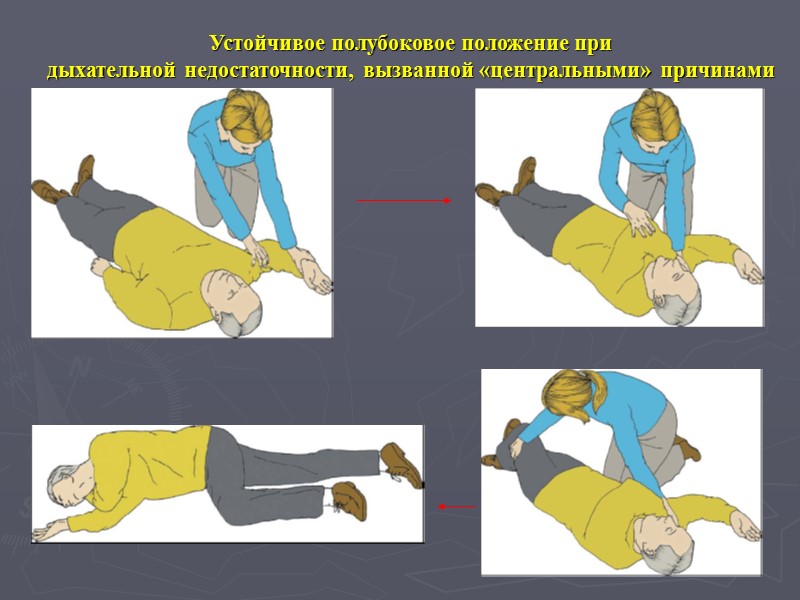
Устойчивое полубоковое положение при дыхательной недостаточности, вызванной «центральными» причинами

Общие принципы оказания неотложной помощи при развитии синдрома дыхательных расстройств Диагностика: Не поддаваться панике; Убедиться, что больной или пострадавший, а так же Вы находитесь в безопасности; Оценить степень дыхательных расстройств; Если больной или пострадавший в сознании кратко собрать анамнез; При отсутствии сознания произвести быстро (1-2 мин) осмотр «с головы до пят»; Оценка состояния пациента производится по алгоритму АВС (проходимость дыхательных путей, эффективность дыхания и кровообращения). При отсутствии сознания и сохраненном дыхании обеспечить «дренажную позицию» и очистить ротоглотку; При наличии признаков клинической смерти начать базовую СЛР; Выполнить аускультацию, целью которой является симметричность проведения дыхательных шумов; Вызвать скорую помощь.
Асфиксия асфиксия – остро или подостро развившийся синдром дыхательной недостаточности, сопровождающийся гипоксией, гиперкапнией и проявляющийся прогрессирующим нарушением функций внешнего дыхания, кровообращения и центральной нервной системы. Механическое препятствие току воздуха в дыхательных путях на различных уровнях, сдавление воздухоносных путей извне приводят к развитию гипоксии, а невозможность удаления углекислоты – к гиперкапнии. Асфиксия может быть вызвана попаданием в дыхательные пути воды при утоплении, обтурацией трахеи и бронхов инородными телами, бронхоспазмом, компрессией трахеи и сосудов шеи при удушении. Возможно нарушение биомеханики внешнего дыхания вследствие сдавления груди тяжелыми предметами или грунтом, а так же поражения мотонейронов, иннервирующих дыхательную мускулатуру, или дыхательного центра, ядами, инфекционными, дегенеративными процессами и т.д. Любая причина, вызвавшая быстрое нарушение функции внешнего дыхания и сопровождающаяся выраженным цианозом лица, тахи- или брадикардией, гипер- или гипотензией и нарушениями сознания, должна рассматриваться как состояние асфиксии. Частыми причинами асфиксии являются: передозировка наркотических препаратов, алкоголя, сопровождающаяся развитием апноэ, западением корня языка и аспирационным синдромом. Асфиксия, не купированная на протяжении 2 – 5 минут, приводит к необратимому повреждению центральной нервной системы и летальному исходу. Чем моложе пациент, тем дольше он может переносить асфиксию.
Классификация асфиксий: А) механическая асфиксия: 1. Асфиксия от сдавления: а) странгуляционная (повешение, удавление петлей, удавление руками); б) компрессионная (сдавление груди и живота). 2. Асфиксия от закрытия: а) обтурационная (закрытие дыхательных тупей инородными телами, слизью); б) аспирационная (аспирация сыпучих веществ, жидкостей, крови, рвотных масс); в) утопление. 3. Асфиксия в ограниченном замкнутом пространстве. Б) Токсическая асфиксия (под действием препаратов, угнетающих дыхательный центр, алкоголя, метгемоглобинобразователей, цианидов).

Диагностика асфиксии Диагностика: Клиническая картина асфиксии определяется скоростью развития гипоксии и гиперкапнии. Она имеет четыре фазы развития. Первая фаза характеризуется инспираторной одышкой, тахикардией, артериальной гипертензией, цианозом. Вторая – появлением экспираторной одышки, брадикардией, артериальной гипотензией, акроцианозом. В третьей фазе асфиксии наблюдается остановка дыхания, прогрессирует брадикардия, артериальная гипотония, сознание утрачивается, кожные покровы приобретают багрово-цианотичную окраску. Четвертая фаза – терминальная. Отмечается появление редких нерегулярных вдохов (гаспинг – дыхание), артериальное давление не определяется, прогрессирует брадикардия, отмечается мидриаз, часто отмечаются судороги, непроизвольное мочеиспускание, дефекация, семяизвержение. Затем наступает клиническая смерть.

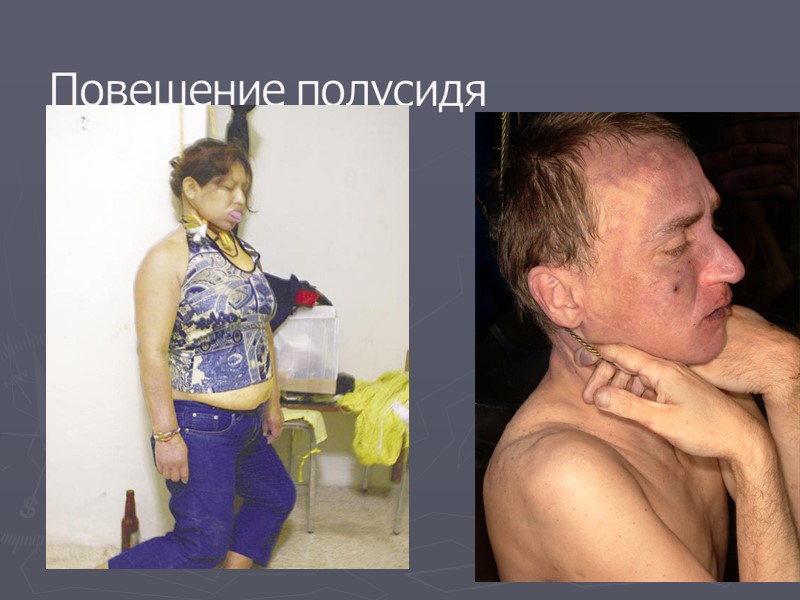
Повешение полусидя

Повешение в открытой петле

Не забывай носить в аптечке с собой нож. Прежде чем перерезать веревку, придержать самоубийцу за ворот одежды или волосы. Положить пострадавшего и перерезать петлю, охватывающую шею. Если нет реакции зрачков на свет и пульса на сонной артерии – приступить к сердечно-легочной реанимации.. При отсутствии сознания, но сохраненном пульсе на сонной артерии – немедленно повернуть на живот. НЕДОПУСТИМО! Перерезать провод или веревку, направляя режущую поверхность ножа к шее. Оставлять человека, совершившего попытку самоубийства, без внимания даже на одну минуту. Скрывать факт попытки самоубийства от врачей. При появлении судорог – повернуть на бок и прижать плечевой пояс к полу. Схема оказания помощи при попытке самоубийства.

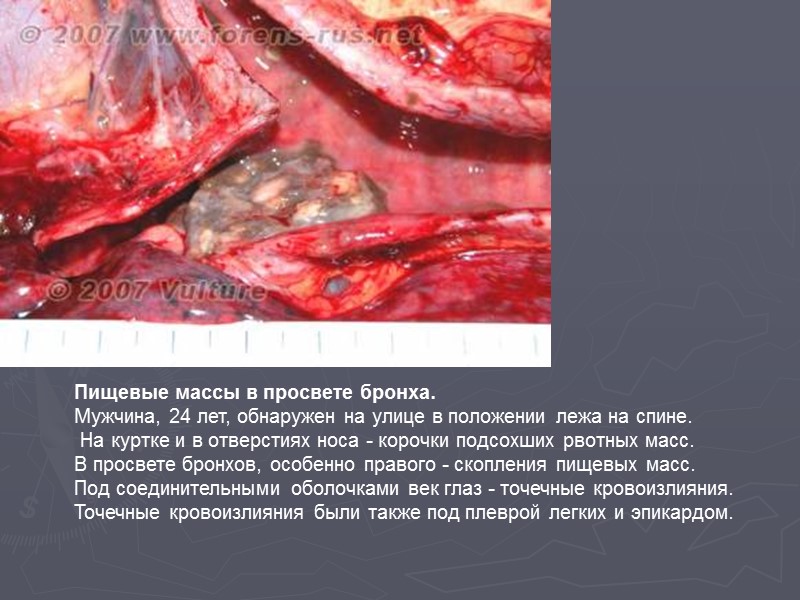
Пищевые массы в просвете бронха. Мужчина, 24 лет, обнаружен на улице в положении лежа на спине. На куртке и в отверстиях носа - корочки подсохших рвотных масс. В просвете бронхов, особенно правого - скопления пищевых масс. Под соединительными оболочками век глаз - точечные кровоизлияния. Точечные кровоизлияния были также под плеврой легких и эпикардом.

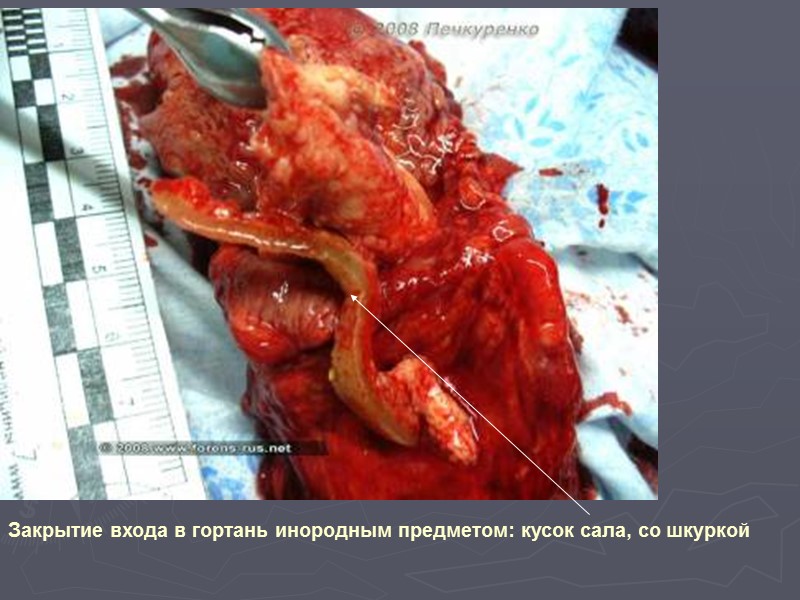
Закрытие входа в гортань инородным предметом: кусок сала, со шкуркой

Младенца – перевернуть вниз головой и поднять за ноги. Взрослого – перегнуть через спинку кресла, скамейки или собственное бедро. Приём Хаймлиха – толчки под диафрагму Ударить несколько раз раскрытой ладонью между лопатками. Даже после удачного извлечения инородного тела необходимо обязательно обратиться к врачу. НЕДОПУСТИМО! Пытаться доставать инородное тело пальцами или пинцетом из пострадавшего, лежащего на спине. Схема оказания помощи при попадании инородного тела в дыхательные пути.

Закупорка дыхательных путей Приём Хаймлиха – толчки под диафрагму 1 2
Прием Хаймлиха Идея этого способа освобождения дыхательных путей станет ясной, если вы вспомните, как прокачивается вантузом засорившаяся труба. Встаньте (при необходимости на колени) сзади пострадавшего, обхватив его руками. Руки сцепите, держа одну кисть поверх другой, сжатой в кулак. Положите кулак со стороны большого пальца на область между поясом и нижним краем ребер. Прижмите руки к корпусу и четыре раза резко надавите вверх («толчки вантузом»). Если это не помогло, нанесите четыре резких отрывистых удара между лопаток, чтобы «стронуть с места» инородное тело, и сделайте еще четыре нажатия. Прекратите, как только пострадавший начнет свободно дышать или станет громко кашлять. Если сразу не помогло, повторяйте процедуру еще и еще. Не прекращайте эти действия! Если закупорка ликвидирована, но пациент не начал дышать, будьте готовы сделать искусственное дыхание, о чем речь пойдет дальше.
Когда человек тонет в воде, он сначала старается не дышать, чтобы не захлебнуться, но это длится не более 30 секунд. При более продолжительной задержке дыхания появляется ощущение удушья, поэтому утопающий непроизвольно начинает делать глубокие вдохи, и в легкие проникает вода и наступает асфиксия. Очень часто при утоплении сначала прекращается сердечная деятельность, затем - дыхание. Весь процесс утопления может длиться 3 - 5 и более минут. Утопление
Сразу же после извлечения утонувшего из воды перевернуть его лицом вниз и опустить голову ниже таза. Очистить рот от инородного содержимого и слизи. Резко надавить на корень языка. При появлении рвотного и кашлевого рефлексов добиться полного удаления воды из дыхательных путей и желудка. Если нет рвотных движений и кашля – положить на спину и приступить к реанимации. При появлении признаков жизни перевернуть лицом вниз и удалить воду из легких и желудка. Помощь при утоплении
* «Сухое» утопление возникает, когда происходит спазм голосовой щели и, в результате этого, вода не проникает в лёгкие.

* Синкопальное утопление происходит при рефлекторной остановке сердца из-за спазма сосудов. В этом случае потерпевший, как правило, сразу идёт на дно.

Схема оказания помощи при бледном утоплении (после извлечения из проруби) Перенести тело на безопасное расстояние от проруби. Проверить реакцию зрачков на свет и наличие пульса на сонной артерии. Приступить к реанимации при отсутствии пульса на сонной артерии. Если появились признаки жизни, перенести спасенного в теплое помещение, переодеть в сухую одежду. Вызвать «скорую помощь». НЕДОПУСТИМО! Переносить пострадавшего в теплое помещение, если нет признаков жизни. (В этом случае профилактика простудных заболеваний более чем абсурдна.)

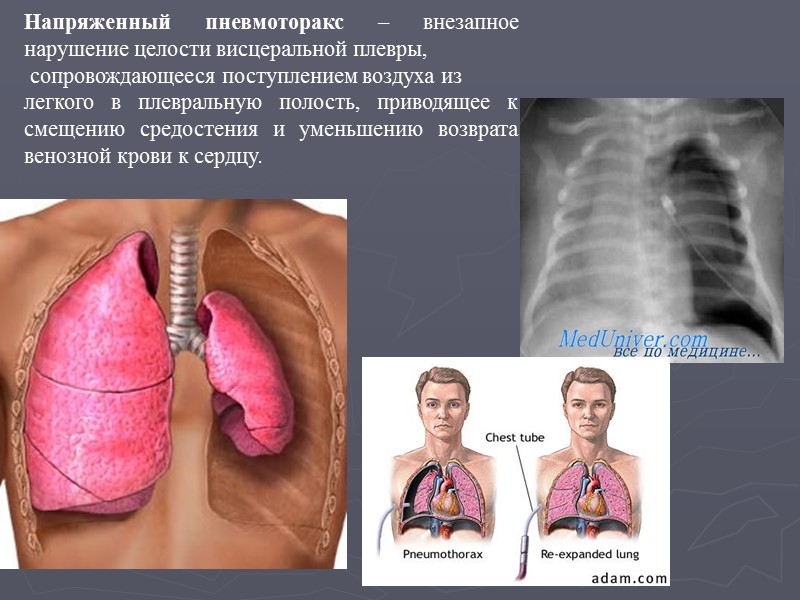
Напряженный пневмоторакс – внезапное нарушение целости висцеральной плевры, сопровождающееся поступлением воздуха из легкого в плевральную полость, приводящее к смещению средостения и уменьшению возврата венозной крови к сердцу.

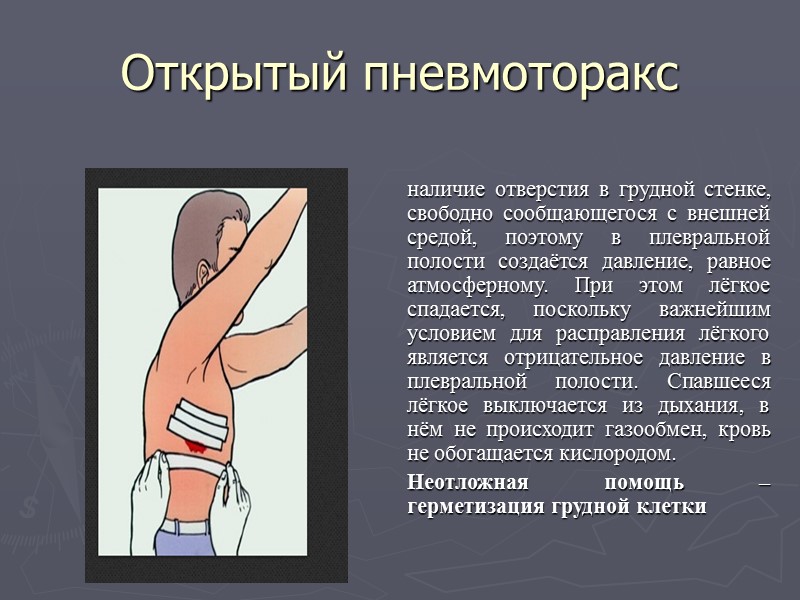
Открытый пневмоторакс наличие отверстия в грудной стенке, свободно сообщающегося с внешней средой, поэтому в плевральной полости создаётся давление, равное атмосферному. При этом лёгкое спадается, поскольку важнейшим условием для расправления лёгкого является отрицательное давление в плевральной полости. Спавшееся лёгкое выключается из дыхания, в нём не происходит газообмен, кровь не обогащается кислородом. Неотложная помощь – герметизация грудной клетки
Пневмония воспаление легких вследствие разнообразных причин, среди которых — возбудители инфекции, химические раздражители и аутоиммунные реакции. Воспалением легких могут сопровождаться различные инфекционные заболевания: грипп, туберкулез До открытия и широкого применения антибиотиков пневмония часто приводила к смерти больного.

Симптоматика и течение пневмонии зависят от вида возбудителя и активности защитных систем организма. Наиболее частые симптомы — повышение температуры тела, кашель и одышка. Кашель нередко сопровождается выделением мокроты — бесцветной, желтоватой, зеленоватой или даже кровянистой, если происходит распад легочной ткани. Некоторые микробы размножаются чрезвычайно быстро, обусловливая острое течение заболевания. Другие (например, микобактерии и грибки) растут гораздо медленнее, вызывая хроническую инфекцию. Симптомы пневмонии

Бронхиальная астма - это хроническое воспалительное заболевание с преимущественным поражением бронхов, которое проявляется выраженным нарушением проходимости воздуха по бронхам за счет их спастического сокращения, а также увеличением и изменением качества секрета бронхов. Бронхиальная астма – очень распространенное заболевание. В мире насчитывается порядка 300 млн. больных бронхиальной астмой. Астма может начаться в любом возрасте. У подавляющего большинства больных можно выявить наследственную предрасположенность к астме.

Заболевание протекает с развитием приступов удушья и светлыми промежутками между ними. Бронхиальная астма может возникать под воздействием целого ряда внешних и внутренних причин. Основными факторами, провоцирующими приступы являются: Пыль в матрасах и подушках -шерсть животных - Пыль при подметании - Пыльца деревьев и цветов - Пищевые продукты (в т.ч. мандарины, шоколад и т.д.) Сильные запахи (в т.ч. запахи духов, распыляющихся лаков) - Пыльца деревьев и цветов - Сигаретный дым - Переохлаждение и простуда

Для лечения заболевания используют лекарства в виде ингаляторов, а во время обострения – специальный прибор под названием небулайзер. Все больные бронхиальной астмой должны иметь собственный прибор пикфлоуметр, который позволяет оценить состояние бронхиальной проходимости и помочь пациенту соотнести свое самочувствие с результатами пикфлоуметрии. Бронхиальная астма - это хроническое заболевание, а потому требует долговременного лечения. При правильно подобранной терапии страдающие астмой люди могут вести нормальный активный образ жизни, работать и заниматься спортом, а женщины – рожать.

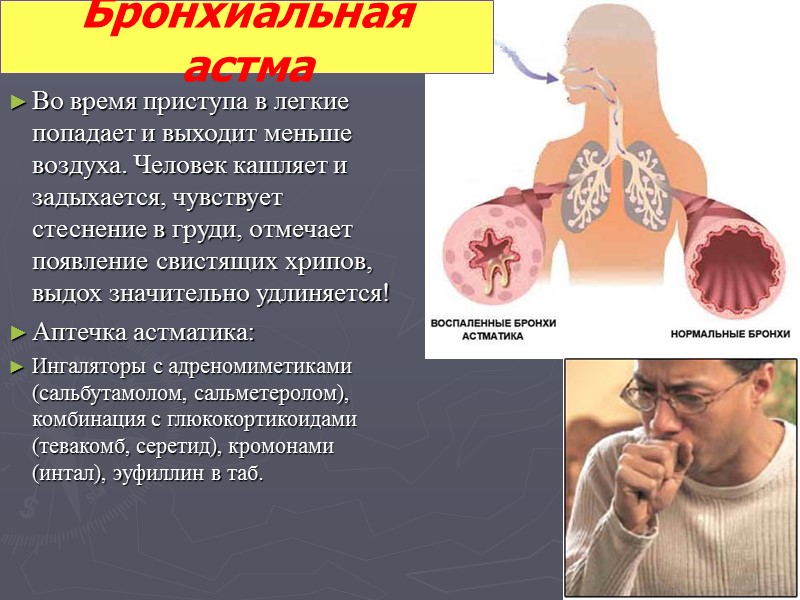
Во время приступа в легкие попадает и выходит меньше воздуха. Человек кашляет и задыхается, чувствует стеснение в груди, отмечает появление свистящих хрипов, выдох значительно удлиняется! Аптечка астматика: Ингаляторы с адреномиметиками (сальбутамолом, сальметеролом), комбинация с глюкокортикоидами (тевакомб, серетид), кромонами (интал), эуфиллин в таб. Бронхиальная астма
Защита дыхательных путей Обеспечение защиты дыхательных путей является первоочередным жизнеспасающим мероприятием у больных и пострадавших, находящихся в критических состояниях. В понятие «защита дыхательных путей» включаются восстановление и поддержание проходимости дыхательных путей и профилактика аспирации желудочным содержимым, кровью.
Защита дыхательных путей Игнорирование полноценного выполнения этих задач способствует прогрессированию гипоксии, неминуемо приводит к ухудшению (иногда необратимому) состояния пациентов, а также неотвратимо влияет на ухудшение эффекта последующего стационарного лечения.

Помните! При нарушении проходимости верхних дыхательных путей и отсутствии самостоятельного дыхания осмотрите пациента, определите причину невозможности дыхания. Восстановите проходимость верхних дыхательных путей теми методами которыми владеете в совершенстве и теми средствами которые имеются на вашем оснащении.

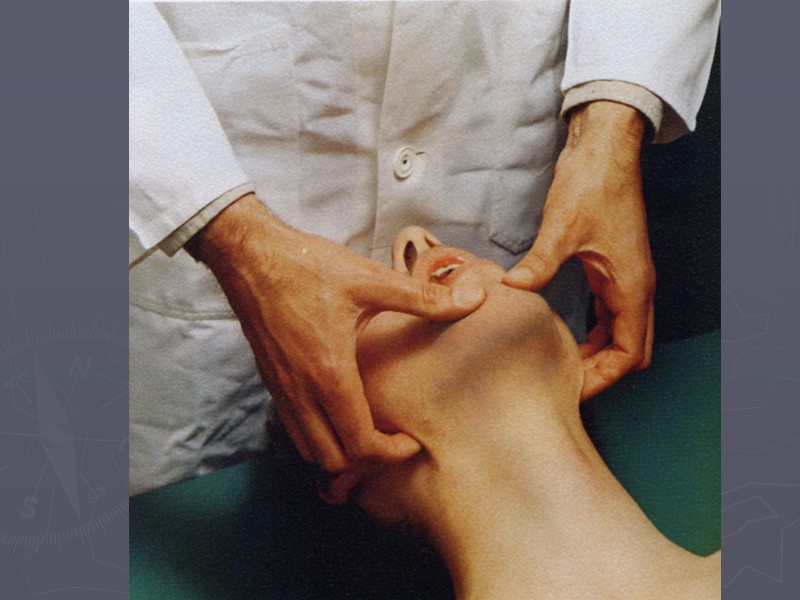
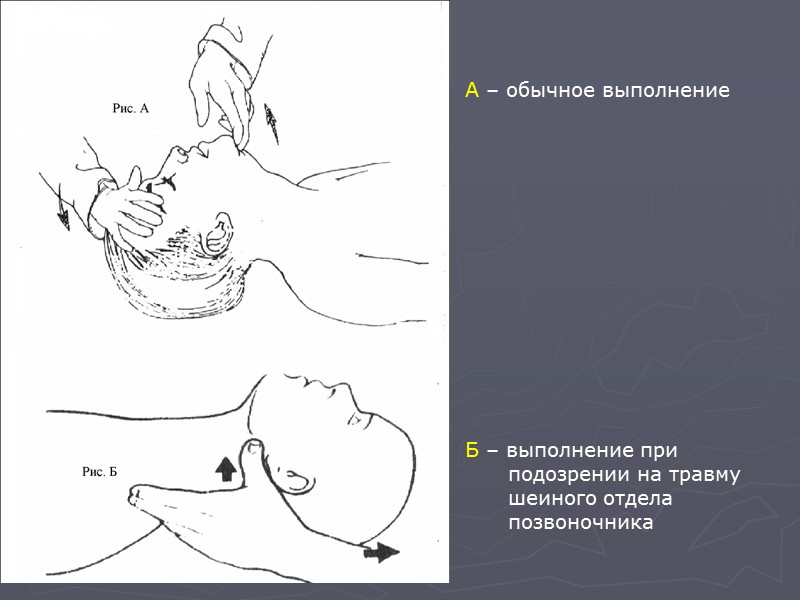
Тройной приём Эсмарха-Сафара Используйте до применения инструментальных средств – предотвращает обструкцию верхних дыхательных путей корнем языка. Состоит: из разгибания головы, выдвижения нижней челюсти вперёд и вверх, открывания рта. Для его выполнения кладут одну руку на лобно-теменную область пострадавшего и откидывают голову назад до отказа, одновременно другой рукой поднимая подбородок – выдвигают нижнюю челюсть и открывают рот.

А – обычное выполнение Б – выполнение при подозрении на травму шеиного отдела позвоночника

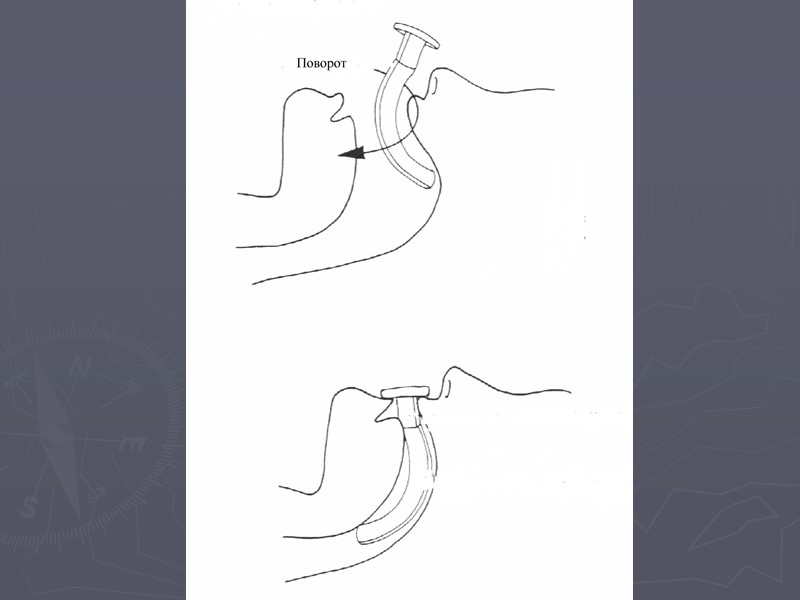
Ротоглоточный воздуховод (типа Гведела) Простейшее приспособление для предотвращения западения корня языка применяется при угнетении сознания – кома (шкала Глазго ≤8). Размер воздуховода определяется расстоянием от мочки уха пациента до угла рта. Перед введением воздуховода проверьте ротовую полость больного на наличие инородных тел.
Возможные опасности и осложнения Слишком длинный воздуховод может вызвать полную обструкцию дыхательных путей (прижмёт надгортанник). Короткий воздуховод – корень языка может вызвать обструкцию. Воздуховоды следует использовать только у пациентов в коме (при наличии сохраненных рефлексов в рото-глотке может быть вызвана рвота и ларингоспазм).
Интубация трахеи Большинство экспертов считает, что интубация трахеи остаётся «золотым стандартом» поддержания проходимости дыхательных путей. Основная трудность – это обучение догоспитального персонала.

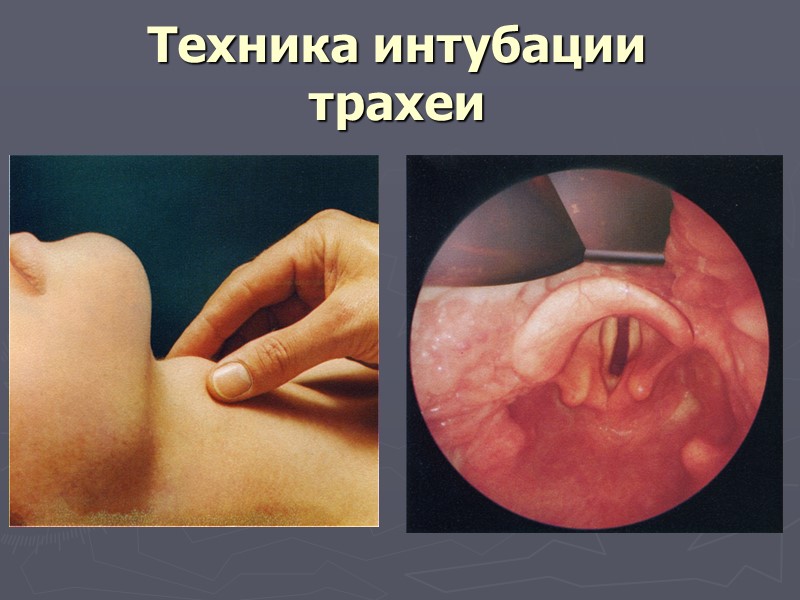
Техника интубации трахеи

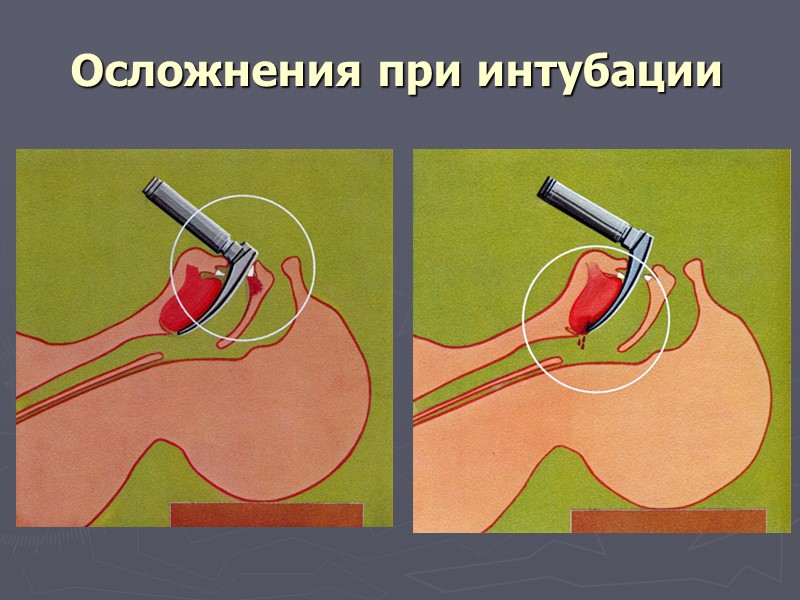
Осложнения при интубации
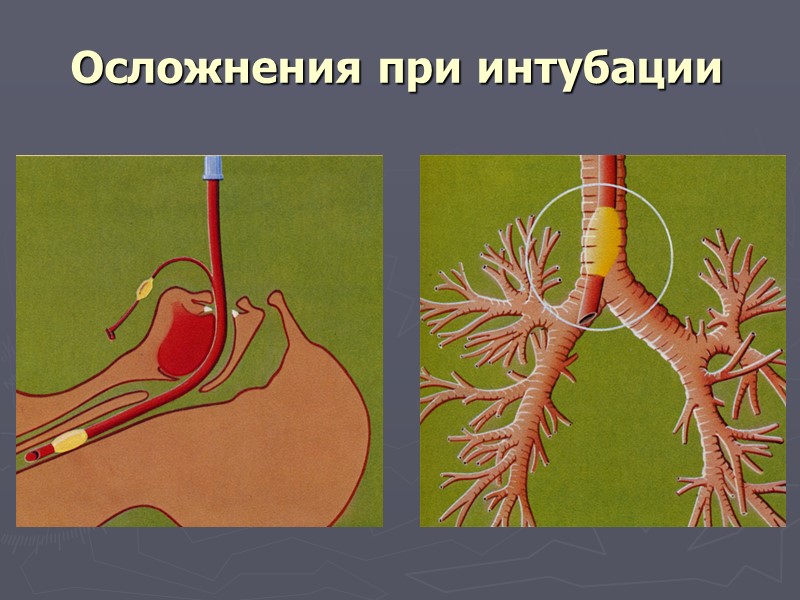
Осложнения при интубации

Интубация трахеи Необходимо отметить, что основным принципом обеспечения проходимости дыхательных путей у больных в критических состояниях является следующий: «Больные умирают не от невозможности их интубировать, а от невозможности их вентилировать».
Ларингеальная маска Применяется в случаях 2-х неудачных попыток интубации и для медперсонала не владеющего интубацией трахеи. Манжетка маски должна упираться вверху – в корень языка, латерально – в грушевидные синусы и внизу – в верхний пищеводный сфинктер.


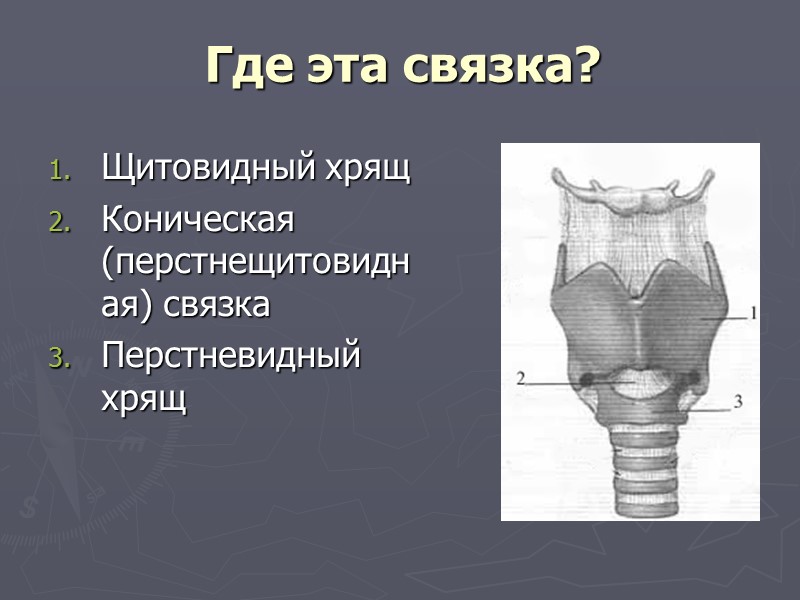
Коникотомия – что это такое? Вскрытие гортани путём рассечения перстнещетовидной связки

Щитовидный хрящ Коническая (перстнещитовидная) связка Перстневидный хрящ Где эта связка?
Коникотомия - показания Выполняется при невозможности восстановить проходимость верхних дыхательных путей вышеперечисленными методами При наличии обструкции верхних дыхательных путей из-за травмы гортани При наличии инородных тел в области голосовых связок При выраженном стенозе гортани Для проведения коникотомии используются хирургические наборы или специальные коникотомы.
Перфорация задней стенки гортани (трахеи), пищевода. Развитие хондро-перихондрита гортани. Возможные осложнения

Пункционная коникотомия Производится с помощью иглы и преимущественно выполняется у детей до 8 лет. Справка: при проведении обычной коникотомии детям до 8 лет велика опасность повреждения хрящей гортани. Поврежденные хрящи отстают в развитии, это приводит к сужению дыхательных путей. При использовании иглы нарушается целостность только конической связки.
Коникотом Лапшин В.Н., Бидерман Ф.М.(1984г.)
Порядок выполнения Наденьте перчатки. Нащупайте щитовидный хрящ и соскользните пальцем вниз вдоль срединной линии. Следующий выступ - перстневидный хрящ, имеющий форму обручального кольца. Углубление между этими хрящами и будет являться конической связкой.
17-ekstrennaya_dovrachebnaya_pomoschy-odn.ppt
- Количество слайдов: 71

