ДИСТРОФИИ Дистрофия (от греч. dys — нарушение и




































































145-distrofii.ppt
- Количество слайдов: 102
 ДИСТРОФИИ
ДИСТРОФИИ
 Дистрофия (от греч. dys — нарушение и trophо — питаю) – патологический процесс, в основе которого лежат нарушения тканевого (клеточного) метаболизма, ведущие к структурным изменениям. Поэтому дистрофия рассматривается как один из видов повреждения (альтерации).
Дистрофия (от греч. dys — нарушение и trophо — питаю) – патологический процесс, в основе которого лежат нарушения тканевого (клеточного) метаболизма, ведущие к структурным изменениям. Поэтому дистрофия рассматривается как один из видов повреждения (альтерации).
 Морфологическая сущность дистрофий выражается в: 1) увеличении или уменьшении количества каких-либо веществ, содержащихся в организме в норме (увеличение количества жира в жировых депо); 2) изменение качества, то есть физико-химических свойств веществ, присущих организму в норме (изменение тинкториальных свойств коллагеновых волокон при мукоидном набухании и фибриноидных изменениях); 3) появление обычных веществ в необычном месте (накопление жировых вакуолей в цитоплазме клеток паренхиматозных органов при жировой дистрофии); 4) появление и накопление новых веществ, которые не присущи для него в норме (белка амилоида).
Морфологическая сущность дистрофий выражается в: 1) увеличении или уменьшении количества каких-либо веществ, содержащихся в организме в норме (увеличение количества жира в жировых депо); 2) изменение качества, то есть физико-химических свойств веществ, присущих организму в норме (изменение тинкториальных свойств коллагеновых волокон при мукоидном набухании и фибриноидных изменениях); 3) появление обычных веществ в необычном месте (накопление жировых вакуолей в цитоплазме клеток паренхиматозных органов при жировой дистрофии); 4) появление и накопление новых веществ, которые не присущи для него в норме (белка амилоида).
 Непосредственной причиной развития дистрофий могут быть: 1. Различные факторы, повреждающие ауторегуляцию клетки, среди них: Токсические вещества (в том числе токсины микроорганизмов). Физические и химические агенты. Приобретенная или наследственная ферментопатия (энзимопатия). Вирусы. Цитопатогенные вирусы могут вызывать лизис клетки путем непосредственного прямого включения в клеточные мембраны. Другие вирусы могут встраиваться в клеточный геном и вызывать соответствующее нарушение белкового синтеза в клетке. Некоторые вирусы могут вызывать лизис клеточных мембран опосредованно путем иммунного ответа, вызванного вирусными антигенными детерминантами на поверхности инфицированной клетки.
Непосредственной причиной развития дистрофий могут быть: 1. Различные факторы, повреждающие ауторегуляцию клетки, среди них: Токсические вещества (в том числе токсины микроорганизмов). Физические и химические агенты. Приобретенная или наследственная ферментопатия (энзимопатия). Вирусы. Цитопатогенные вирусы могут вызывать лизис клетки путем непосредственного прямого включения в клеточные мембраны. Другие вирусы могут встраиваться в клеточный геном и вызывать соответствующее нарушение белкового синтеза в клетке. Некоторые вирусы могут вызывать лизис клеточных мембран опосредованно путем иммунного ответа, вызванного вирусными антигенными детерминантами на поверхности инфицированной клетки.
 2. Нарушения функции энергетических и транспортных систем, обеспечивающих метаболизм и структурную сохранность тканей (клеток), при которых имеет место: Гипогликемия. Гипоксия: может возникать при: обструкции дыхательных путей или болезни, предотвращающей оксигенацию крови в легких; ишемии, или нарушении тока крови в тканях в результате общих или местных нарушений циркуляции крови; анемии; нарушении структуры гемоглобина (например, при отравлении угарным газом (СО)), при этом образуется метгемоглобин, не способный к переносу кислорода; это приводит к такому же результату, что и при анемии.
2. Нарушения функции энергетических и транспортных систем, обеспечивающих метаболизм и структурную сохранность тканей (клеток), при которых имеет место: Гипогликемия. Гипоксия: может возникать при: обструкции дыхательных путей или болезни, предотвращающей оксигенацию крови в легких; ишемии, или нарушении тока крови в тканях в результате общих или местных нарушений циркуляции крови; анемии; нарушении структуры гемоглобина (например, при отравлении угарным газом (СО)), при этом образуется метгемоглобин, не способный к переносу кислорода; это приводит к такому же результату, что и при анемии.
 3. Нарушения эндокринной и нервной регуляции: Заболевания эндокринных органов (тиреотоксикоз, диабет, гиперпаратиреоз и т.д.) Болезни центральной и периферической нервной систем (нарушенная иннервация, опухоли головного мозга).
3. Нарушения эндокринной и нервной регуляции: Заболевания эндокринных органов (тиреотоксикоз, диабет, гиперпаратиреоз и т.д.) Болезни центральной и периферической нервной систем (нарушенная иннервация, опухоли головного мозга).
 Морфогенетические механизмы дистрофии: 1. Инфильтрация – избыточное проникновение продуктов обмена из крови и лимфы в клетки и межклеточное вещество. Накопление веществ связано с возникающей недостаточностью ферментных систем, метаболизирующих эти продукты. 2. Декомпозиция (фанероз) – распад ультраструктур клеток и межклеточного вещества, ведущий к нарушению тканевого (клеточного) метаболизма и накоплению продуктов нарушенного обмена в тканях (клетке). 3. Извращенный синтез – синтез в клетке веществ, не встречающихся в ней в норме. 4. Трансформация – образование продуктов одного вида обмена из общих исходных продуктов, которые идут на построение белков, жиров и углеводов.
Морфогенетические механизмы дистрофии: 1. Инфильтрация – избыточное проникновение продуктов обмена из крови и лимфы в клетки и межклеточное вещество. Накопление веществ связано с возникающей недостаточностью ферментных систем, метаболизирующих эти продукты. 2. Декомпозиция (фанероз) – распад ультраструктур клеток и межклеточного вещества, ведущий к нарушению тканевого (клеточного) метаболизма и накоплению продуктов нарушенного обмена в тканях (клетке). 3. Извращенный синтез – синтез в клетке веществ, не встречающихся в ней в норме. 4. Трансформация – образование продуктов одного вида обмена из общих исходных продуктов, которые идут на построение белков, жиров и углеводов.
 Классификация дистрофий. 1. В зависимости от преобладания морфологических изменений в специализированных клетках или строме и сосудах: а) паренхиматозные; б) стромально-сосудистые; в) смешанные. 2. В зависимости от вида нарушенного обмена: а) белковые (диспротеинозы); б) жировые (липидозы); в) углеводные; г) минеральные. 3. В зависимости от распространенности процесса: а) местные; б) системные 4. В зависимости от происхождения: а) приобретенные; б) наследственные (тезаурисмозы).
Классификация дистрофий. 1. В зависимости от преобладания морфологических изменений в специализированных клетках или строме и сосудах: а) паренхиматозные; б) стромально-сосудистые; в) смешанные. 2. В зависимости от вида нарушенного обмена: а) белковые (диспротеинозы); б) жировые (липидозы); в) углеводные; г) минеральные. 3. В зависимости от распространенности процесса: а) местные; б) системные 4. В зависимости от происхождения: а) приобретенные; б) наследственные (тезаурисмозы).
 Паренхиматозные дистрофии. Характерны нарушения обмена в высокоспециализи-рованных в функциональном отношении клетках паренхиматозных органов – сердца, почек, печени. В основе развития лежат приобретенные или наследственные ферментопатии. 1 ) Белковые: - зернистая; - гиалиново-капельная; - гидропическая; - роговая; 2) Жировые; 3) Углеводные: - с нарушением обмена гликогена; - с нарушением обмена гликопротеидов
Паренхиматозные дистрофии. Характерны нарушения обмена в высокоспециализи-рованных в функциональном отношении клетках паренхиматозных органов – сердца, почек, печени. В основе развития лежат приобретенные или наследственные ферментопатии. 1 ) Белковые: - зернистая; - гиалиново-капельная; - гидропическая; - роговая; 2) Жировые; 3) Углеводные: - с нарушением обмена гликогена; - с нарушением обмена гликопротеидов
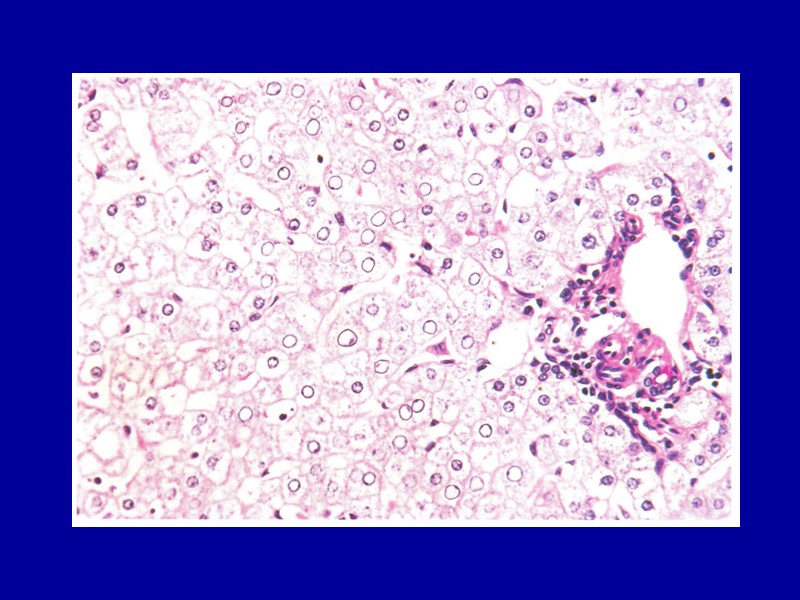
 Зернистая дистрофия Макро: Р.Вирхов обозначил как «мутное набухание» - органы увеличиваются в размерах, становятся дряблыми и тусклыми на разрезе, как бы ошпаренные кипятком. Микро: в цитоплазме клеток паренхиматозных органов появляется выраженная зернистость. ЭМС: либо гиперплазия ультраструктур клеток паренхиматозных органов как выражение функционального напряжения этих органов в ответ на различные воздействия; либо их гипертрофия.
Зернистая дистрофия Макро: Р.Вирхов обозначил как «мутное набухание» - органы увеличиваются в размерах, становятся дряблыми и тусклыми на разрезе, как бы ошпаренные кипятком. Микро: в цитоплазме клеток паренхиматозных органов появляется выраженная зернистость. ЭМС: либо гиперплазия ультраструктур клеток паренхиматозных органов как выражение функционального напряжения этих органов в ответ на различные воздействия; либо их гипертрофия.
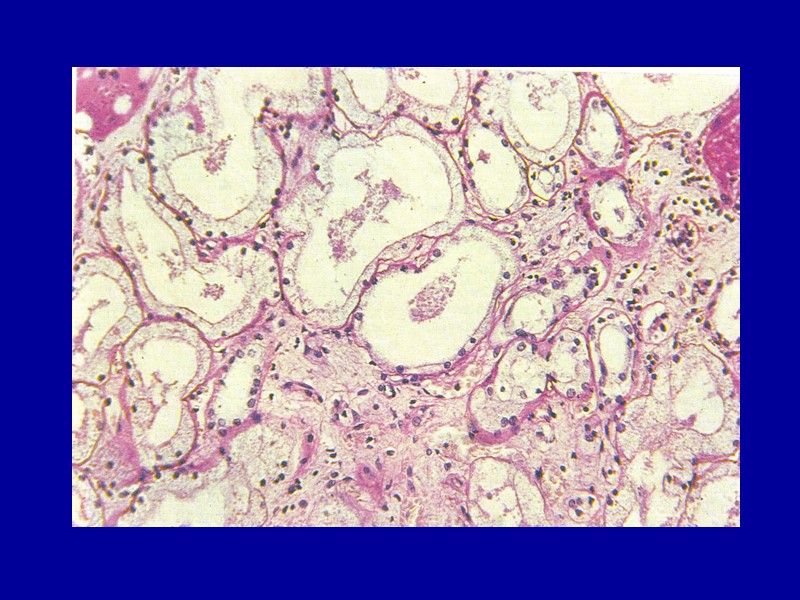
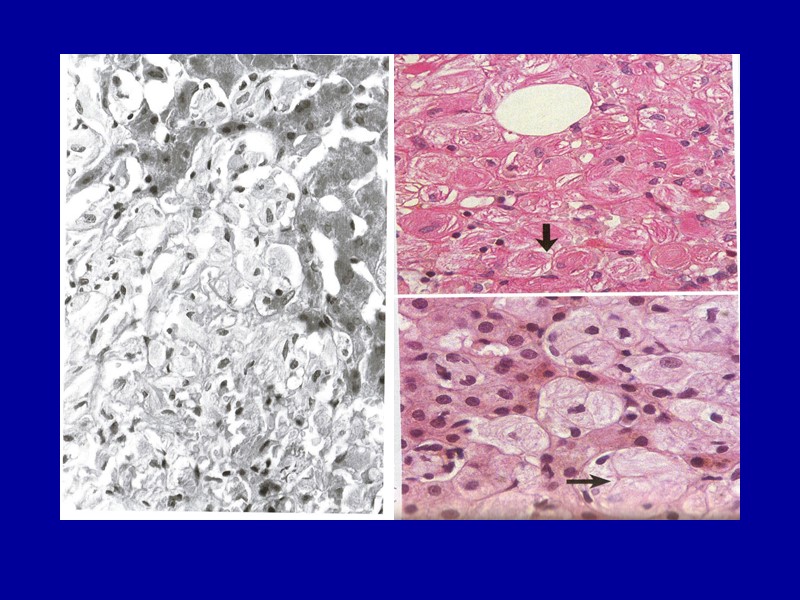
 Гиалиново-капельная дистрофия Макро: часто встречается в почках, реже - в печени, и совсем редко - в миокарде; изменения характерны для тех заболеваний, при которых встречается дистрофия. Микро: в цитоплазме появляются крупные гиалиноподобные белковые глыбки и капли, сливающиеся между собой и заполняющие тело клетки.
Гиалиново-капельная дистрофия Макро: часто встречается в почках, реже - в печени, и совсем редко - в миокарде; изменения характерны для тех заболеваний, при которых встречается дистрофия. Микро: в цитоплазме появляются крупные гиалиноподобные белковые глыбки и капли, сливающиеся между собой и заполняющие тело клетки.


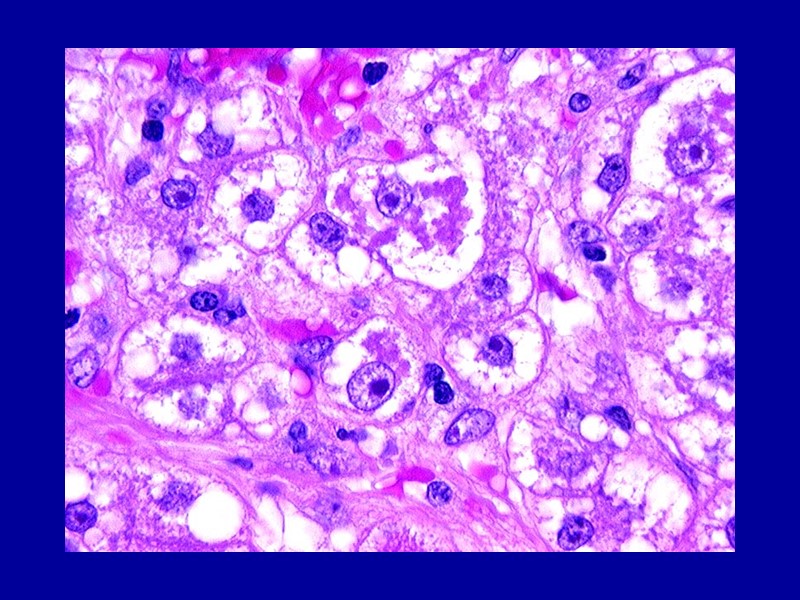
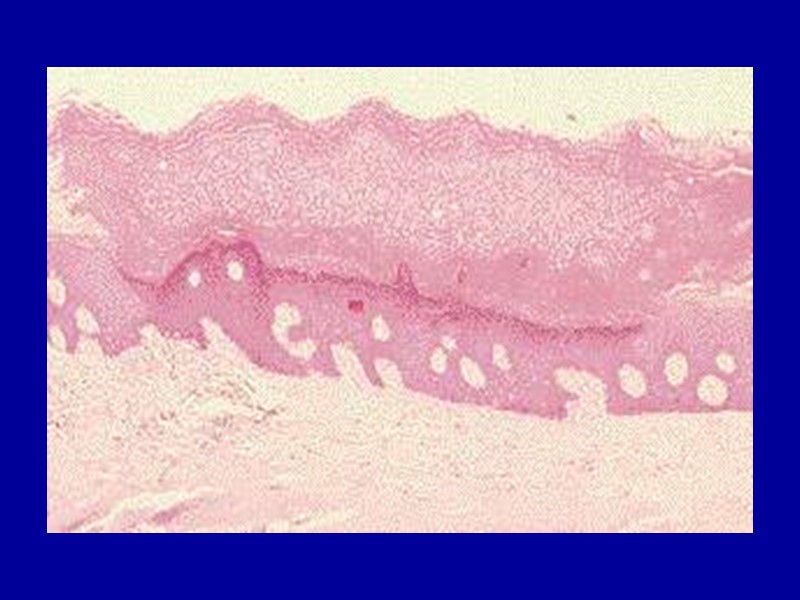
 Гидропическая дистрофия Макро: наблюдается в эпителии кожи и почечных канальцев, в гепатоцитах, мышечных и нервных клетках, а также в клетках коры надпочечников; внешний вид органов и тканей изменяется мало. Микро: паренхиматозные клетки увеличены в объеме, цитоплазма их заполнена вакуолями, содержащими прозрачную жидкость; ядро смещается на периферию, иногда вакуолизируется или сморщивается.
Гидропическая дистрофия Макро: наблюдается в эпителии кожи и почечных канальцев, в гепатоцитах, мышечных и нервных клетках, а также в клетках коры надпочечников; внешний вид органов и тканей изменяется мало. Микро: паренхиматозные клетки увеличены в объеме, цитоплазма их заполнена вакуолями, содержащими прозрачную жидкость; ядро смещается на периферию, иногда вакуолизируется или сморщивается.




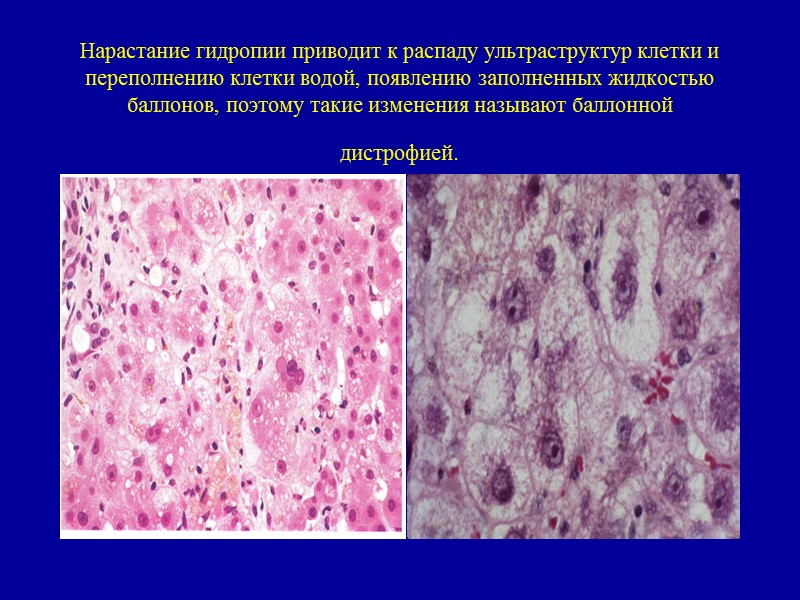
 Нарастание гидропии приводит к распаду ультраструктур клетки и переполнению клетки водой, появлению заполненных жидкостью баллонов, поэтому такие изменения называют баллонной дистрофией.
Нарастание гидропии приводит к распаду ультраструктур клетки и переполнению клетки водой, появлению заполненных жидкостью баллонов, поэтому такие изменения называют баллонной дистрофией.
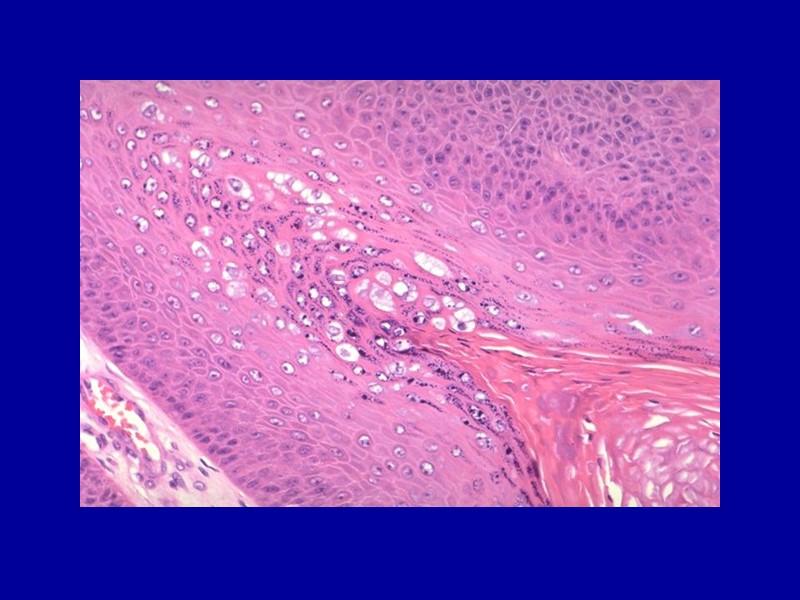
 Роговая дистрофия избыточное образование рогового вещества в ороговевающем эпителии (гиперкератоз, ихтиоз) или образованием рогового вещества там, где в норме его не бывает (патологическое ороговение на слизистых оболочках (лейкоплакия) в полости рта, пищеводе, шейке матки; образование «раковых жемчужин» в плоскоклеточном раке); может быть местной или общей, врожденной или приобретенной.
Роговая дистрофия избыточное образование рогового вещества в ороговевающем эпителии (гиперкератоз, ихтиоз) или образованием рогового вещества там, где в норме его не бывает (патологическое ороговение на слизистых оболочках (лейкоплакия) в полости рта, пищеводе, шейке матки; образование «раковых жемчужин» в плоскоклеточном раке); может быть местной или общей, врожденной или приобретенной.


 ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ (ЛИПИДОЗЫ) Микро: при обычной проводке и окраске ткани клетки в самых ранних стадиях имеют бледную и пенистую цитоплазму; по мере увеличения жировых включений в цитоплазме появляются небольшие вакуоли.
ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ (ЛИПИДОЗЫ) Микро: при обычной проводке и окраске ткани клетки в самых ранних стадиях имеют бледную и пенистую цитоплазму; по мере увеличения жировых включений в цитоплазме появляются небольшие вакуоли.
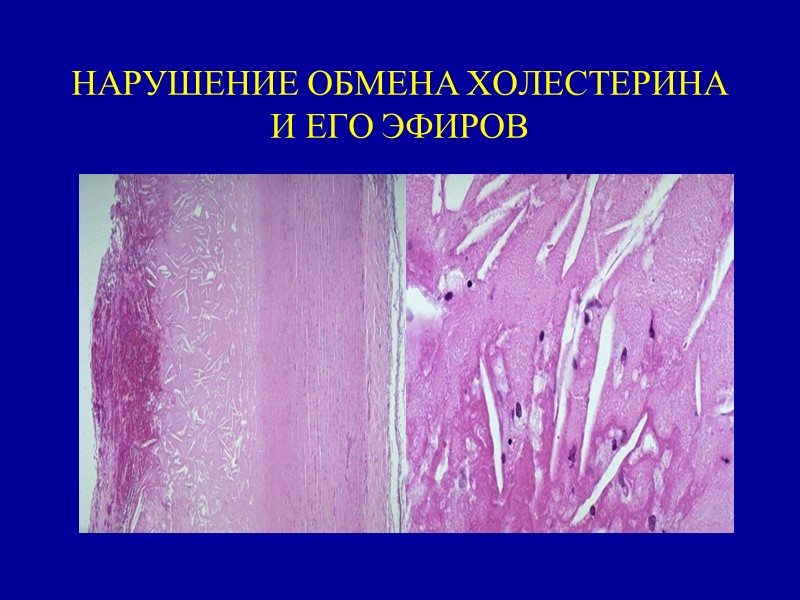
 Гистохимически жиры выявляются с помощью ряда методов: судан IV, жировой красный О и шарлах рот окрашивают их в красный цвет, судан Ш — в оранжевый, судан черный B и осмиевая кислота — в черный, сульфат нильского голубого окрашивает жирные кислоты в темно-синий цвет, а нейтральные жиры — в красный. С помощью поляризационного микроскопа можно дифференцировать изотропные и анизотропные липиды. Анизотропные липиды, такие как холестерин и его эфиры, дают характерное двойное лучепреломление.
Гистохимически жиры выявляются с помощью ряда методов: судан IV, жировой красный О и шарлах рот окрашивают их в красный цвет, судан Ш — в оранжевый, судан черный B и осмиевая кислота — в черный, сульфат нильского голубого окрашивает жирные кислоты в темно-синий цвет, а нейтральные жиры — в красный. С помощью поляризационного микроскопа можно дифференцировать изотропные и анизотропные липиды. Анизотропные липиды, такие как холестерин и его эфиры, дают характерное двойное лучепреломление.
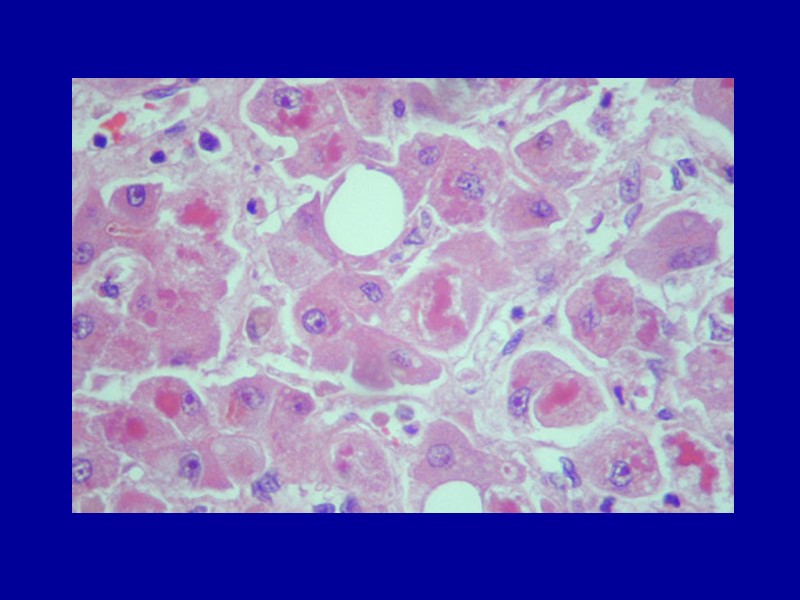
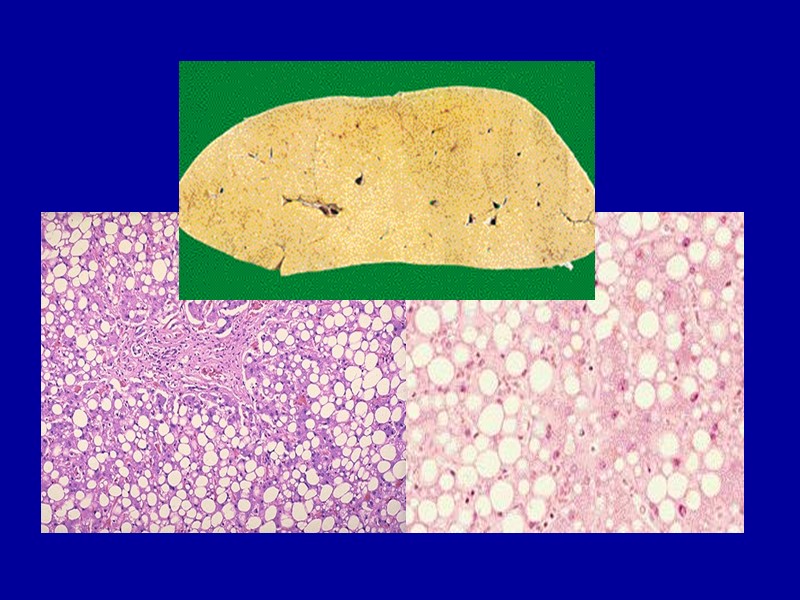
 Жировая дистрофия печени Макро: увеличена, малокровна, тестоватой консистенции, имеет желтый или охряно-желтый цвет, с жирным блеском на разрезе. Микро: В клетках печени вначале появляются гранулы липидов (пылевидное ожирение), затем мелкие капли их (мелкокапельное ожирение), далее сливаются в крупные капли (крупнокапельное ожирение) или в одну жировую вакуоль, которая заполняет всю цитоплазму и отодвигает ядро на периферию. Чаще отложение жиров на периферии, реже — в центре долек.
Жировая дистрофия печени Макро: увеличена, малокровна, тестоватой консистенции, имеет желтый или охряно-желтый цвет, с жирным блеском на разрезе. Микро: В клетках печени вначале появляются гранулы липидов (пылевидное ожирение), затем мелкие капли их (мелкокапельное ожирение), далее сливаются в крупные капли (крупнокапельное ожирение) или в одну жировую вакуоль, которая заполняет всю цитоплазму и отодвигает ядро на периферию. Чаще отложение жиров на периферии, реже — в центре долек.

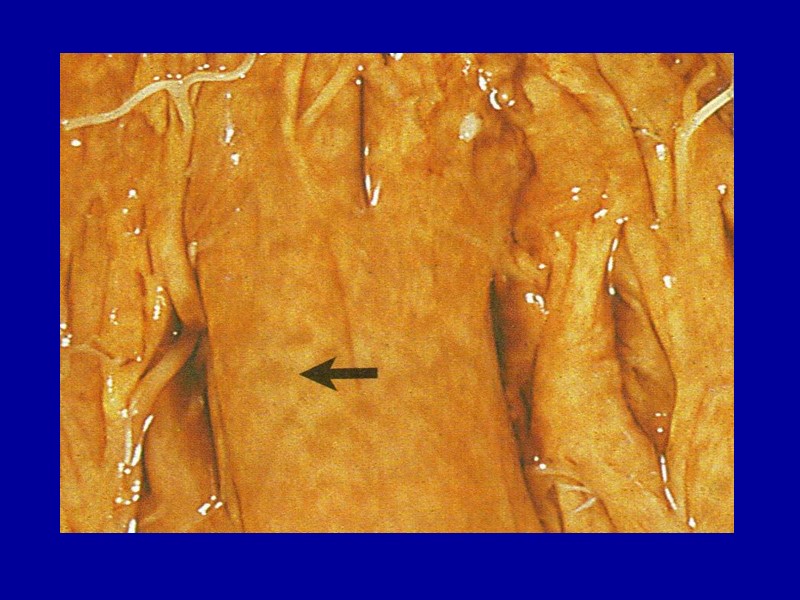
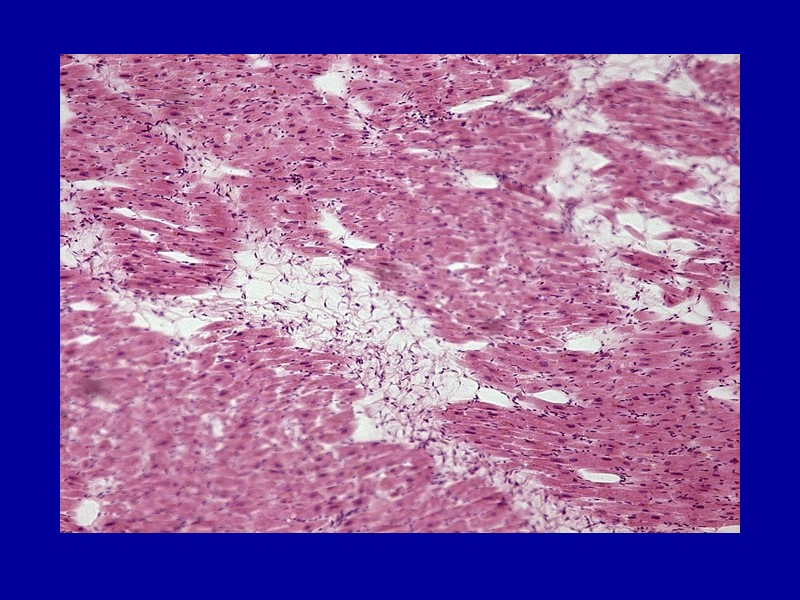
 Жировая дистрофия миокарда Макро: хроническая - желтые полосы чередуются с красно-коричневыми участками («тигровое сердце»); острая - сердце дряблое, выглядит увеличенным в объеме, камеры его растянуты, имеется диффузное желтое окрашивание. Микро: в мышечных клетках мельчайшие жировые капли (пылевидное ожирение), при нарастании эти капли (мелкокапельное ожирение) полностью замещают цитоплазму. Процесс имеет очаговый характер и наблюдается в группах мышечных клеток, расположенных по ходу венозного колена капилляров и мелких вен, чаще субэндо- и субэпикардиально.
Жировая дистрофия миокарда Макро: хроническая - желтые полосы чередуются с красно-коричневыми участками («тигровое сердце»); острая - сердце дряблое, выглядит увеличенным в объеме, камеры его растянуты, имеется диффузное желтое окрашивание. Микро: в мышечных клетках мельчайшие жировые капли (пылевидное ожирение), при нарастании эти капли (мелкокапельное ожирение) полностью замещают цитоплазму. Процесс имеет очаговый характер и наблюдается в группах мышечных клеток, расположенных по ходу венозного колена капилляров и мелких вен, чаще субэндо- и субэпикардиально.

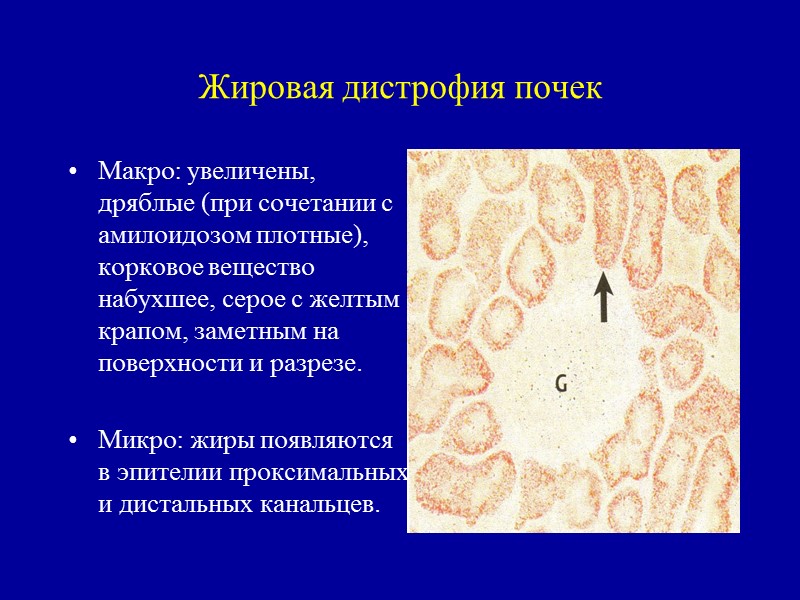
 Жировая дистрофия почек Макро: увеличены, дряблые (при сочетании с амилоидозом плотные), корковое вещество набухшее, серое с желтым крапом, заметным на поверхности и разрезе. Микро: жиры появляются в эпителии проксимальных и дистальных канальцев.
Жировая дистрофия почек Макро: увеличены, дряблые (при сочетании с амилоидозом плотные), корковое вещество набухшее, серое с желтым крапом, заметным на поверхности и разрезе. Микро: жиры появляются в эпителии проксимальных и дистальных канальцев.
 Наследственные липидозы Болезнь Гоше (цереброзидлипидоз) – печень, селезенка, КМ, ЦНС – кл. Гоше Болезнь Ниманна-Пика (сфингомиелинлипидоз) - печень, селезенка, КМ, ЦНС – кл. Пика Болезнь Тея-Сакса (ганглиозидлипидоз) – ЦНС, сетчатка, нервные сплетения, печень, селезенка – изменения мейснеровского сплетения. Болезнь Нормана-Ландига (генерализованный ганглиозидоз) - ЦНС, нервные сплетения, печень, селезенка, КМ, почки и др.
Наследственные липидозы Болезнь Гоше (цереброзидлипидоз) – печень, селезенка, КМ, ЦНС – кл. Гоше Болезнь Ниманна-Пика (сфингомиелинлипидоз) - печень, селезенка, КМ, ЦНС – кл. Пика Болезнь Тея-Сакса (ганглиозидлипидоз) – ЦНС, сетчатка, нервные сплетения, печень, селезенка – изменения мейснеровского сплетения. Болезнь Нормана-Ландига (генерализованный ганглиозидоз) - ЦНС, нервные сплетения, печень, селезенка, КМ, почки и др.

 ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ Углеводы - гликоген, гликозаминогликаны (мукополисахариды) и гликопротеиды. Гликозаминогликаны: различают нейтральные, прочно связанные с белками, и кислые, к которым относятся гиалуроновая, хондроитинсерная кислоты и гепарин. Гликопротеиды: муцины и мукоиды. Муцины составляют основу слизи, продуцируемой эпителием слизистых оболочек и железами, мукоиды входят в состав многих тканей.
ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ Углеводы - гликоген, гликозаминогликаны (мукополисахариды) и гликопротеиды. Гликозаминогликаны: различают нейтральные, прочно связанные с белками, и кислые, к которым относятся гиалуроновая, хондроитинсерная кислоты и гепарин. Гликопротеиды: муцины и мукоиды. Муцины составляют основу слизи, продуцируемой эпителием слизистых оболочек и железами, мукоиды входят в состав многих тканей.
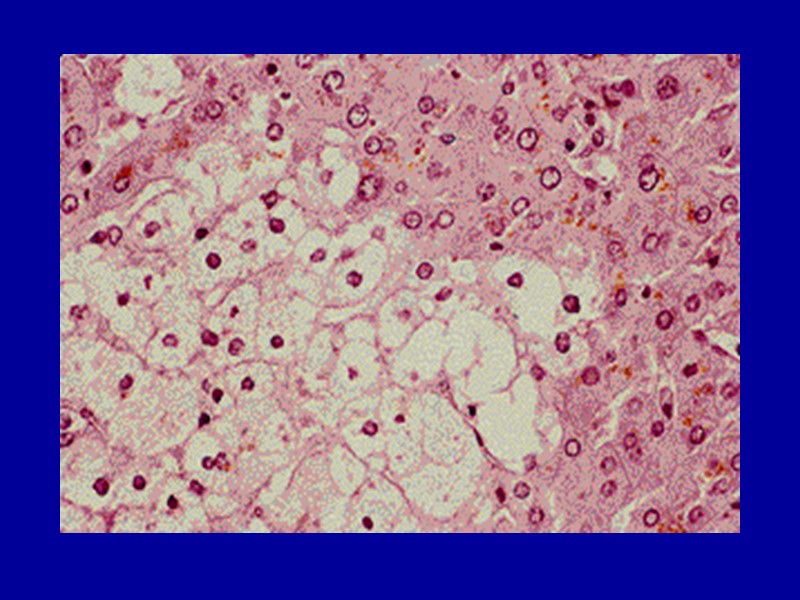
 Нарушение обмена гликогена Нарушения содержания гликогена проявляются в уменьшении или увеличении количества его в тканях и появлении там, где он обычно не выявляется. Эти нарушения наиболее ярко выражены при СД и при наследственных углеводных дистрофиях - гликогенозах. В печени при СД нарушается синтез гликогена, что ведет к инфильтрации ее жирами, при этом в ядрах гепатоцитов появляются включения гликогена, они становятся светлыми («пустые» ядра).
Нарушение обмена гликогена Нарушения содержания гликогена проявляются в уменьшении или увеличении количества его в тканях и появлении там, где он обычно не выявляется. Эти нарушения наиболее ярко выражены при СД и при наследственных углеводных дистрофиях - гликогенозах. В печени при СД нарушается синтез гликогена, что ведет к инфильтрации ее жирами, при этом в ядрах гепатоцитов появляются включения гликогена, они становятся светлыми («пустые» ядра).

 Углеводные дистрофии, связанные с нарушением обмена гликопротеидов При нарушении обмена гликопротеидов в клетках или в межклеточном веществе происходит накопление муцинов и мукоидов, называемых также слизистыми или слизеподобными веществами. В связи с этим при нарушении обмена гликопротеидов говорят о слизистой дистрофии.
Углеводные дистрофии, связанные с нарушением обмена гликопротеидов При нарушении обмена гликопротеидов в клетках или в межклеточном веществе происходит накопление муцинов и мукоидов, называемых также слизистыми или слизеподобными веществами. В связи с этим при нарушении обмена гликопротеидов говорят о слизистой дистрофии.
 Стромально-сосудистые (мезенхимальные) дистрофии развиваются в результате нарушений обмена в соединительной ткани и выявляются в строме органов и стенках сосудов. Различают белковые, жировые, углеводные. Белковые: мукоидное набухание, фибриноидное набухание, гиалиноз, амилоидоз. Жировые: общее ожирение, кахексия. Углеводные: характерно ослизнение тканей : кахексия, недостаточность эндокринных желез (микседема), мукополисахаридозы (наследственные заболевания).
Стромально-сосудистые (мезенхимальные) дистрофии развиваются в результате нарушений обмена в соединительной ткани и выявляются в строме органов и стенках сосудов. Различают белковые, жировые, углеводные. Белковые: мукоидное набухание, фибриноидное набухание, гиалиноз, амилоидоз. Жировые: общее ожирение, кахексия. Углеводные: характерно ослизнение тканей : кахексия, недостаточность эндокринных желез (микседема), мукополисахаридозы (наследственные заболевания).
 МУКОИДНОЕ НАБУХАНИЕ - увеличение количества и перераспределение мукополисахаридов, преимущественно гликозаминогликанов (за счет отщепления их от белка), в основном веществе соединительной ткани. Локализация: чаще всего в стенках артерий, сердечных клапанах, эндо- и эпикарде, в капсулах суставов. Макроскопически органы практически не изменены. Микроскопически коллагеновые волокна обычно сохраняют пучковое строение, но набухают и разволокняются. Явление метахромазии.
МУКОИДНОЕ НАБУХАНИЕ - увеличение количества и перераспределение мукополисахаридов, преимущественно гликозаминогликанов (за счет отщепления их от белка), в основном веществе соединительной ткани. Локализация: чаще всего в стенках артерий, сердечных клапанах, эндо- и эпикарде, в капсулах суставов. Макроскопически органы практически не изменены. Микроскопически коллагеновые волокна обычно сохраняют пучковое строение, но набухают и разволокняются. Явление метахромазии.
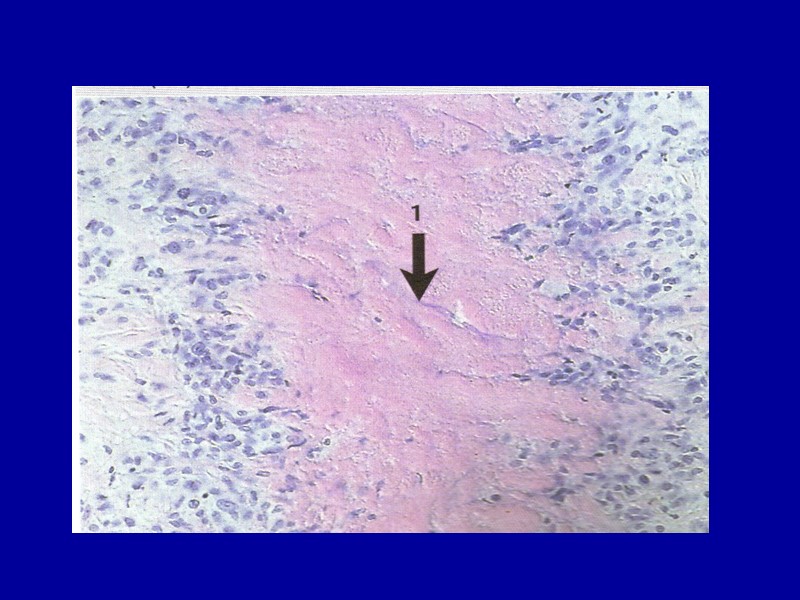
 ФИБРИНОИДНОЕ НАБУХАНИЕ глубокая и необратимая дезорганизация соединительной ткани, в основе которой лежит распад белка (коллагена, фибронектина, ламинина) и деполимеризация ГАГ, что ведет к деструкции ее основного вещества и волокон, сопровождающейся резким повышением сосудистой проницаемости и образованием фибриноида. Фибриноид — это сложное вещество, образованное за счет белков и полисахаридов распадающихся коллагеновых волокон и основного вещества, а также плазменных белков крови и нуклеопротеидов разрушенных клеток соединительной ткани. Обязательным компонентом фибриноида является фибрин.
ФИБРИНОИДНОЕ НАБУХАНИЕ глубокая и необратимая дезорганизация соединительной ткани, в основе которой лежит распад белка (коллагена, фибронектина, ламинина) и деполимеризация ГАГ, что ведет к деструкции ее основного вещества и волокон, сопровождающейся резким повышением сосудистой проницаемости и образованием фибриноида. Фибриноид — это сложное вещество, образованное за счет белков и полисахаридов распадающихся коллагеновых волокон и основного вещества, а также плазменных белков крови и нуклеопротеидов разрушенных клеток соединительной ткани. Обязательным компонентом фибриноида является фибрин.
 Микроскопически пучки коллагеновых волокон становятся гомогенными, эозинофильными (вследствие блокирования кислотных радикалов ГАГ плазменными белками и смещения рН среды в щелочную сторону), резко ШИК-позитивными, что свидетельствует о значительном увеличении в них количества гликопротеидов. Окраска на фибрин всегда положительная, однако интенсивность ее колеблется. Метахромазия отсутствует. Это связано с практически полной деструкцией гликозаминогликанов. Макроскопически органы и ткани, в которых развивается фибриноидное набухание, мало изменены. Фибриноидное набухание носит либо системный (распространенный), либо локальный (местный) характер.
Микроскопически пучки коллагеновых волокон становятся гомогенными, эозинофильными (вследствие блокирования кислотных радикалов ГАГ плазменными белками и смещения рН среды в щелочную сторону), резко ШИК-позитивными, что свидетельствует о значительном увеличении в них количества гликопротеидов. Окраска на фибрин всегда положительная, однако интенсивность ее колеблется. Метахромазия отсутствует. Это связано с практически полной деструкцией гликозаминогликанов. Макроскопически органы и ткани, в которых развивается фибриноидное набухание, мало изменены. Фибриноидное набухание носит либо системный (распространенный), либо локальный (местный) характер.

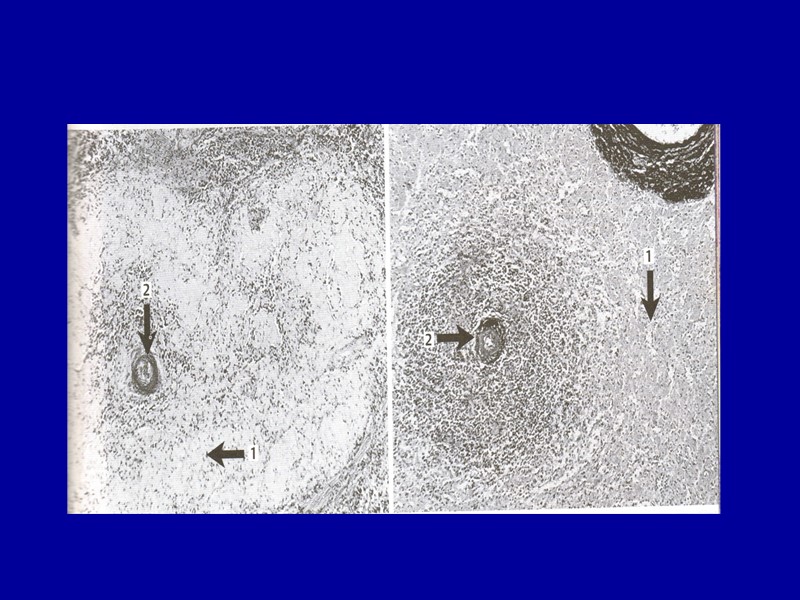
 Гиалиноз. Характеризуется накоплением в тканях полупрозрачных плотных масс, напоминающих гиалиновый хрящ. Возникает в исходе фибриноидного набухания, плазморрагии, склероза, некроза. Гиалин – сложный фибриллярный белок. Морфогенез: разрушение волокнистых структур пропитывание их фибрином и другими плазменными компонентами (глобулинами, бета-липопротеидами, иммунными комплексами и пр.) Выделяют гиалиноз собственно соединительной ткани и гиалиноз сосудов; оба эти вида гиалиноза могут быть распространенными и местными.
Гиалиноз. Характеризуется накоплением в тканях полупрозрачных плотных масс, напоминающих гиалиновый хрящ. Возникает в исходе фибриноидного набухания, плазморрагии, склероза, некроза. Гиалин – сложный фибриллярный белок. Морфогенез: разрушение волокнистых структур пропитывание их фибрином и другими плазменными компонентами (глобулинами, бета-липопротеидами, иммунными комплексами и пр.) Выделяют гиалиноз собственно соединительной ткани и гиалиноз сосудов; оба эти вида гиалиноза могут быть распространенными и местными.
 Местный гиалиноз Возникает в исходе склероза и некроза Примеры: хроническая язва желудка, хроническое воспаление, гиалиноз рубцов (келоиды), стенок сосудов при атеросклерозе, воспалительных экссудатов (глазурная селезенка – гиалиноз капсулы в исходе воспаления), тромбов, стромы опухолей и др.
Местный гиалиноз Возникает в исходе склероза и некроза Примеры: хроническая язва желудка, хроническое воспаление, гиалиноз рубцов (келоиды), стенок сосудов при атеросклерозе, воспалительных экссудатов (глазурная селезенка – гиалиноз капсулы в исходе воспаления), тромбов, стромы опухолей и др.

 Распространенный гиалиноз Гиалиноз сосудов возникает чаще в исходе плазморрагии или фибриноидного набухания при гипертонической болезни, сахарном диабете, аллергических васкулитах, иммунокомплексных болезнях Гиалиноз собственно соединительной ткани – строма органов, клапаны сердца при ревматических и иммунокомплексных болезнях, аутоиммунных процессах. Возникает в исходе фибриноидного набухания.
Распространенный гиалиноз Гиалиноз сосудов возникает чаще в исходе плазморрагии или фибриноидного набухания при гипертонической болезни, сахарном диабете, аллергических васкулитах, иммунокомплексных болезнях Гиалиноз собственно соединительной ткани – строма органов, клапаны сердца при ревматических и иммунокомплексных болезнях, аутоиммунных процессах. Возникает в исходе фибриноидного набухания.


 Амилоидоз Характеризуется появлением в строме органов и в стенках сосудов не встречающегося в норме сложного белка амилоида. Амилоид выпадает по ходу ретикулярных (периретикулярный амилоидоз) или коллагеновых (периколлагеновый амилоидоз) волокон. Выраженный амилоидоз ведет к атрофии паренхимы склерозу органов, что сопровождается развитием их функциональной недостаточности. Амилоид состоит из фибриллярного белка (F-компонент), связанного с плазменными глюкопротеидами (Р-компонент).
Амилоидоз Характеризуется появлением в строме органов и в стенках сосудов не встречающегося в норме сложного белка амилоида. Амилоид выпадает по ходу ретикулярных (периретикулярный амилоидоз) или коллагеновых (периколлагеновый амилоидоз) волокон. Выраженный амилоидоз ведет к атрофии паренхимы склерозу органов, что сопровождается развитием их функциональной недостаточности. Амилоид состоит из фибриллярного белка (F-компонент), связанного с плазменными глюкопротеидами (Р-компонент).
 Амилоидоз Фибриллы амилоида синтезируются клетками – макрофагами, плазматическими клетками, кар-диомиоцитами, гладкомышечными клетками сосу-дов, апудоцитами и др. из белков-предшественников Выделено несколько видов специфичного фибриллярного белка амилоида: АА, AL, ASC1 (ATTR), FAP (ATTR) и др. Для каждого вида фибриллярного белка идентифицированы обнаруживаемые в норме в крови белки-предшественники. Гетерогенность амилоида объясняет разнообразие его клинико-морфологических форм, которые могут быть самостоятельными заболеваниями или осложнениями других болезней.
Амилоидоз Фибриллы амилоида синтезируются клетками – макрофагами, плазматическими клетками, кар-диомиоцитами, гладкомышечными клетками сосу-дов, апудоцитами и др. из белков-предшественников Выделено несколько видов специфичного фибриллярного белка амилоида: АА, AL, ASC1 (ATTR), FAP (ATTR) и др. Для каждого вида фибриллярного белка идентифицированы обнаруживаемые в норме в крови белки-предшественники. Гетерогенность амилоида объясняет разнообразие его клинико-морфологических форм, которые могут быть самостоятельными заболеваниями или осложнениями других болезней.
 Характеристика основных форм амилоидоза 1. АА амилоидоз Белок-предшественник – SAA (сывороточный амилоидный белок, синтезируется преимущественно гепатоцитами, аналогичен острофазному С-реактивному белку, количество резко возрастает при воспалении). Характеризуется генерализованным поражением Тип отложения амилоида преимущественно периретикулярный. Поражаются почки, печень, кишечник, надпочечники, мелкие сосуды
Характеристика основных форм амилоидоза 1. АА амилоидоз Белок-предшественник – SAA (сывороточный амилоидный белок, синтезируется преимущественно гепатоцитами, аналогичен острофазному С-реактивному белку, количество резко возрастает при воспалении). Характеризуется генерализованным поражением Тип отложения амилоида преимущественно периретикулярный. Поражаются почки, печень, кишечник, надпочечники, мелкие сосуды
 Характеристика основных форм амилоидоза 2. ALамилоидоз. Белок-предшественник легкие цепи иммуноглобулинов. Характеризуется генерализованным типом поражения Тип отложения амилоида периколлагеновый Поражаются сердце, крупные сосуды, поперечнополосатая и гладкомышечная ткани, нервы, кожа и пр.
Характеристика основных форм амилоидоза 2. ALамилоидоз. Белок-предшественник легкие цепи иммуноглобулинов. Характеризуется генерализованным типом поражения Тип отложения амилоида периколлагеновый Поражаются сердце, крупные сосуды, поперечнополосатая и гладкомышечная ткани, нервы, кожа и пр.
 Характеристика основных форм амилоидоза 3. ASC1 (ATTR)амилоидоз Белок-предшественник TTR-транстиретин (старое название преальбумин) сывороточный белок, связывающий и переносящий тироксин и ретинол. Как правило является генерализованным с поражением сердца и сосудов. Старческий генерализованный амилоидоз 4. FAP (ATTR) амилоидоз. Белок-предшественник TTR (преальбумин) Поражаются периферические нервы Включает некоторые наследственные формы амилоидоза наследственную семейную амилоидную полиневропатию.
Характеристика основных форм амилоидоза 3. ASC1 (ATTR)амилоидоз Белок-предшественник TTR-транстиретин (старое название преальбумин) сывороточный белок, связывающий и переносящий тироксин и ретинол. Как правило является генерализованным с поражением сердца и сосудов. Старческий генерализованный амилоидоз 4. FAP (ATTR) амилоидоз. Белок-предшественник TTR (преальбумин) Поражаются периферические нервы Включает некоторые наследственные формы амилоидоза наследственную семейную амилоидную полиневропатию.
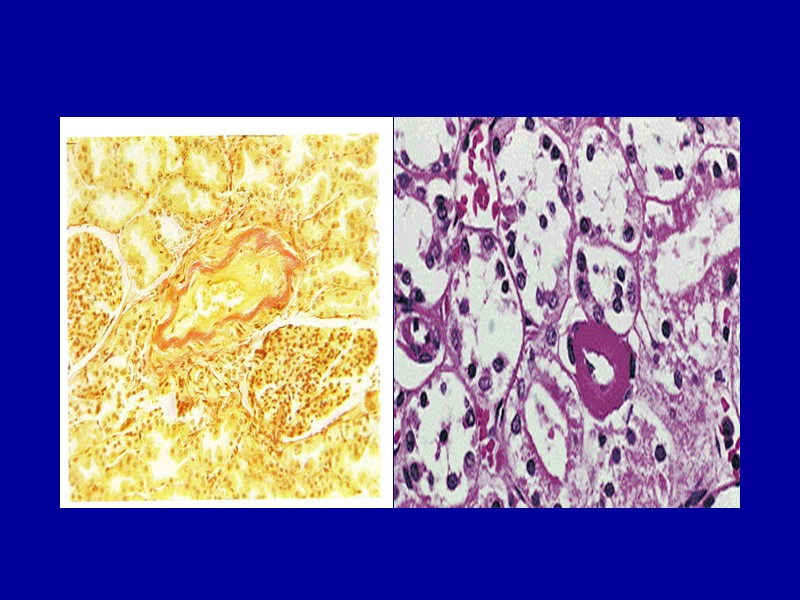
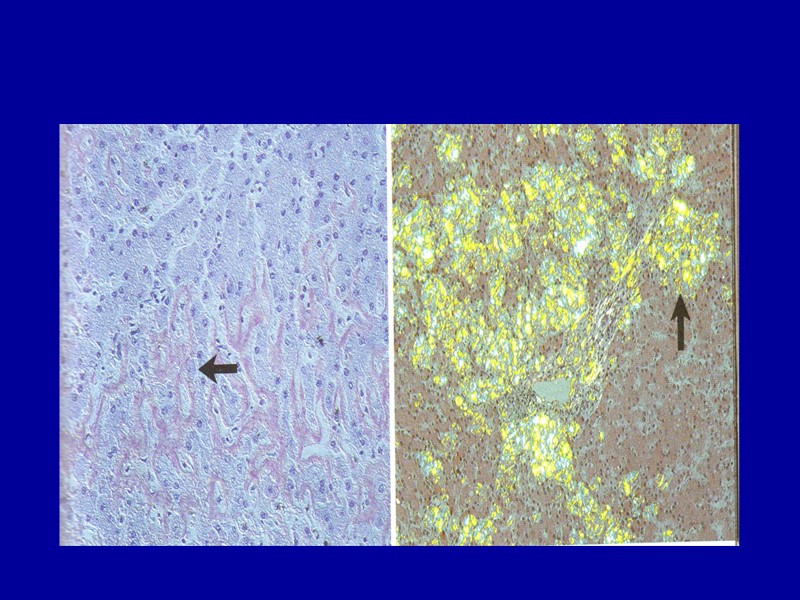
 Морфологическая диагностика амилоидоза Макроскопическая диагностика амилоидоза: при действии на ткань люголевского р-ра и 10% серной к-ты амилоид приобретает сине-фиолетовый или грязно-зеленый цвет. а)при окраске гематоксилином и эозином амилоид представлен аморфными эозинофильными массами; б) при окраске конго красным (специфическая окраска на амилоид) амилоид окрашивается в кирпично-красный цвет; в) при просмотре окрашенных конго красным препаратов в поляризационном микроскопе обнаруживается двухцветность дихроизм: красноватое и зелено-желтое свечение; г) при просмотре окрашенных тиофлавином Т препаратов в люминесцентном микроскопе обнаруживаетсяы специфическое зеленое свечение. При выраженном амилоидозе органы увеличиваются, становятся очень плотными и ломкими, на разрезе приобретают сальный вид.
Морфологическая диагностика амилоидоза Макроскопическая диагностика амилоидоза: при действии на ткань люголевского р-ра и 10% серной к-ты амилоид приобретает сине-фиолетовый или грязно-зеленый цвет. а)при окраске гематоксилином и эозином амилоид представлен аморфными эозинофильными массами; б) при окраске конго красным (специфическая окраска на амилоид) амилоид окрашивается в кирпично-красный цвет; в) при просмотре окрашенных конго красным препаратов в поляризационном микроскопе обнаруживается двухцветность дихроизм: красноватое и зелено-желтое свечение; г) при просмотре окрашенных тиофлавином Т препаратов в люминесцентном микроскопе обнаруживаетсяы специфическое зеленое свечение. При выраженном амилоидозе органы увеличиваются, становятся очень плотными и ломкими, на разрезе приобретают сальный вид.
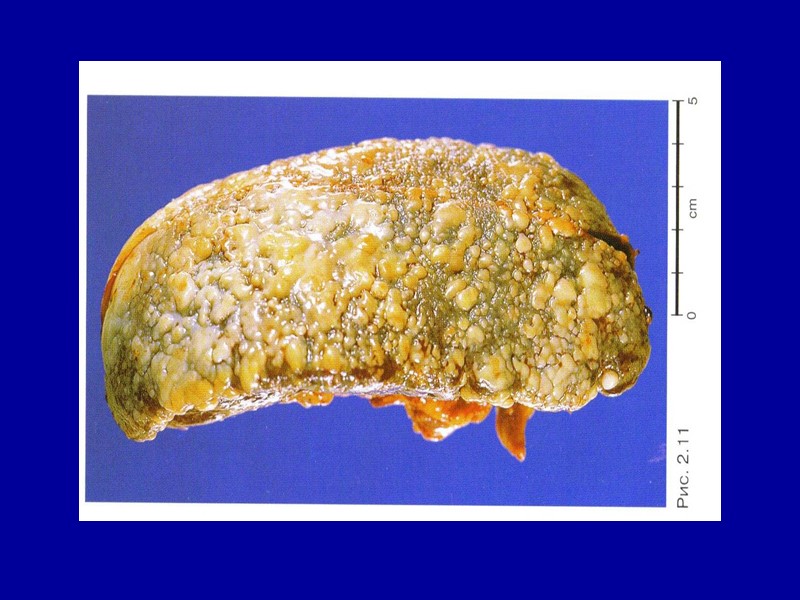
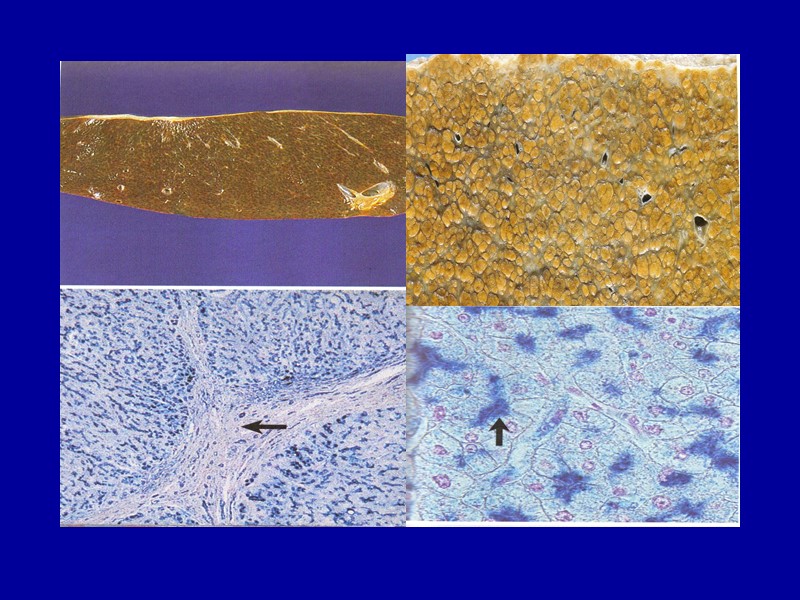
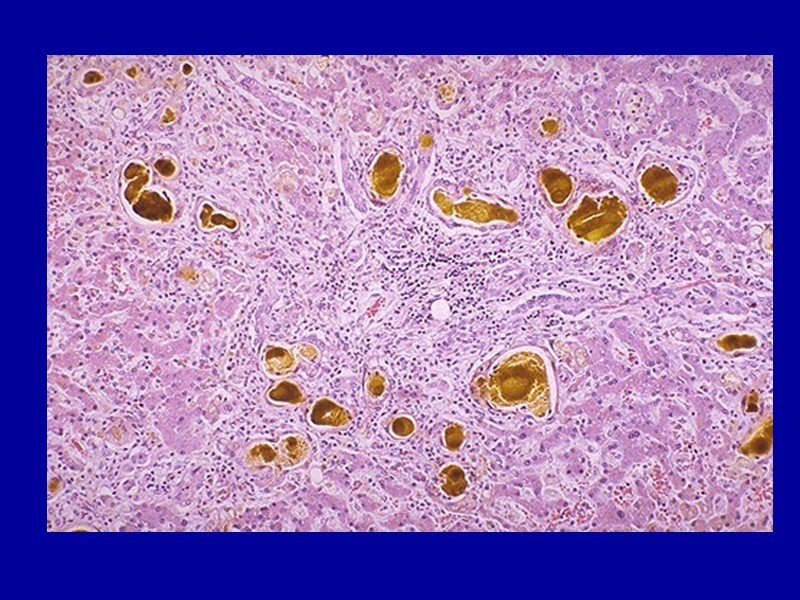
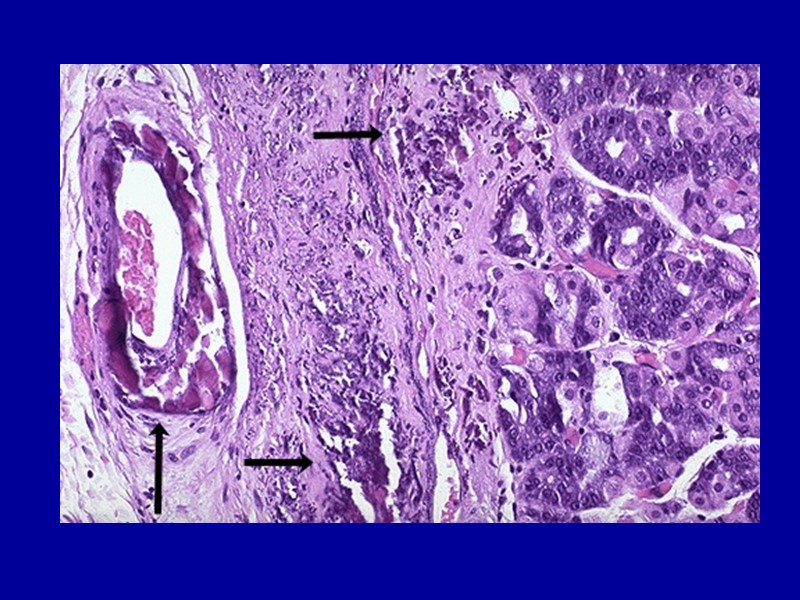
 Амилоидоз печени В печени отложение амилоида наблюдается между звездчатыми ретикулоэндотелиоцитами синусоидов, по ходу ретикулярной стромы долек, в стенках сосудов, протоков и в соединительной ткани портальных трактов. По мере накопления амилоида печеночные клетки атрофируются и погибают. При этом печень увеличена, плотная, выглядит «сальной».
Амилоидоз печени В печени отложение амилоида наблюдается между звездчатыми ретикулоэндотелиоцитами синусоидов, по ходу ретикулярной стромы долек, в стенках сосудов, протоков и в соединительной ткани портальных трактов. По мере накопления амилоида печеночные клетки атрофируются и погибают. При этом печень увеличена, плотная, выглядит «сальной».

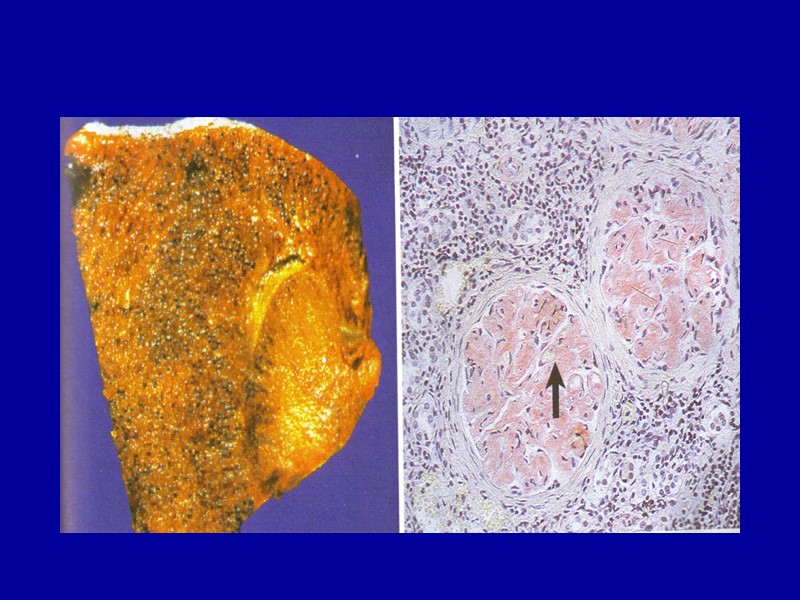
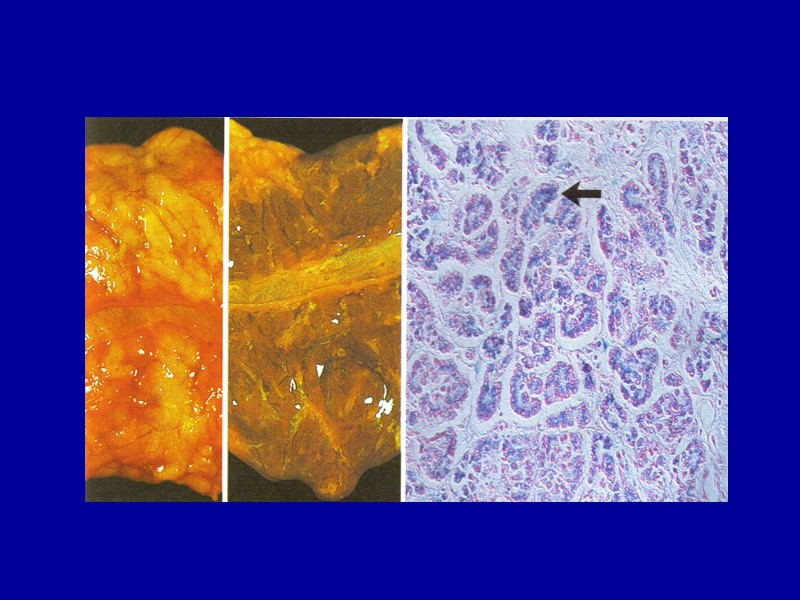
 Амилоидоз селезенки В селезенке амилоид может откладываться как изолированно в лимфатических фолликулах, так и равномерно по всей пульпе. В первом случае амилоидно-измененные фолликулы увеличенной и плотной селезенки на разрезе имеют вид полупрозрачных зерен, напоминающих зерна саго (саговая селезенка). Во втором случае селезенка увеличена, плотная, коричнево-красная, гладкая, имеет сальный блеск на разрезе (сальная селезенка). Саговая и сальная селезенка представляют последовательные стадии процесса.
Амилоидоз селезенки В селезенке амилоид может откладываться как изолированно в лимфатических фолликулах, так и равномерно по всей пульпе. В первом случае амилоидно-измененные фолликулы увеличенной и плотной селезенки на разрезе имеют вид полупрозрачных зерен, напоминающих зерна саго (саговая селезенка). Во втором случае селезенка увеличена, плотная, коричнево-красная, гладкая, имеет сальный блеск на разрезе (сальная селезенка). Саговая и сальная селезенка представляют последовательные стадии процесса.

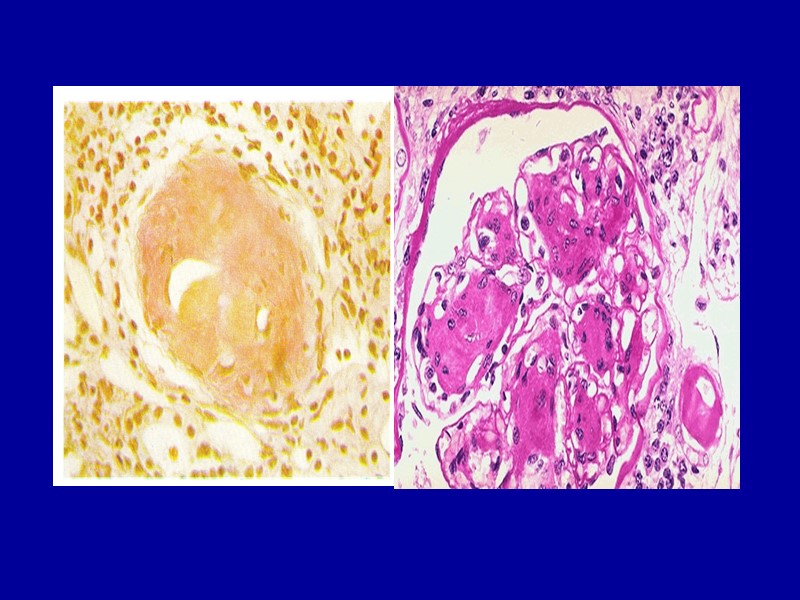
 Амилоидоз почек В почках амилоид откладывается в стенках приносящих и выносящих артериол, в капиллярных петлях и мезангии клубочков, в базальных мембранах канальцев и в строме. Почки становятся плотными, большими и «сальными». По мере нарастания процесса клубочки полностью замещаются амилоидом.
Амилоидоз почек В почках амилоид откладывается в стенках приносящих и выносящих артериол, в капиллярных петлях и мезангии клубочков, в базальных мембранах канальцев и в строме. Почки становятся плотными, большими и «сальными». По мере нарастания процесса клубочки полностью замещаются амилоидом.

 В кишечнике амилоид выпадает в строме ворсин слизистой оболочки, а также в стенках сосудов как слизистой оболочки, так и подслизистого слоя. При резко выраженном амилоидозе железистый аппарат кишечника атрофируется. Амилоидоз надпочечников, как правило, двусторонний, отложение амилоида встречается в корковом веществе по ходу сосудов и капилляров. В сердце амилоид обнаруживается под эндокардом, в волокнах и сосудах стромы, а также в эпикарде по ходу вен. Отложение амилоида в сердце ведет к резкому его увеличению (амилоидная кардиомегалия). Оно становится очень плотным, миокард приобретает сальный вид.
В кишечнике амилоид выпадает в строме ворсин слизистой оболочки, а также в стенках сосудов как слизистой оболочки, так и подслизистого слоя. При резко выраженном амилоидозе железистый аппарат кишечника атрофируется. Амилоидоз надпочечников, как правило, двусторонний, отложение амилоида встречается в корковом веществе по ходу сосудов и капилляров. В сердце амилоид обнаруживается под эндокардом, в волокнах и сосудах стромы, а также в эпикарде по ходу вен. Отложение амилоида в сердце ведет к резкому его увеличению (амилоидная кардиомегалия). Оно становится очень плотным, миокард приобретает сальный вид.
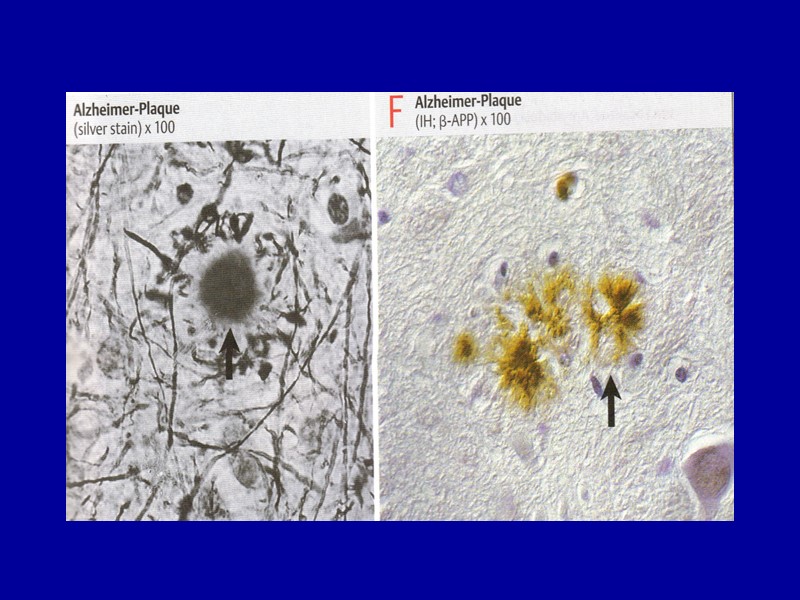
 В скелетных мышцах, как и в миокарде, амилоид выпадает по ходу межмышечной соединительной ткани, в стенках сосудов и в нервах. Периваскулярно и периневрально нередко образуются массивные отложения амилоидного вещества. Мышцы становятся плотными, полупрозрачными. В легких отложения амилоида появляются сначала в стенках разветвлений легочных артерии и вены, а также в перибронхиальной соединительной ткани. Позже амилоид появляется в межальвеолярных перегородках. В головном мозге при старческом амилоидозе амилоид находят в сенильных бляшках коры, сосудах и оболочках. При болезни Альцгеймера, скопления амилоида особого типа определяются во внеклеточном веществе мозга (в виде бляшек).
В скелетных мышцах, как и в миокарде, амилоид выпадает по ходу межмышечной соединительной ткани, в стенках сосудов и в нервах. Периваскулярно и периневрально нередко образуются массивные отложения амилоидного вещества. Мышцы становятся плотными, полупрозрачными. В легких отложения амилоида появляются сначала в стенках разветвлений легочных артерии и вены, а также в перибронхиальной соединительной ткани. Позже амилоид появляется в межальвеолярных перегородках. В головном мозге при старческом амилоидозе амилоид находят в сенильных бляшках коры, сосудах и оболочках. При болезни Альцгеймера, скопления амилоида особого типа определяются во внеклеточном веществе мозга (в виде бляшек).

 Амилоидоз кожи характеризуется диффузным отложением амилоида в сосочках кожи и ее ретикулярном слое, в стенках сосудов и базальных мембранах сальных и потовых желез, что сопровождается деструкцией эластических волокон, резкой атрофией эпидермиса и придатков кожи. Амилоидоз поджелудочной железы имеет некоторое своеобразие. Помимо поражения артерий железы, встречается и амилоидоз островков, что наблюдается в глубокой старости.
Амилоидоз кожи характеризуется диффузным отложением амилоида в сосочках кожи и ее ретикулярном слое, в стенках сосудов и базальных мембранах сальных и потовых желез, что сопровождается деструкцией эластических волокон, резкой атрофией эпидермиса и придатков кожи. Амилоидоз поджелудочной железы имеет некоторое своеобразие. Помимо поражения артерий железы, встречается и амилоидоз островков, что наблюдается в глубокой старости.
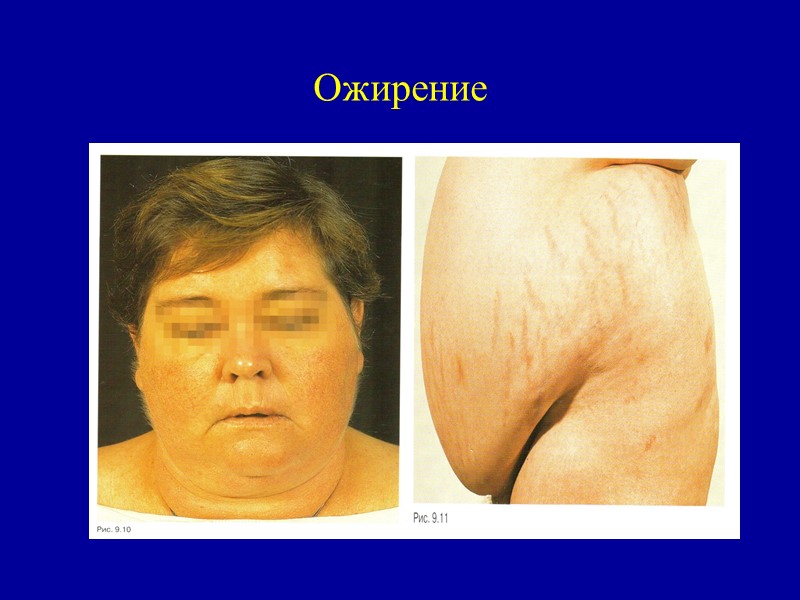
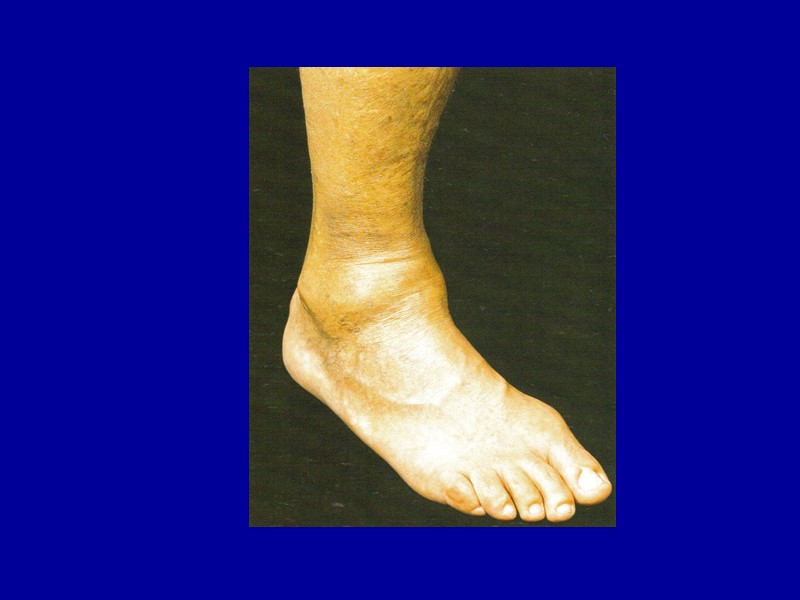
 СТРОМАЛЬНО-СОСУДИСТЫЕ ЖИРОВЫЕ ДИСТРОФИИ (ЛИПИДОЗЫ) НАРУШЕНИЯ ОБМЕНА НЕЙТРАЛЬНЫХ ЖИРОВ - проявляется в увеличении или уменьшении их запасов в жировой ткани. Оно может быть общим и местным. Ожирение, или тучность, — увеличение количества нейтральных жиров в жировых депо. Оно носит общий характер и выражается в избыточном отложении жиров в подкожной клетчатке, сальнике, брыжейке кишечника, средостении, эпикарде. Различают : - первичное (идиопатическое) ожирение; - вторичное ожирение.
СТРОМАЛЬНО-СОСУДИСТЫЕ ЖИРОВЫЕ ДИСТРОФИИ (ЛИПИДОЗЫ) НАРУШЕНИЯ ОБМЕНА НЕЙТРАЛЬНЫХ ЖИРОВ - проявляется в увеличении или уменьшении их запасов в жировой ткани. Оно может быть общим и местным. Ожирение, или тучность, — увеличение количества нейтральных жиров в жировых депо. Оно носит общий характер и выражается в избыточном отложении жиров в подкожной клетчатке, сальнике, брыжейке кишечника, средостении, эпикарде. Различают : - первичное (идиопатическое) ожирение; - вторичное ожирение.
 Ожирение По внешним проявлениям различают универсальный симметричный тип ожирения, который делят на три подтипа: - верхний, - средний, - нижний. По числу и размеру адипозоцитов выделяют два варианта: - гипертрофический (число адипозоцитов не изменяется, но жировые клетки многократно увеличены в объеме, течение заболевания злокачественное); - гиперпластический (число адипозоцитов увеличено, течение болезни доброкачественное).
Ожирение По внешним проявлениям различают универсальный симметричный тип ожирения, который делят на три подтипа: - верхний, - средний, - нижний. По числу и размеру адипозоцитов выделяют два варианта: - гипертрофический (число адипозоцитов не изменяется, но жировые клетки многократно увеличены в объеме, течение заболевания злокачественное); - гиперпластический (число адипозоцитов увеличено, течение болезни доброкачественное).
 Ожирение
Ожирение

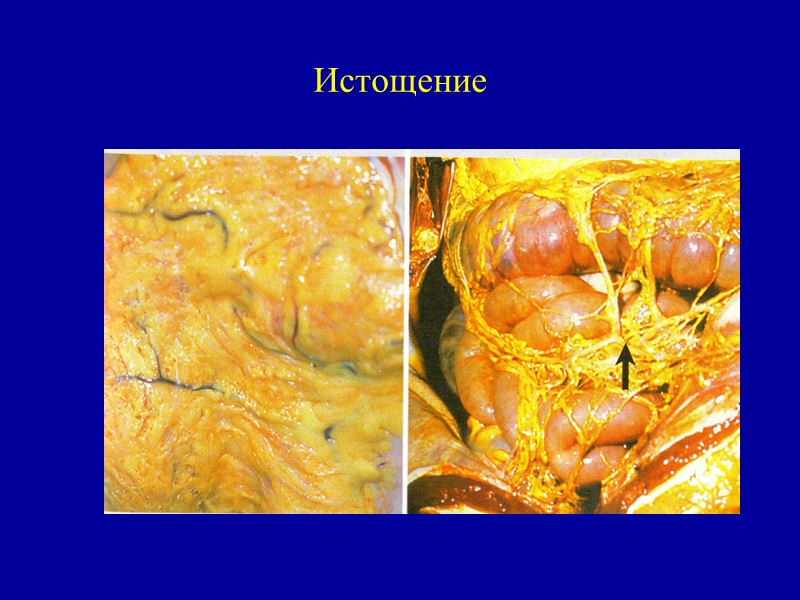
 Истощение
Истощение
 НАРУШЕНИЕ ОБМЕНА ХОЛЕСТЕРИНА И ЕГО ЭФИРОВ
НАРУШЕНИЕ ОБМЕНА ХОЛЕСТЕРИНА И ЕГО ЭФИРОВ
 СТРОМАЛЬНО-СОСУДИСТЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ Стромально-сосудистые углеводные дистрофии могут быть связаны с нарушением баланса гликопротеидов и гликозаминогликанов. Стромально-сосудистую углеводную дистрофию, связанную с накоплением гликопротеидов, называют ослизнением тканей. В отличие от мукоидного набухания, при этом процессе происходит замещение коллагеновых волокон слизеподобной массой. Волокнистая соединительная ткань, строма органов, жировая ткань, хрящ становятся набухшими, полупрозрачными, слизеподобными, а клетки их имеют звездчатый вид.
СТРОМАЛЬНО-СОСУДИСТЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ Стромально-сосудистые углеводные дистрофии могут быть связаны с нарушением баланса гликопротеидов и гликозаминогликанов. Стромально-сосудистую углеводную дистрофию, связанную с накоплением гликопротеидов, называют ослизнением тканей. В отличие от мукоидного набухания, при этом процессе происходит замещение коллагеновых волокон слизеподобной массой. Волокнистая соединительная ткань, строма органов, жировая ткань, хрящ становятся набухшими, полупрозрачными, слизеподобными, а клетки их имеют звездчатый вид.
 Смешанные дистрофии Смешанные дистрофии это морфологические проявления нарушен-ного метаболизма, выявляемые как в паренхиме, так и в строме органов и тканей, возникающие при нарушении обмена сложных белков эндогенных пигментов (хромопротеидов): нуклео-протеидов, липопротеидов и минералов.
Смешанные дистрофии Смешанные дистрофии это морфологические проявления нарушен-ного метаболизма, выявляемые как в паренхиме, так и в строме органов и тканей, возникающие при нарушении обмена сложных белков эндогенных пигментов (хромопротеидов): нуклео-протеидов, липопротеидов и минералов.
 Нарушения обмена эндогенных пигментов – эндогенные пигментации Эндогенные пигменты (хромопротеиды) – окрашенные вещества различной химической природы, которые синтезируются в организме. Эндогенные пигментации обычно связаны с избыточным накоплением пигментов, образующихся в норме, реже – с накоплением пигментов, возникающих только в условиях патологии. Эндогенные пигментации могут быть как приобретенными, так и наследственными. Среди эндогенных пигментов выделяют гемоглобино-генные, протеиногенные (тирозиногенные) и липидогенные.
Нарушения обмена эндогенных пигментов – эндогенные пигментации Эндогенные пигменты (хромопротеиды) – окрашенные вещества различной химической природы, которые синтезируются в организме. Эндогенные пигментации обычно связаны с избыточным накоплением пигментов, образующихся в норме, реже – с накоплением пигментов, возникающих только в условиях патологии. Эндогенные пигментации могут быть как приобретенными, так и наследственными. Среди эндогенных пигментов выделяют гемоглобино-генные, протеиногенные (тирозиногенные) и липидогенные.
 Гемоглобиногенные пигменты Представляют собой различные производные гемоглобина, возникающие при синтезе или распаде эритроцитов. а. В норме образуются ферритин, гемосидерин, билирубин и порфирины (порфирины, являясь предшественниками гема, могут обнаруживаться в минимальных количествах в крови и моче в норме). б. В условиях патологии образуются гематоидин и гематины(солянокислый гематин, формалиновый пигмент, малярийный пигмент (гемомеланин).
Гемоглобиногенные пигменты Представляют собой различные производные гемоглобина, возникающие при синтезе или распаде эритроцитов. а. В норме образуются ферритин, гемосидерин, билирубин и порфирины (порфирины, являясь предшественниками гема, могут обнаруживаться в минимальных количествах в крови и моче в норме). б. В условиях патологии образуются гематоидин и гематины(солянокислый гематин, формалиновый пигмент, малярийный пигмент (гемомеланин).
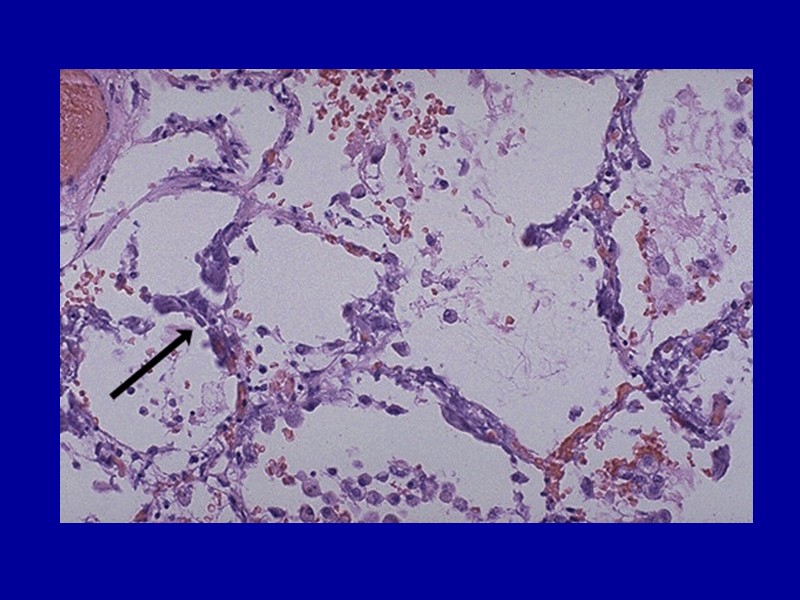
 Гемосидероз Возникает при повышенном гемолизе – разрушении эритроцитов. Может быть местным и общим, или распространенным. Местный гемосидероз Возникает при внесосудистом гемолизе в очагах кровоизлияний (гематомах). Гемосидероз легкого (бурая индурация легких) при венозном застое вследствие пороков сердца.
Гемосидероз Возникает при повышенном гемолизе – разрушении эритроцитов. Может быть местным и общим, или распространенным. Местный гемосидероз Возникает при внесосудистом гемолизе в очагах кровоизлияний (гематомах). Гемосидероз легкого (бурая индурация легких) при венозном застое вследствие пороков сердца.
 Общий гемосидероз Возникает при внутрисосудистом гемолизе, развивающемся: а) при заболеваниях системы крови (анемиях, лейкозах, врожденных дефектах эритроцитов и гемоглобина); б) при отравлениях гемолитическими ядами; в) при инфекционных заболеваниях (малярия, сепсис, возвратный тиф и др.) г) при переливаниях несовместимой крови и резус-конфликте.
Общий гемосидероз Возникает при внутрисосудистом гемолизе, развивающемся: а) при заболеваниях системы крови (анемиях, лейкозах, врожденных дефектах эритроцитов и гемоглобина); б) при отравлениях гемолитическими ядами; в) при инфекционных заболеваниях (малярия, сепсис, возвратный тиф и др.) г) при переливаниях несовместимой крови и резус-конфликте.
 Гемохроматоз это своеобразное, близкое к общему гемосидерозу, заболевание, главным отличием которого является степень перегрузки железом и наличие повреждений паренхиматозных клеток. Гемохроматоз может быть первичным (наследственным) и вторичным.
Гемохроматоз это своеобразное, близкое к общему гемосидерозу, заболевание, главным отличием которого является степень перегрузки железом и наличие повреждений паренхиматозных клеток. Гемохроматоз может быть первичным (наследственным) и вторичным.
 Первичный гемохроматоз самостоятельное заболевание из группы болезней накопления. Передается доминантно-аутосомным путем и связан с наследственным дефектом ферментов тонкой кишки, что ведет к повышенному всасыванию пищевого железа, которое в виде гемосидерина откладывается в большом количестве в органах. Количество железа в организме увеличивается в десятки раз, достигая 50-60 г. Развивается гемосидероз печени, поджелудочной железы. эндокринных органов, сердца, слюнных и потовых желез, слизистой оболочки кишечника, сетчатки глаза и даже синовиальных оболочек; одновременно в органах увеличивается содержание ферритина.
Первичный гемохроматоз самостоятельное заболевание из группы болезней накопления. Передается доминантно-аутосомным путем и связан с наследственным дефектом ферментов тонкой кишки, что ведет к повышенному всасыванию пищевого железа, которое в виде гемосидерина откладывается в большом количестве в органах. Количество железа в организме увеличивается в десятки раз, достигая 50-60 г. Развивается гемосидероз печени, поджелудочной железы. эндокринных органов, сердца, слюнных и потовых желез, слизистой оболочки кишечника, сетчатки глаза и даже синовиальных оболочек; одновременно в органах увеличивается содержание ферритина.
 Вторичный гемохроматоз заболевание, развивающееся при приобретенной недостаточности ферментных систем, что сопровождается генерализованным гемосидерозом. Причиной этой недостаточности могут быть избыточное поступление железа с пищей, резекция желудка, хронический алкоголизм, повторные переливания крови и др. При вторичном гемохроматозе содержание железа повышено не только в тканях, но и в сыворотке крови. Основные клинико-морфологические проявления заболевания аналогичны тем, что наблюдаются при первичном гемосидерозе
Вторичный гемохроматоз заболевание, развивающееся при приобретенной недостаточности ферментных систем, что сопровождается генерализованным гемосидерозом. Причиной этой недостаточности могут быть избыточное поступление железа с пищей, резекция желудка, хронический алкоголизм, повторные переливания крови и др. При вторичном гемохроматозе содержание железа повышено не только в тканях, но и в сыворотке крови. Основные клинико-морфологические проявления заболевания аналогичны тем, что наблюдаются при первичном гемосидерозе
 Основными симптомами болезни являются: бронзовая окраска кожи; сахарный диабет (бронзовый диабет); пигментный цирроз печени, ведущий к печеночной недостаточности; пигментная кардиомиопатия, которая может стать причиной смерти.
Основными симптомами болезни являются: бронзовая окраска кожи; сахарный диабет (бронзовый диабет); пигментный цирроз печени, ведущий к печеночной недостаточности; пигментная кардиомиопатия, которая может стать причиной смерти.



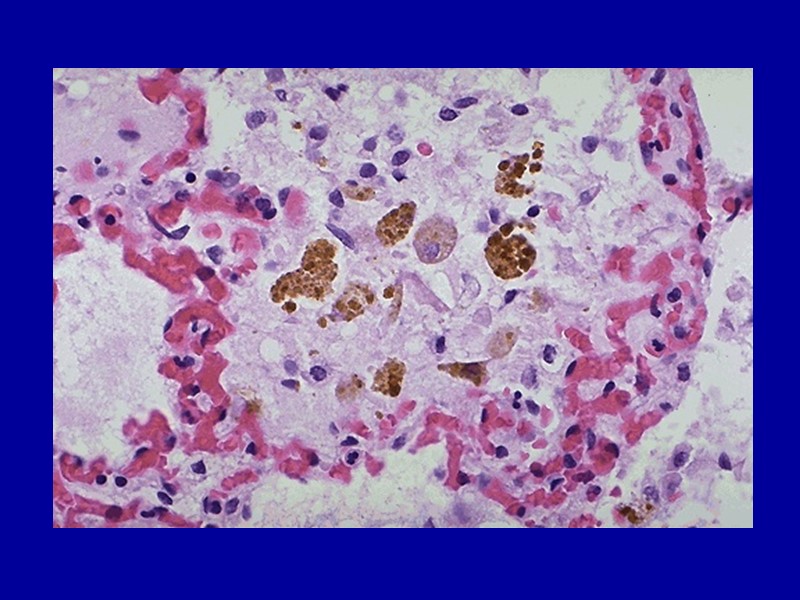
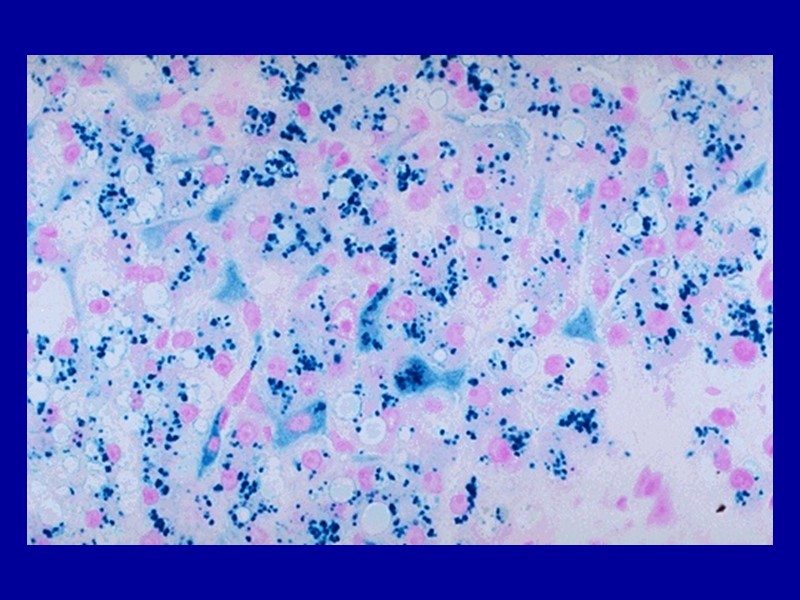
 Гемосидерин появляется первоначально и преимущественно в мононуклеарных фагоцитах селезенки, печени, лимфатических узлов и костного мозга, а также в макрофагах, разбросанных по другим органам – в коже, поджелудочной железе, почках. В дальнейшем гемосидерин может появляться и в клетках паренхимы (гепатоцитах). По мере накопления пигмента органы приобретают бурую (ржавую) окраску. Микроскопически гемосидерин коричневого цвета, при реакции Перлса цвета голубовато-зеленоватого цвета. В большинстве случаев накопление пигмента в органах не приводит к их дисфункции.
Гемосидерин появляется первоначально и преимущественно в мононуклеарных фагоцитах селезенки, печени, лимфатических узлов и костного мозга, а также в макрофагах, разбросанных по другим органам – в коже, поджелудочной железе, почках. В дальнейшем гемосидерин может появляться и в клетках паренхимы (гепатоцитах). По мере накопления пигмента органы приобретают бурую (ржавую) окраску. Микроскопически гемосидерин коричневого цвета, при реакции Перлса цвета голубовато-зеленоватого цвета. В большинстве случаев накопление пигмента в органах не приводит к их дисфункции.



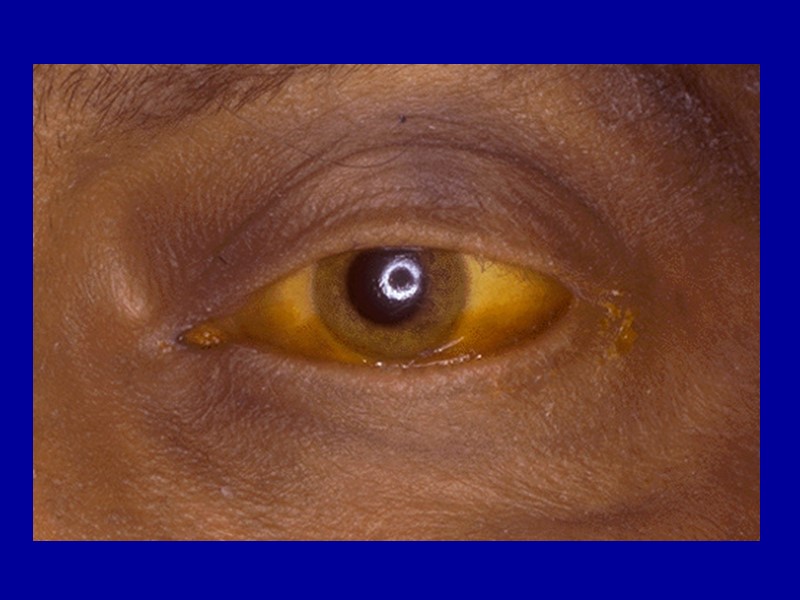
 Билирубин. Основной пигмент желчи. Образуется в клетке при разрушении гемоглобина, железа не содержит. В крови связывается с альбумином. В гепатоцитах происходит коньюгация – связывание билирубина с глюкуроновой кислотой, после чего он выделяется с желчью. При избыточном накоплении билирубина в крови (более 2-2,5 мг%) в тканях развивается желтуха (появляется желтушное окрашивание кожи, склер, слизистых оболочек и пр.).
Билирубин. Основной пигмент желчи. Образуется в клетке при разрушении гемоглобина, железа не содержит. В крови связывается с альбумином. В гепатоцитах происходит коньюгация – связывание билирубина с глюкуроновой кислотой, после чего он выделяется с желчью. При избыточном накоплении билирубина в крови (более 2-2,5 мг%) в тканях развивается желтуха (появляется желтушное окрашивание кожи, склер, слизистых оболочек и пр.).
 Различают следующие виды желтухи. 1.Надпеченочная (гемолитическая) – возникает при внутрисосу-дистом гемолизе наряду с общим гемосидерозом; в крови увеличивается содержание неконьюгированного билирубина. 2.Печеночная (паренхиматозная) – возникает при заболеваниях печени (гепатиты, гепатозы, циррозы); – нарушаются захват и коньюгация билирубина поврежденными гепатоцитами; – увеличивается содержание коньюгированного и неконьюгированного билирубина. 3.Подпеченочная (механическая) – возникает при обтурации желчных путей (опухолью, камнем); – нарушается экскреция желчи, коньюгированный билирубин поступает в кровь; сопровождается холестазом.
Различают следующие виды желтухи. 1.Надпеченочная (гемолитическая) – возникает при внутрисосу-дистом гемолизе наряду с общим гемосидерозом; в крови увеличивается содержание неконьюгированного билирубина. 2.Печеночная (паренхиматозная) – возникает при заболеваниях печени (гепатиты, гепатозы, циррозы); – нарушаются захват и коньюгация билирубина поврежденными гепатоцитами; – увеличивается содержание коньюгированного и неконьюгированного билирубина. 3.Подпеченочная (механическая) – возникает при обтурации желчных путей (опухолью, камнем); – нарушается экскреция желчи, коньюгированный билирубин поступает в кровь; сопровождается холестазом.


 Минеральные дистрофии Нарушения обмена кальция С кальцием связаны процессы проницаемости клеточных мембран, возбудимости нервно-мышечного аппарата, свертываемости крови, регуляции кислотно-щелочного равновесия, формирования скелета. Метаболизм кальция Кальций всасывается в виде фосфата в верхнем отрезке тонкой кишки. Для адсорбции кальция в кишке необходим витамин D, который стимулирует образование его растворимых фосфатов.
Минеральные дистрофии Нарушения обмена кальция С кальцием связаны процессы проницаемости клеточных мембран, возбудимости нервно-мышечного аппарата, свертываемости крови, регуляции кислотно-щелочного равновесия, формирования скелета. Метаболизм кальция Кальций всасывается в виде фосфата в верхнем отрезке тонкой кишки. Для адсорбции кальция в кишке необходим витамин D, который стимулирует образование его растворимых фосфатов.
 Основная масса кальция депонируется в костях: компактная кость – стабильное депо, губчатая кость эпифизов и метафизов – лабильное депо. Растворение кости и вымывание кальция из депо в одних случаях происходит с помощью отстеокластов (лакунарное рассасывание), в других – образуется «жидкая кость» без участия клеток (гладкая резорбция). Поступление кальция с пищей и из депо уравновешивается экскрецией его толстой кишкой, почками. Паратгормон (гормон околощитовидных желез) способствует вымыванию кальция из костей (стимулируя остеокласты); кальцитонин (гормон щитовидной железы) действует противоположным образом.
Основная масса кальция депонируется в костях: компактная кость – стабильное депо, губчатая кость эпифизов и метафизов – лабильное депо. Растворение кости и вымывание кальция из депо в одних случаях происходит с помощью отстеокластов (лакунарное рассасывание), в других – образуется «жидкая кость» без участия клеток (гладкая резорбция). Поступление кальция с пищей и из депо уравновешивается экскрецией его толстой кишкой, почками. Паратгормон (гормон околощитовидных желез) способствует вымыванию кальция из костей (стимулируя остеокласты); кальцитонин (гормон щитовидной железы) действует противоположным образом.
 Кальцинозы (известковые дистрофии, или обызвествления). Характеризуются отложениями в тканях солей кальция. Могут быть системными и местными По механизму развития различают метастатическое, дистрофическое и метаболическое обызвествление.
Кальцинозы (известковые дистрофии, или обызвествления). Характеризуются отложениями в тканях солей кальция. Могут быть системными и местными По механизму развития различают метастатическое, дистрофическое и метаболическое обызвествление.
 1. Метастатическое обызвествление. Основную роль играет гиперкальциемия, возникающая: 1.При патологии органов регуляции обмена кальция – гиперпаратиреоидизме (аденомы, гиперплазия околощитовидных желез); 2. При патологии депо кальция – массивной резорбции костной ткани (миеломная болезнь, метастазы злокачественных опухолей в кости, множественные переломы, длительная иммобилизация костей); 3. При патологии органов выделения кальция (при хронической почечной недостаточности, хронических колитах).
1. Метастатическое обызвествление. Основную роль играет гиперкальциемия, возникающая: 1.При патологии органов регуляции обмена кальция – гиперпаратиреоидизме (аденомы, гиперплазия околощитовидных желез); 2. При патологии депо кальция – массивной резорбции костной ткани (миеломная болезнь, метастазы злокачественных опухолей в кости, множественные переломы, длительная иммобилизация костей); 3. При патологии органов выделения кальция (при хронической почечной недостаточности, хронических колитах).
 Носит системный характер: – поражаются почки, миокард, крупные артерии, легкие (т.е. органы, в которых рН несколько выше, чем в других); – соли кальция в виде фосфата (апатита) в первую очередь выпадают на кристах митохондрий и в лизосомах, которые являются матрицей обызвествления; – после гибели клеток обызвествление распространяется на волокнистые структуры.
Носит системный характер: – поражаются почки, миокард, крупные артерии, легкие (т.е. органы, в которых рН несколько выше, чем в других); – соли кальция в виде фосфата (апатита) в первую очередь выпадают на кристах митохондрий и в лизосомах, которые являются матрицей обызвествления; – после гибели клеток обызвествление распространяется на волокнистые структуры.
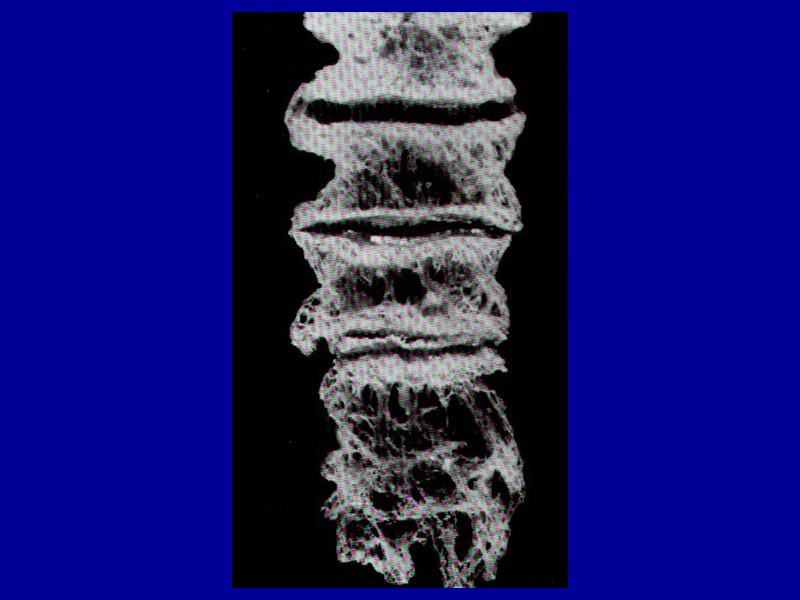
 Известковые фокусы – фокусы метастатического обызвествления: – макроскопически обычно не выявляются; – микроскопически обнаруживаются многочисленные мелкие очаги темно-фиолетового цвета, представленные инкрустированными солями кальция, некротизированными клетками (кардиомиоциты, эпителий канальцев почки и пр.), часто с прилежащими участками стромы, вокруг которых могут быть воспалительный инфильтрат и склероз; – специфической окраской для выявления фокусов обызвествления является серебрение по Коссе, при котором они окрашиваются в черный цвет; – обычно метастатическое обызвествление не приводит к нарушению функции, лишь изредка в связи с поражением легких развивается дыхательная недостаточность, а массивный нефрокальциноз может привести к почечной недостаточности.
Известковые фокусы – фокусы метастатического обызвествления: – макроскопически обычно не выявляются; – микроскопически обнаруживаются многочисленные мелкие очаги темно-фиолетового цвета, представленные инкрустированными солями кальция, некротизированными клетками (кардиомиоциты, эпителий канальцев почки и пр.), часто с прилежащими участками стромы, вокруг которых могут быть воспалительный инфильтрат и склероз; – специфической окраской для выявления фокусов обызвествления является серебрение по Коссе, при котором они окрашиваются в черный цвет; – обычно метастатическое обызвествление не приводит к нарушению функции, лишь изредка в связи с поражением легких развивается дыхательная недостаточность, а массивный нефрокальциноз может привести к почечной недостаточности.



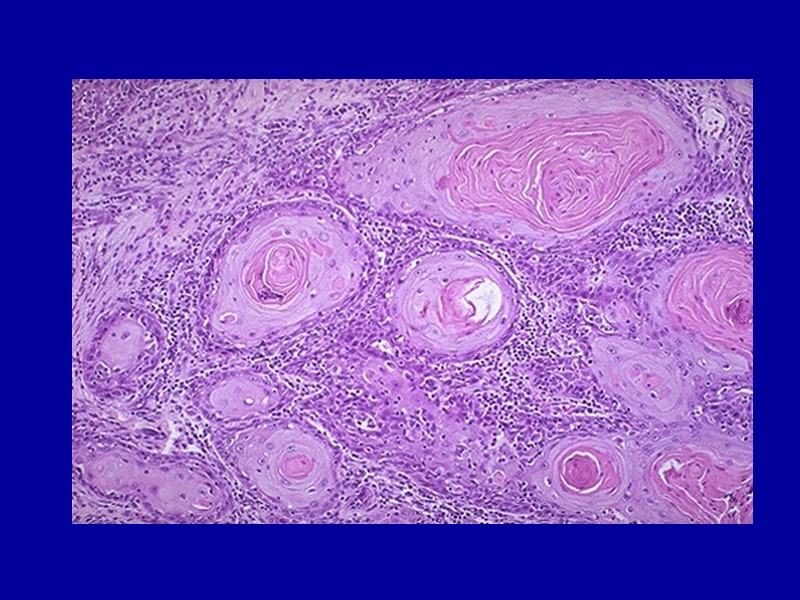
 2. Дистрофическое обызвествление. Уровень кальция в крови не меняется. Возникает местно при некрозе, дистрофии, склерозе. Для развития имеют значение ощелачивание среды и повышение активности фосфатаз, высвобоэжающихся из поврежденных тканей. Фокусы дистрофичского обызвествления называются петрификатами. Петрифицироваться могут как отдельные некротизированные клетки (псаммомные тельца), так и большие участки некроза
2. Дистрофическое обызвествление. Уровень кальция в крови не меняется. Возникает местно при некрозе, дистрофии, склерозе. Для развития имеют значение ощелачивание среды и повышение активности фосфатаз, высвобоэжающихся из поврежденных тканей. Фокусы дистрофичского обызвествления называются петрификатами. Петрифицироваться могут как отдельные некротизированные клетки (псаммомные тельца), так и большие участки некроза
 Наиболее часто встречаются следующие проявления дистрофического обызвествления: а) петрификаты в легких, возникающие при заживлении фокусов казеозного некроза при туберкулезе – очаги белого цвета, каменистой плотности, окруженные соединительнотканной капсулой; б) обызвествленные атеросклеротические бляшки (атерокальциноз).
Наиболее часто встречаются следующие проявления дистрофического обызвествления: а) петрификаты в легких, возникающие при заживлении фокусов казеозного некроза при туберкулезе – очаги белого цвета, каменистой плотности, окруженные соединительнотканной капсулой; б) обызвествленные атеросклеротические бляшки (атерокальциноз).
 3. Метаболическое обызвествление (интерстициальный кальциноз, известковая подагра). Уровень кальция в крови не меняется. В развитии обсуждается роль следующих факторов: а) нестойкость буферных систем, удерживающих кальций в растворенном состоянии; б) кальцифилаксия – повышенная чувствительность тканей к кальцию. Может быть системным (распространенным) или ограниченным: а) при системном кальцинозе соли кальция выпадают в коже, подкожной клетчатке, по ходу сухожилий, фасций, в мышцах и сосудах; б) при ограниченном кальцинозе характерны отложения извести в виде пластинок в коже пальцев рук.
3. Метаболическое обызвествление (интерстициальный кальциноз, известковая подагра). Уровень кальция в крови не меняется. В развитии обсуждается роль следующих факторов: а) нестойкость буферных систем, удерживающих кальций в растворенном состоянии; б) кальцифилаксия – повышенная чувствительность тканей к кальцию. Может быть системным (распространенным) или ограниченным: а) при системном кальцинозе соли кальция выпадают в коже, подкожной клетчатке, по ходу сухожилий, фасций, в мышцах и сосудах; б) при ограниченном кальцинозе характерны отложения извести в виде пластинок в коже пальцев рук.


