ДИСПАНСЕРИЗАЦИЯ И РЕАБИЛИТАЦИЯ ДЕТЕЙ С ДИСТРОФИЕЙ в амбулаторно-поликлинических


ДИСПАНСЕРИЗАЦИЯ И РЕАБИЛИТАЦИЯ ДЕТЕЙ С ДИСТРОФИЕЙ в амбулаторно-поликлинических условиях академик, профессор, д.м.н. В.Н. Шестакова

Дистрофия (dys- + trophe — питание) — хроническое расстройство питания тканей, нарушающее правильное, гармоничное развитие ребёнка, в основе которого лежат нарушения какого-либо или всех видов обмена.

Классификация хронических расстройств питания (по Г.А. Зайцевой, Л.А. Строгановой, 1981) Тип дистрофии Гипотрофия (отставание массы тела от роста) Гипостатура (равномерное отставание в массе тела и роста) Паратрофия с преобладанием массы над ростом, с равномерным избытком массы и роста, · с нормальной массой и ростом тела.
Степень тяжести гипотрофии. Первая - (дефицит массы 10–20%) Вторая - (20–30%) Третья - (больше 30%) Периоды: Начальный. Прогрессирования. Стабилизации. Реконвалесценции (определяется динамикой массы в процентах).

По классификации Е.М. Фатеевой (1969) при пренатальной дистрофии выделяют четыре клинические формы · Невропатическая (рост, статические функции, нервно-психическое развитие не страдают).

· Нейродистрофическая (рост страдает незначительно, отставание в нервно-психическом развитии). ·

Нейроэндокринная форма (значительное отставание роста и нарушение пропорциональности строения тела).

· Энцефалопатическая форма (глубокое нарушение развития ребёнка).

АЛКОГОЛЬНЫЙ СИНДРОМ

ПРОФИЛАКТИКА Профилактику гипотрофии начинают в антенатальном периоде. Профилактические мероприятия должны проводить женские консультации совместно с детскими поликлиниками. Систематический патронаж новорождённых медицинской сестрой и врачом для организации режима и питания, своевременной профилактики рахита, анемии, гиповитаминозов. Последовательно осуществлять мероприятия, направленные на улучшение лактации и борьбу с гипогалактией. Правильному росту и развитию ребёнка во многом способствует массаж и гимнастика, достаточное пребывание на свежем воздухе, закаливание, Своевременная диагностика и лечение различной инфекционной и неинфекционной патологии у детей. Большое значение в профилактике гипотрофии имеет санитарно-просветительная работа. Для матерей должны систематически проводиться лекции и беседы на темы воспитания, правильного питания детей, профилактики рахита и гипотрофии.

Гипотрофия I степени. характеризуется истончением подкожного жирового сдоя на всех участках тела"и прежде всего на животе. Жировая складка дряблая, тургор тканей и тонус мышц снижены. Наблюдаются некоторая бледность кожных покровов и слизистых оболочек, снижение упругости й эластичности кожи. Рост ребенка не отстает от нормы, а масса тела — на 10—20 % ниже нормы.

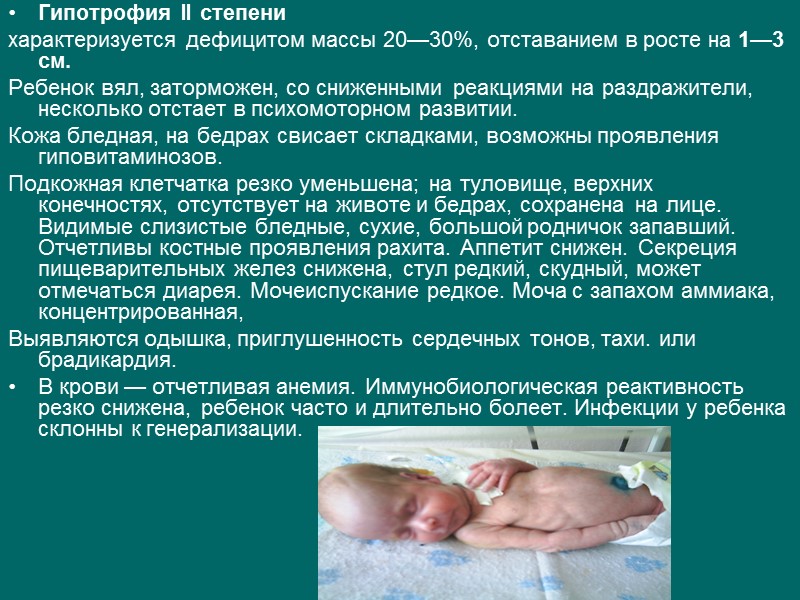
Гипотрофия II степени характеризуется дефицитом массы 20—30%, отставанием в росте на 1—3 см. Ребенок вял, заторможен, со сниженными реакциями на раздражители, несколько отстает в психомоторном развитии. Кожа бледная, на бедрах свисает складками, возможны проявления гиповитаминозов. Подкожная клетчатка резко уменьшена; на туловище, верхних конечностях, отсутствует на животе и бедрах, сохранена на лице. Видимые слизистые бледные, сухие, большой родничок запавший. Отчетливы костные проявления рахита. Аппетит снижен. Секреция пищеварительных желез снижена, стул редкий, скудный, может отмечаться диарея. Мочеиспускание редкое. Моча с запахом аммиака, концентрированная, Выявляются одышка, приглушенность сердечных тонов, тахи. или брадикардия. В крови — отчетливая анемия. Иммунобиологическая реактивность резко снижена, ребенок часто и длительно болеет. Инфекции у ребенка склонны к генерализации.

Гипотрофия III степени: характеризуется дефицитом массы более 30%, отставанием в росте от З до 5см. Ребенок глубоко заторможен, снижены реакции на раздражители. Отсутствует подкожная клетчатка на туловище, конечностях, лице. Кожа сухая, дряблая, с серым оттенком, имеются кожные проявления гиповитаминозов. Лицо треугольное, старческое, глаза ввалившиеся, черты лица заостренные. Видимые слизистые сухие, губы ярко-красные. Крик слабый. Кости черепа могут заходить одна за другую. Имеются отчетливые проявления рахита со стороны костной системы. Отмечается одышка, дыхание поверхностное, бради- или тахикардия, приглушенность сердечных тонов, систолический шум. В крови выявляется анемия. Имеется полная анорексия, появляется отрицательная пищевая реакция. Секреция пищеварительных желез глубоко угнетена, кислотность желудочного сока почти нулевая, переваривание и всасывание резко нарушено. Стул «голодный», редкий, периодически появляется диарея. Крайне низкая иммунобиологическая реактивность. Инфекционные заболевания протекают с гнойно-септическими осложнениями.

Схема диспансерного наблюдения при гипотрофии Длительность наблюдения — в течение 1 года. Период клинических проявлений — 1 мес. Исследуют в это время -общий анализ крови 1–2 раза, анализ мочи — 1 раз, копрограмму — 1 раз, осмотр педиатра проводят еженедельно. По показаниям — биохимический анализ крови (белок и его фракции, мочевина, креатинин, щелочная фосфатаза, кальций, фосфор, железо, калий, глюкоза), кал на дисбактериоз, пилокарпиновая проба, ЭКГ, УЗИ органов ЖКТ. Консультации: все узкие специалисты согласно 307 приказа, а также по показаниям: эндокринолога, гастроэнтеролога, иммунолога, генетика

Период реконвалисценции — до 1 года. Проводят общий анализ крови — 1 раз в 3 мес., анализ мочи — 1 раз в 6 мес., копрограмму — 1 раз в 3 мес., осмотр педиатра — ежемесячно. По показаниям — биохимический анализ крови (белок и его фракции, мочевина, креатинин, щелочная фосфатаза, кальций, фосфор, железо, калий, глюкоза), кал на дизбактериоз, пилокарпиновая проба, ЭКГ, УЗИ органов ЖКТ. Консультации: все узкие специалисты согласно 307 приказа, а также по показаниям: эндокринолога, гастроэнтеролога, иммунолога, генетика. Критериями снятия с диспансерного учёта служат прибавка массы тела, уменьшение трофических нарушений, улучшение эмоционального тонуса.

Группа здоровья от 2 до 5 группы В семьи для детей с гипотрофией 2-3 степени выдаются на дом весы. Лечение детей с впервые выявленной гипотрофией з степени, в ряде случаев и при 2 степени требует госпитализация Расчет питания и его коррекция проводятся 1 раз в 7-10 дней. Смена возрастных режимов дня запаздывает на 2-4 недели от здоровых сверстников. Физическое воспитание, массаж, закаливание- щадящего характера

Профилактические прививки При гипотрофии I степени иммунизацию выполняют по календарю, При гипотрофии II и III степени профилактические прививки назначают индивидуально.

ПРОГНОЗ Гипотрофия представляет серьёзную угрозу для здоровья и жизни ребёнка вследствие резкого снижения иммунобиологической реактивности и сопротивляемости инфекционным агентам. Тяжёлая гипотрофия в раннем возрасте может в отдалённом будущем привести к отставанию ребёнка в нервно-психическом и интеллектуальном развитии. Тяжёлая степень гипотрофии может закончиться летально. Тем не менее, в большинстве случаев при правильном своевременном лечении прогноз благоприятный.

Паратрофия Основная причина развития паратрофии — избыточное, одностороннее (обычно углеводистое) питание с дефицитом белка. .

липоматозная форма — алиментарный перекорм в сочетании с наследственной гиперлипосинтетической направленностью метаболизма, ускоренным всасыванием и повышенным усвоением жиров;

пастозная форма (липоматозно-пастозная) нарушения обменных процессов в органах нервной, иммунной и эндокринной системы.

Критерии диагностики паратрофии Анамнестические критерии позволяют обнаружить факторы этиологические и предрасполагающие, отягощённую по ожирению и обменным заболеваниям наследственность; внутриутробный «перекорм», злоупотребление высококалорийными продуктами, высокобелковое питание, перегрузка электролитами, приём калорийной пищи во вторую половину дня, малоподвижность ребёнка, нейроэндокринные расстройства. Клинические критерии диагностики: выраженность клинических и лабораторных признаков зависит от тяжести и клинической формы паратрофии.

Синдром обменных нарушений избыток массы тела; нарушение пропорциональности телосложения; избыточное отложение жировой ткани; признаки полигиповитаминоза; бледность; пастозность кожи; снижение тургора тканей; вялость, нарушение сна и терморегуляции. избирательное снижение аппетита (дети плохо едят овощные виды пищи прикормов, иногда мясо) или повышение его (отдают предпочтение молочным продуктам, кашам); высокие неравномерные прибавки массы тела (лабильность весовой кривой); расстройство стула (запоры или разжижение); признаки функциональных нарушений желудочно-кишечного пищеварения (по данным копрограммы).

Лабораторные критерии диагностики паратрофии Анализ крови — анемия. Биохимическое исследование крови — диспротеинемия, уменьшение содержания глобулинов и относительное увеличение альбуминов, гиперлипидемия, гиперхолестеринемия, извращённый тип сахарной кривой. Копрограмма: при молочном расстройстве питания — стул гнилостный, плотный, блестящий (жирно-мыльный), реакция кала щелочная, часто определяется нейтральный жир, мыла, гнилостная микрофлора; при мучном расстройстве — стул жёлтый или бурый, плотный, обильный (при дисфункции — пенистый, зелёный), реакция кала кислая, часто определяются вне- и внутриклеточный крахмал, микрофлора йодофильная. Иммунограмма — дисиммуноглобулинемия, снижение показателей неспецифической резистентности

Синдром снижения иммунологической реактивности склонность к частым инфекционным заболеваниям с затяжным течением; респираторные заболевания нередко рецидивируют, протекают с обструктивным синдромом и выраженной дыхательной недостаточностью.

Диспансерное детей с паратрофией Длительность наблюдения — в течение 1 года. При тимомегалии индивидуально. Период клинических проявлений — 1 мес. Проводят общий анализ крови — 1–2 раза, анализ мочи — 1 раз, копрограмму — 1 раз, иммунограмму. Осмотр педиатром — еженедельно. По показаниям исследуют биохимический анализ крови (белок и его фракции, мочевина, креатинин, щелочная фосфатаза, кальций, фосфор, железо, калий, глюкоза, холестерин), кал на дисбактериоз, проводят ЭКГ, УЗИ органов ЖКТ, вилочковой железы. Консультации — невролога, эндокринолога, гастроэнтеролога, иимунолога - аллерголога.

ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ПАРАТРОФИИ Уточнение и устранение возможной причины паратрофии. Организация рационального диетического питания и режима дня. Организация двигательного режима. Реабилитационные мероприятия. Своевременная диагностика и лечение сопутствующей патологии.

Принципы диетотерапии Организация рационального, сбалансированного питания. Кормление по режиму. Оптимизация водного режима.

Проведение этапного диетического лечения I этап (разгрузки) предусматривает отмену высококалорийных продуктов и всех видов прикорма. Общий объём пищи соответствует возрастным нормам. Лучший продукт — грудное молоко. После 6 мес целесообразно сочетание грудного молока и кисломолочных смесей. Длительность этапа — 7–10 дней. II этап (переходный) длится 3–4 нед. Детям старше 4 мес вводят соответствующие возрасту прикормы, начиная с овощного пюре. III этап (минимально-оптимальной диеты) — ребёнок получает все виды прикорма, соответствующие возрасту. Расчёт необходимого количества пищевых ингредиентов белка проводят на фактическую массу тела. жира, углеводов, калорий — на долженствующую массу тела.

Организация двигательного режима Ежедневный массаж и гимнастика, регулярное (не менее 3–4 ч в сутки) пребывание на свежем воздухе, аэро- и гидропроцедуры. Детям на 2–4 недели раньше меняют возрастной режим дня ( ускоряют).

Иммунопофилактика Подход индивидуальный с учетом клинических проявлений и результатов иммунограммы, после осмотра врача - иммунолога – аллерголога Группа здоровья может быть от 2 до 5, в связи с чем дети могут находиться на диспансерном учете у специалистов по ф. 30: Иммунолога – аллерголога Эндокринолога

ЛЕЧЕБНО- ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ У ДЕТЕЙ С ТИМОМЕГАЛИЕЙ После обнаружения у ребёнка увеличенной вилочковой железы и постановки его на учёт, участковый педиатр (или семейный врач) должен решить ряд задач: подтвердить или отвергнуть факт существования у такого ребёнка сопутствующих пороков развития, биохимических дефектов и других патологических состояний; в случае обнаружения перечисленных заболеваний и состояний последующее наблюдение и коррекцию состояния здоровья нужно проводить совместно со специалистами соответствующего профиля; решить вопрос о возможности и сроках проведения профилактических прививок и наметить мероприятия, направленные на предупреждение развития у ребёнка поствакцинальных реакций и осложнений; исходя из конкретных условий, помочь родителям в создании для ребёнка рациональных условий жизни, воспитания и обучения. Помимо этого врач должен информировать родителей ребёнка о возможности развития у него при определённых условиях экстремальных состояний и обучить родителей приёмам оказания неотложной помощи в случае их возникновения. Целесообразно предложить, чтобы в течение первых 5 лет жизни в домашней аптечке постоянно имелись мочегонные средства быстрого действия и глюкокортикоидные препараты в таблетках или ампулах, а также одноразовый шприц. Помимо этого, необходимо обучить родителей методике проведения внутримышечных инъекций.

Сроки и кратность профилактических осмотров зависят от сопутствующих отклонений в состоянии здоровья. При отсутствии таковых, ребёнка с увеличенной вилочковой железой наблюдают до её инволюции по графику здоровых детей участковый педиатр. Рентгенологический контроль состояния тимуса не рекомендуется в связи с лучевой нагрузкой, Ультразвуковое сканирование проводят до инволюции не чаще 1–2 раз в год. При тимомегалии специальных лечебных мероприятий, направленных на уменьшение вилочковой железы, проводить не следует. Исключение составляют лишь те случаи, когда у детей развивается синдром сдавления средостения.

149-distrofiya.ppt
- Количество слайдов: 34

