Дифтерия – острое инфекционное заболевание, характеризующееся местным воспалительным


Дифтерия – острое инфекционное заболевание, характеризующееся местным воспалительным процессом с образованием фибринозной пленки на месте внедрения возбудителя и токсическим поражением сердечно-сосудистой и нервной систем. Этиология: возбудитель Corynebacterium diphteriae – грамположительная палочка, факультативный анаэроб. Типы дифтерийных палочек: gravis, mitis, intermedius. Заболевание вызывают только токсигенные штаммы. Эпидемиология: источник инфекции – больной или носитель токсигенной дифтерийной палочки. Путь передачи: воздушно-капельный. Входные ворота: слизистые верхних дыхательных путей, глаз, половых органов, поврежденные кожные покровы.

Патогенез дифтерийной инфекции На месте внедрения – размножение дифтерийной палочки с выделением экзотоксина. Местное действие экзотоксина: Местный некроз эпителия Паралич сосудов, повышение их проницаемости и пропотевание эссудата, богатого фибриногеном с последующим образованием фибринозной пленки. Общее действие экзотоксина – при поступлении дифтерийного токсина в кровь происходит фиксация его в тканях В миокарде – происходит перерождение мышечных волокон с последующим их распадом В периферической нервной системе – развивается неврит с поражением нервных оболочек.
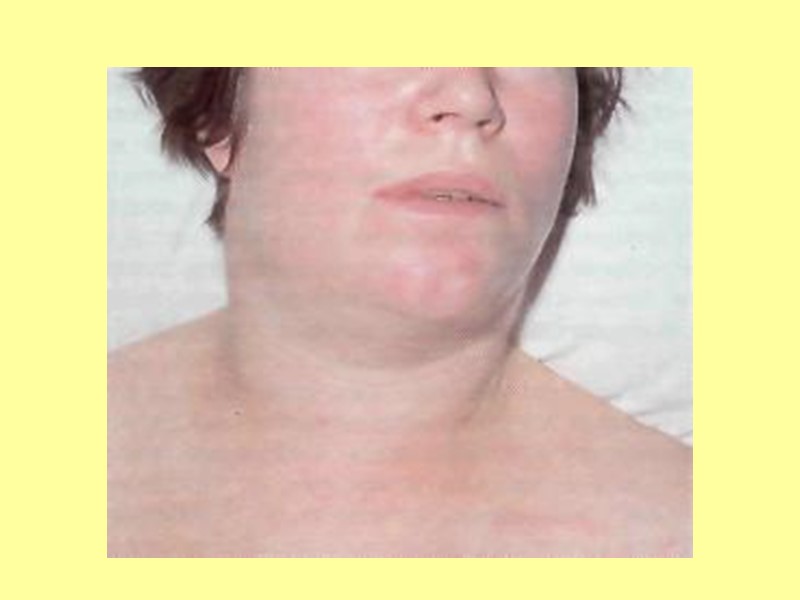

Клиническая картина Инкубационный период 2 – 10 дней. В зависимости от локализации процесса различают дифтерию зева, носа, дыхательных путей, глаза, уха, половых органов, кожи. Комбинированная дифтерия – при одновременном поражении нескольких органов. Дифтерия зева – составляет 90% всех случаев дифтерии. 1. Локализованная форма – налеты не выходят за пределы миндалин. Острое начало – недомогание, головная боль, боли в горле, подъем температуры Небольшое увеличение шейных лимфатических узлов На миндалинах – пленка сероватого цвета, с перламутровым блеском, снимается с трудом.



2. Распространенная дифтерия зева – налет распространяется за пределы миндалин. Острое начало. Выраженные симптомы интоксикации (подъем температуры, слабость, головная боль) Боли в горле. В зеве – гиперемия, отек, пленка сероватого цвета покрывает миндалины, мягкое небо, небные дужки. Периферические лимфоузлы увеличены до 2 степени, болезненны. Отека шейной клетчатки нет.



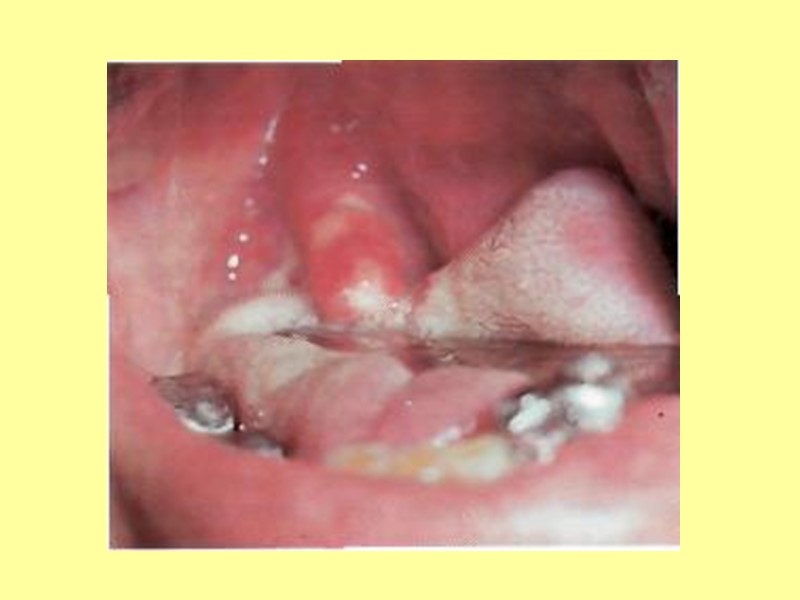
3. Токсическая форма дифтерии зева Бурное начало - фебрильная лихорадка, выраженная слабость, боли в горле, в шее. В зеве – выраженный отек (миндалины соприкасаются). Со 2-го дня болезни – налеты грязно-серого цвета, толстые, покрывают миндалины, мягкое и твердое небо. Изо рта – сладковатый запах. Увеличение всех шейных лимфоузлов (до величины куриного яйца). Появляется отек шейной клетчатки: При токсической дифтерии 1 степени – отек шейной клетчатки до середины шеи При 2 степени – отек до ключицы При 3 степени – отек ниже ключицы.


4. Гипертоксическая форма – молниеносное течение Гипертермия, судороги, коллапс Обширные налеты в зеве Выраженный отек клетчатки (до передней брюшной стенки). Летальный исход на 2-3 день болезни от прогрессирующей сердечно-сосудистой недостаточности. 5. Геморрагическая форма дифтерии – налеты в зеве пропитаны кровью, кровоизлияния в кожу, носовые, желудочные кровотечения.

Дифтерия верхних дыхательных путей: Дифтерия гортани локализованная (дифтерийный круп) Дифтерия гортани распространенная а). Дифтерия гортани и трахеи б). Дифтерия гортани, трахеи и бронхов Дифтерийный круп – клинический синдром, включающий в себя Хриплый или сиплый голос Грубый лающий кашель, который постепенно становится беззвучным Затрудненное (стенотичное) дыхание

Течение дифтерии гортани (дифтерийного крупа): Катаральный период (2 3 дня) - начинается постепенно. Умеренно выраженная интоксикация, субфебрильная температура. Грубый лающий кашель, хриплый голос. 2. Стенотический период (от нескольких часов до 3 суток) – Шумное затрудненное дыхание Втяжение уступчивых мест грудной клетки Голос афоничный. Кашель становится беззвучным. 3. Период асфиксии Шумное дыхание с удлиненным вдохом. Цианоз, серость кожных покровов. Пульс частый, нитевидный. Сознание затемнено, судороги. Смерть от асфиксии.

Дифтерия носа Постепенное начало заболевания, температура нормальная или субфебрильная. Выделения из носа (чаще из одной ноздри) серозно-гнойные или сукровичные. Формы дифтерии носа катарально-язвенная – на слизистой носа эрозии, язвы, корочки с геморрагическим отделяемым Пленчатая форма – на слизистой носа плотный белый налет Распространенная форма – процесс распространяется за пределы слизистой носа Токсическая форма – появляется отек подкожной клетчатки

ОСЛОЖНЕНИЯ ДИФТЕРИИ – возникают при токсических формах или при поздно начатом специфическом лечении. Поражение почек – развивается в остром периоде на высоте интоксикации – высокая протеинурия, цилиндрурия. Поражение сердца – дифтерийный миокардит. Развивается в конце 1 – начале 2 недели болезни. Приглушенность тонов сердца. Расширение границ сердца. Тахикардия, экстрасистолия, ритм галопа. Тяжелое состояние ребенка: бледность, цианоз, адинамия. На ЭКГ – снижение вольтажа зубцов, смещение S-Т, отрицательный Т. Смерть от нарастающей сердечной недостаточности.

3. Периферические параличи 1). Ранние параличи – на 2-й неделе болезни. Характеризуются поражением черепных нервов Паралич мягкого неба (гнусавый голос, заброс жидкой пищи в полость носа) Паралич аккомодации (невозможность различать мелкие предметы) Неврит лицевого нерва 2). Поздние параличи – на 4-5 недели болезни. Развиваются вялые периферические параличи нижних конечностей, шеи, гортани, глотки, диафрагмы.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ДИФТЕРИИ Локализованную форму дифтерии дифференцируют от Ангин (лакунарной, фолликулярной, грибковой, некротической) 2.Токсическую форму дифтерии дифференцируют от Паротитной инфекции Инфекционного мононуклеоза Паратонзиллярного абсцесса 3. Дифтерийный круп – от синдрома крупа при ОРВИ. 4. Дифтерия носа – от инородного тела носа.

ЛЕЧЕНИЕ ДИФТЕРИИ 1. В/м введение противодифтерийной сыворотки – 2 (курсовая доза от 20 ЕД (при локализованных формах) до 350 ЕД (при токсических формах). 2. Инфузионная терапия 3. При токсических формах – гормонотерапия (глюкокортикоиды). 4. Строгий постельный режим (при токсических формах на 1,5-2 месяца). 5. При 3 стадии дифтерийного крупа - интубация или трахеостомия. 5. Параличи – витамины В1, В6, прозерин, галантамин. При параличе межреберных нервов, диафрагмы – аппаратное дыхание.

ПРОФИЛАКТИКА ДИФТЕРИИ АКТИВНАЯ ИММУНИЗАЦИЯ – дифтерийным анатоксином в составе АКДС, вакцины, АДС-анатоксина, АДС-М-анатоксина. При уровне привитого населения 97% заболевания дифтерией не регистрируются. Выявление больных и носителей – всем больным ангиной – обследование на носительство Corynebacterium diphteriae.

Коклюш – острое инфекционное заболевание, ведущим симптомом которого является приступообразный спазматический кашель, характеризующийся циклическим затяжным течением. Этиология: возбудитель – грамотрицательный аэроб Bordetella pertussis. Источник инфекции: больные (в том числе стертыми формами). Путь передачи: воздушно-капельный. Индекс контагиозности 70%. Болеют дети любого возраста (в том числе новорожденные). Заразный период – с появления первых симптомов заболевания и в течение 4-5 недель болезни.

Патогенез коклюша Возбудитель попадает на слизистую оболочку верхних дыхательных путей, размножается там и выделяет экзотоксин, действующий на рецепторный аппарат дыхательных путей. Постоянное раздражение рецепторов дыхательных путей вызывает кашель и приводит к возникновению доминантного очага возбуждения в ЦНС, в результате чего судорожный кашель возникает в ответ на любое раздражение (шум, свет, осмотр зева и др.)

КЛИНИЧЕСКАЯ КАРТИНА КОКЛЮША Инкубационный период от 5 до 20 дней. Продромальный период (7-14 дней) Постепенное начало – субфебрильная температура, насморк, покашливание. 2. Спазматический период (4-6 недель) Кашель усиливается, становится приступообразным. Появляются репризы (глубокие свистящие вдохи между частыми кашлевыми толчками). Приступ кашля заканчивается выделением вязкой тягучей мокроты или рвотой. В анализе крови – выраженный лейкоцитоз, лимфоцитоз при нормальной СОЭ. 3. Период разрешения (2-3 недели) - приступы кашля становятся реже, репризы исчезают.

Формы коклюша Типичная форма Легкая – частота приступов кашля 10-15 раз в сутки, репризы 3-5. Общее состояние не страдает. Средней тяжести – частота кашлевых приступов -15-25 в сутки, частота реприз – до 10. Приступ заканчивается рвотой. Тяжелая – частота приступов свыше 25 в сутки (иногда до 50 и больше), репризов – более 10. Приступы кашля сопровождаются общим цианозом, нарушением дыхания до апноэ. 2. Стертая форма – длительно продолжающийся кашель без репризов. 3. Субклиническая форма.

Осложнения коклюша Обусловленные основным заболеванием Поражения ЦНС (гипоксическая энцефалопатия, судорожный синдром) Поражения легких (пневмоторакс, эмфизема, сегментарные и долевые ателектазы) Кровоизлияния в конъюнктиву глаза, кожу, носовые кровотечения 2. Обусловленные наслоением вторичной инфекции (гнойные плевриты, плевропневмонии).

Лечение Борьба с гипоксией – оксигенотерапия, свежий прохладный воздух (ослабляет и урежает приступы кашля) Антибактериальная терапия – только в первые 10 дней от начала заболевания (эритромицин, рулид, вильпрафен) и при присоединении вторичной инфекции (при развитии пневмонии). Муколитики – мукалтин, ацетилцистеин. Противокашлевые препараты (синекод). Антигистаминные препараты (тавегил, супрастин). 6. В продромальном периоде – возможно в/м введение противококлюшного иммуноглобулина.

Профилактика коклюша Больные коклюшем изолируются на 30 дней с момента заболевания. Дети до 7 лет, не болевшие коклюшем и не привитые, изолируются на 14 дней с момента последнего контакта. Специфическая профилактика – вакцинация АКДС – вакциной (содержит суспензию убитых коклюшных микробов).

ПОЛИОМИЕЛИТ – острое инфекционное заболевание вирусной природы, которое сопровождается развитием вялых парезов и параличей вследствие поражения двигательных клеток передних рогов спинного мозга. Этиология – РНК-содержащие энтеровирусы. Выделено 3 типа вирусов полиомиелита: 1 тип – Брунгильда (наиболее распространен) 2 тип – Лансинга 3 тип - Леона Вирус устойчив во внешней среде (в замороженном состоянии сохраняется несколько лет, в воде – до 100 суток, в фекалиях – до 6 мес.)

Эпидемиология – источник инфекции – больные и вырусоносители. Вирус выделяется из носоглотки в течение инкубационного периода и 5 дней от начала заболевания, из фекалий – от нескольких недель до 3-4 мес. Основной путь передачи – фекально-оральный (в первые дни болезни возможен воздушно-капельный). Наибольшая восприимчивость – у детей 1-4 лет. Инкубационный период 5-35 дней.

Патогенез полиомиелита – входные ворота инфекции – слизистая оболочка носоглотки и кишечника. Вирус размножается в лимфоидных образованиях глотки и кишечника, затем проникает в кровь и достигает нервных клеток, которые подвергаются дистрофически-некротическим изменениям, распадаются и гибнут. Наиболее выражены изменения в нервных клетках передних рогов спинного мозга. Гибель ¼ нервных клеток спинного мозга приводит к развитию парезов, 1/3 – к развитию параличей.
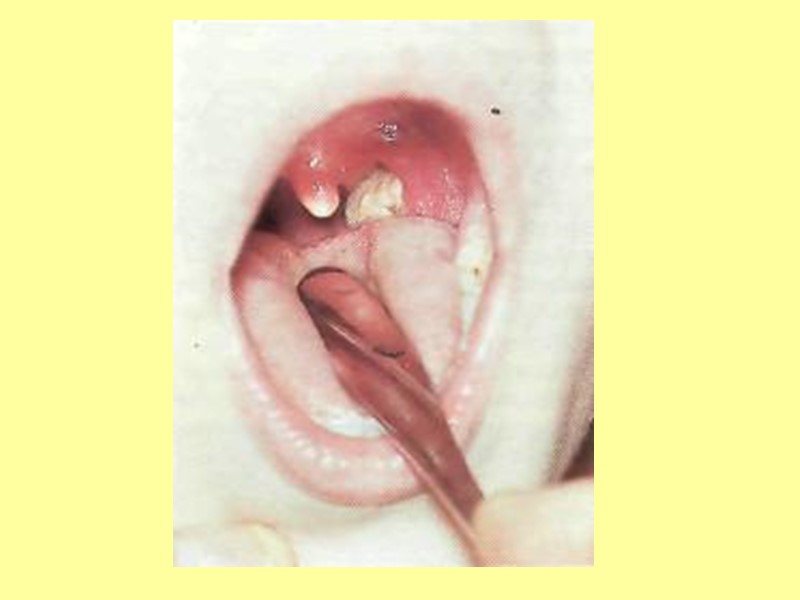
Клиническая картина Клинические формы полиомиелита: Инаппарантная (вирусоносительство) – без клинических признаков болезни. Абортивная (малая болезнь) – протекает как острое инфекционное заболевание, сопровождающееся лихорадкой и диспептическими явлениями. Непаралитическая (менингеальная) – сопровождается симптомами интоксикации, лихорадкой, головной болью, рвотой, выраженными менингеальными симптомами, изменениями в ликворе.
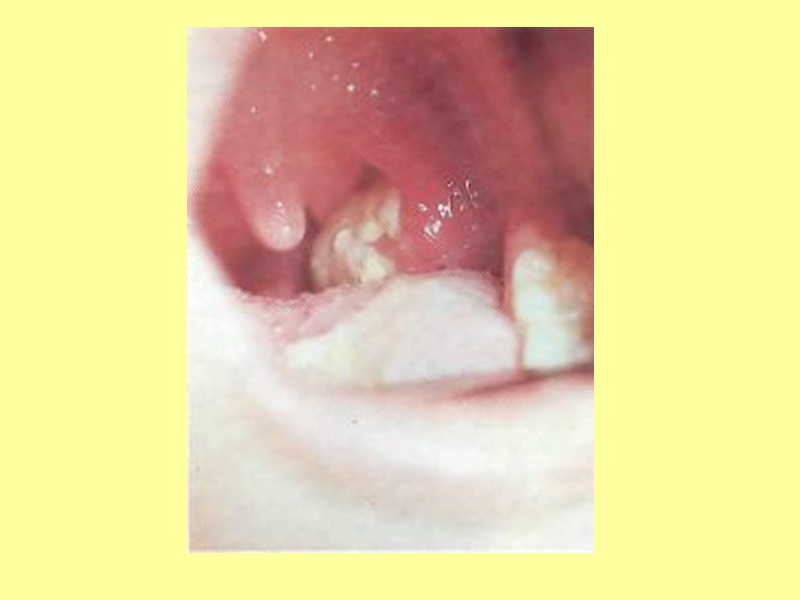
4. Паралитическая форма Спинальная (вялые параличи конечностей, туловища, шеи, диафрагмы); бульбарная (поражение ядер двигательных черепных нервов) – нарушение глотания, речи, дыхания, сердечной деятельности; понтинная (поражение ядра лицевого нерва с парезом мимической мускулатуры); смешанная (множественные очаги поражения).

Периоды полиомиелита Препаралитический – 3-6 дней. Повышение температуры тела, катаральные явления, боли в животе, головная боль, рвота, менингеальные симптомы, боли в конечностях. Отмечаются снижение мышечной силы, судорожные вздрагивания и подергивания отдельных мышц, тремор конечностей. Паралитический период – (от нескольких дней до 1-2 недель) внезапное развитие парезов и параличей (в течение нескольких часов), в основном мышц конечностей, могут быть тазовые расстройства.
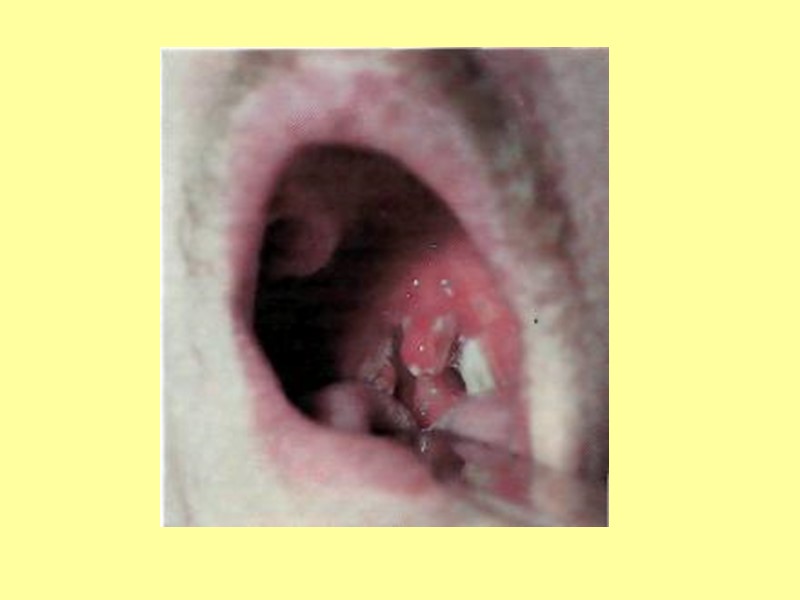
Наиболее тяжелыми являются параличи дыхательных мышц и диафрагмы, повреждение продолговатого мозга. Смерть наступает от нарушения дыхания. 3. Восстановительный период – 1-3 года. Постепенное восстановление нарушенных функций. 4. Период остаточных явлений – характеризуется стойкими вялыми параличами, атрофией мышц, контрактурами и деформациями конечностей.
Профилактика полиомиелита Вакцинация трехвалентной живой оральной вакциной, начиная с 3-х месячного возрастатрехкратно с интервалом 1,5 мес, 1-я и 2-я ревакцинации от 1 года до 2 лет, 3-я ревакцинация – в 6-7 лет однократно, 4-я – в 14-15 лет однократно.
55-difteriya,_koklyush.ppt
- Количество слайдов: 35

