Диффузные болезни соединительной ткани Лекция для врачей Доцент


Диффузные болезни соединительной ткани Лекция для врачей Доцент Л. В. Титова 17.09.2015г.

РАБОЧАЯ КЛАССИФИКАЦИЯ И НОМЕНКЛАТУРА РЕВМАТИЧЕСКИХ БОЛЕЗНЕЙ (1988 г.) Р У Б Р И К А Ц И Я I. Ревматизм II. Диффузные болезни соединительной ткани III. Системные васкулиты. IV. Ревматоидный артрит V. Ювенильный артрит VI. Болезнь Бехтерева и другие артриты, сочетающиеся со спондилоартритом VII. Артриты, связанные с инфекцией VIII.Микрокристаллические артриты IX. Остеоартроз и близкие заболевания X. Другие болезни суставов XI. Болезни внесуставных мягких тканей XII. Болезни костей, хряща и остеохондропатии XIII. Артропатии при неревматических заболеваниях

II. Диффузные болезни соединительных тканей 1.0. Системная красная волчанка М 32.0-9 1.1. Идиопатическая М 32.9 1.2. Лекарственный волчаночноподобный синдром М 32.0 2.0. Системная склеродермия М 34.0-9 2.1. Идиопатическая 2.2. Индуцированная ( химическая или лекарственная) склеродермия М 34.2 3.0. Диффузный фасциит * Исключение : дискоидная красная волчанка. ** Исключение : очаговая склеродермия.

4.0. Дерматомиозит (полимиозит) 4.1. Идиопатический 33.2 4.2. Паранеопластический 36.0 4.3. Ювенильный М 33.0 5.0. Синдром Шегрена М 35.0 5.1. Первичный ( болезнь Шегрена) 5.2. Вторичный ( в сочетании с другими ревматическими заболеваниями ) 6.0. Перекрестный (overlap’s) синдромы 6.1. Смешанное заболевание соединительной ткани М 35.1 7.0. Рецидивирующий полихондрит

ДИФФУЗНЫЕ БОЛЕЗНИ СОЕДИНИТЕЛЬНОЙ ТКАНИ (ДБСТ) Устаревшее - коллагеновые болезни, коллагенозы группа заболеваний, характеризующаяся системным типом воспаления различных органов, с развитием аутоиммунных, иммунокомплексных процессов, избыточным фиброобразованием, с мультифакториальным типом предрасположенности - семейных и иммуно-генетических факторов

Основой объединения ДБСТ является 1. Сходство клинических проявлений - лихорадка, упадок питания, суставной, мышечный и кожный синдромы. 2. Необходимость проведения дифференциального диагноза внутри рублики, особенно в ранней стадии 3. Общих показателях воспалительной реакции - СОЭ, СРБ, фибриноген, серомукоид, гипериммуноглобулинов. Иммунологических маркеров - повышения ЦИК, РФ, антинуклеарного фактора(АНА), снижения ГАК. 4. Аналогичные принципы лечения - глюкокортикостероиды (ГКС) иммуносупрессанты, экстракорпоральные методы при аутоиммунных кризах

АНТИНУКЛЕАРНЫЕ АНТИТЕЛА (ANA) ПРИ АУТОИММУНЫХ ЗАБОЛЕВАНИЯХ


Определение СКВ Хроническое полисиндромное заболевание преимущественно молодых женщин, возникающее на фоне генетически обусловленного несовершенства иммунорегуляторных процессов, приводящих к неконтролируемой продукции антител к собственным клеткам, с развитием аутоиммунного и иммунокомплексного воспаления.

Эпидемиология 48 случаев СКВ на 100.000 населения. Заболевание возникает преимущественно у женщин 15-25 лет. Соотношение жен. и муж.- 10:1. Риск обострения -во время беременности и в послеродовом периоде. Смертность при СКВ в 3 раза выше, чем в популяции СКВ в пожилом( после 50 лет) возрасте имеет более благоприятное течение.

Этиология СКВ Не известна. Предполагается сочетанное воздействие факторов: - внешней среды (УФО ,вирусная инфекция, лекарственные препараты), - генетических-НLА- А1, низкая активность комплемента ( >20 СН 50/мл), - гормональных(эстрогения), - социальных. Пусковой механизм-активация вирусов – прежде всего ретровирусов.

Патогенез СКВ Дисфункция Т и В лимфоцитов: спонтанная гиперреактивность В- лимфоцитов, гиперфункция Т -хелперов, на фоне дисфункции Т -супрессоров и снижении естественной киллерной активностии. Среди множества антител, основная роль принадлежит антителам к ДНК.

Патоморфология СКВ Системная дезорганизация соединительной ткани с преобладанием фиброзных изменений, поражением сосудистого русла, которые заключаются: в деформации ядер клеток с последующей деградацией, образованием гематоксилиновых телец, симптома розетки, формированием LE клеток-триады Хазерика .

КРИТЕРИИ ДИАГНОСТИКИ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКИ(АРА) пересмотра 1982 г.




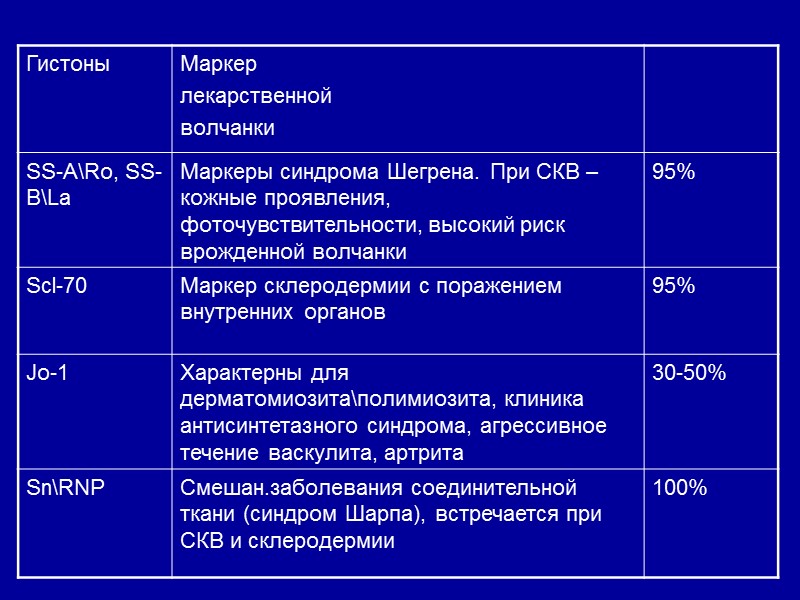
Частота обнаружения серологических маркеров (Klippel J.H., 1998)

Рабочая классификация клинических вариантов течения СКВ (Насонова В.А.,1972-1986)

Клинико-морфологическая характеристика поражений

Лечение СКВ Цель достижение клинико-лабораторной ремиссии заболевания предотвращение поражения жизненно-важных органов и систем, в первую очередь, почек и ЦНС

Общие рекомендации: Уменьшить пребывание на солнце Активно лечить очаговую инфекцию Эффективная контрацепция с исключение пероральных контрацептивов с высоким содержанием эстрогенов Исключить психоэмоциональную нагрузку

Медикаментозная терапия: НПВП в стандартных терапевтических дозах при мышечно-суставных проявлениях, лихорадке, умеренно выраженном серозите Аминохинолоновые (плаквенил 0,2г/сут., делагил 0,25г/сут.) при поражении кожи и суставов, конституциональных нарушениях.

ГКС при недостаточной эффективности НПВП и аминохинолонов с низкой активностью заболевания – низкие дозы преднизолона (10 мг/сут) Больным с умеренной активностью – средние дозы ГКС (20-40 мг/сут) в течение 2-4 нед со снижением до поддерживающей дозы. При тяжелых клинических проявлениях со стороны ЦНС, гломерулонефрите, тромбоцитопении, гемолитической анемии – высокие дозы ГКС (1 мг/кг веса в сутки и более)от 4-12 недель; поддерживающая – 10 мг/сут. в течение многих лет.

Пульс-терапия Метилпреднизолон 500-1000 мг в/в капельно в течение 45 мин, 3 дня подряд у больных с высокой активностью с целью достижения быстрого эффекта, а также снижения дозы пероральных ГКС Циклофосфамид – препарат выбора при тяжелом поражении ЦНС и люпус-нефрите 0,5 – 1 г в/в капельно ежемесячно в течение 6 мес, затем – каждые 3 мес в течение 2-х лет в сочетании с пульс- терапией и приемом перорально преднизолона – 40 – 60 мг/сут

Циклофосфамид дозе 1-2 мг/кг в сутки Пероральный прием на фоне болюсного введения высоких доз препарата Азатиоприн (2-3 мг/кг веса в сутки)– для поддержания индуцированной циклофосфамидом ремиссии волчаночного нефрита Метотрексат 7,5 – 10 мг в неделю при рефрактерном к монотерапии ГКС волчаночном артрите и поражениях кожи

Мофетила микофенолат (селсепт) 2-3 грамма в сутки в два приема с интервалом в 12 ч. Поддерживающая доза – 1 г /сут ( селективный цитостатический, но не цитотоксический препарат, реже вызывающий побочные эффекты). Мониторинг ОАК каждые 2 недели в течение первого месяца, затем – 1 раз в месяц.

Терапия СКВ во время беременности Противопоказаны: Цитостатики (циклофосфан, метотрексат) с вероятностью тератогенного эффекта. НПВП за исключением низких доз аспирина ПОКАЗАНЫ: Аминохинолоновые не обладают неблагоприятным воздействием на мать и плод ГКС (преднизолон 10 мг/сут). При обострении СКВ – увеличение дозы ГКС, пульс – терапия, внутривенно высокие дозы человеческого иммуноглобулина.

Плазмаферез Показания: Цитопения Криоглобулинемия Васкулит Поражение ЦНС для лечения наиболее тяжелых больных с быстро нарастающим нарушением функции жизненно важных органов

Системная склеродермия Прогрессирующее, полисиндромное заболевание с характерными изменениями кожи, опорно-двигательного аппарата, внутренних органов (легких, сердца, пищеварительного тракта, почек) и распространенными вазоспастическими нарушениями по типу синдрома Рейно, с преобладанием процессов фиброзирования и сосудистой патологии по типу облитерирующего эндартериита.

Эпидемиология ССД Первичная заболеваемость - от 3,7 до 19,0 случаев на 1 млн населения в год. Чаще болеют женщины (соотн.5-7 жен. к 1 муж.) Дебют заболевания в возрасте 30 - 60 лет, но начальные проявления относятся к более раннему периоду.

Этиология ССД Недостаточно изучена. Обсуждается сочетание генетической предрасположенности с неблагоприятными экзо – и эндо- генными факторами (химическими, инфекционными,стрессами, нейроэндокриными нарушениями,травматизацией,вибрацией,охлаждением-играющих роль тригерных агентов.

Патогенез ССД Основной патогенетический фактор- нарушение фиброзообразования (гиперреактивность фибробластов) Нарушение иммунного статуса и микроциркуляции. Дисбаланс Т и В лимфоцитов

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ СИСТЕМНОЙ СКЛЕРОДЕРМИИ I. Основные критерии: А. Периферические: 1. Синдром Рейно 2. Склеродермическое поражение кожи 3. Суставно-мышечный синдром ( с контрактурами ) 4. Остеолиз 5. Кальциноз

Б. Висцеральные: 1. Базальный пневмосклероз 2. Крупноочаговый кардиосклероз 3. Склеродермическое поражение желудочно-кишечного тракта 4. Истинная склеродермическая почка В. CREST - синдром

II. Дополнительные критерии: А. Периферические: 1. Гиперпигментация кожи 2. Телеангиоэктазии 3. Трофические нарушения 4. Синдром Шегрена 5. Полиартралгии 6. Полимиалгии, полимиозит

Б. Висцеральные: 1. Лимфоаденопатия 2. Полисерозит (чаще адгезивный плеврит) 3. Диффузный или очаговый нефрит 4. Полиневрит

В. Общие: 1. Потеря массы тела (больше 10 кг) 2. Лихорадка (чаще субфебрильная) 3. Гипергаммаглобулинемия больше 23% 4. Наличие РФ и АНФ 5. Увеличение оксипролина плазмы и мочи
Классификация ССД (по Н.Г. Гусевой) Варианты течения: Острое (недели, месяцы) – 10% всех случаев ССД: быстрая генерализация процесса, прогрессирующий фиброз кожи и внутренних органов, включая частые поражения почек по типу острой нефропатии, тяжелыми сосудистыми нарушениями, но преобладают фиброзные изменения.
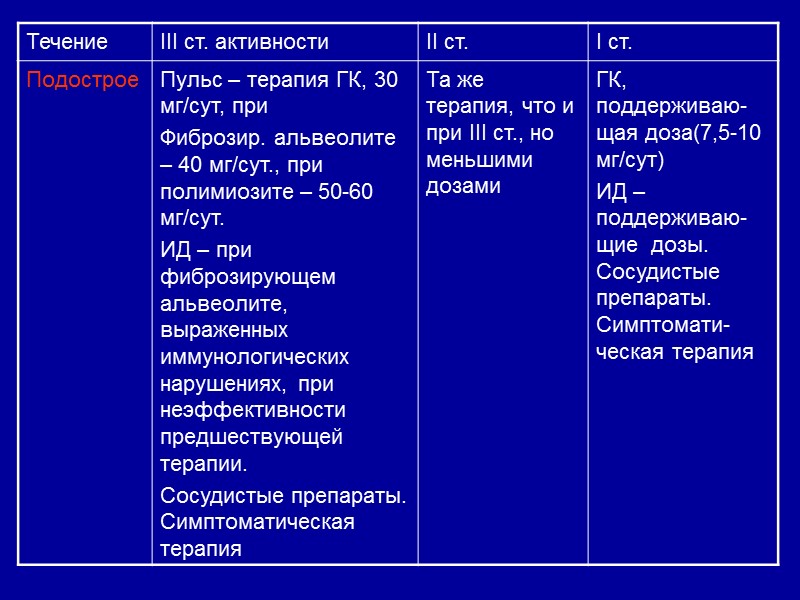
Подострое (1-2 года) В 25% характерно более постепенное начало: артрит, поражение кожи в виде плотного отека с последующей индурацией, полимиозит, интерстициальный миокардит, интерстициальные пневмонии с последующим развитием пневмофиброза, серозиты, эзофагит, иногда – почечная патология по типу хронической нефропатии. Висцеральная патология может быть первым проявлением ССД. Преобладает высокая воспалительная и иммунологическая активность процесса. Нередко встречаются перекрестные синдромы.

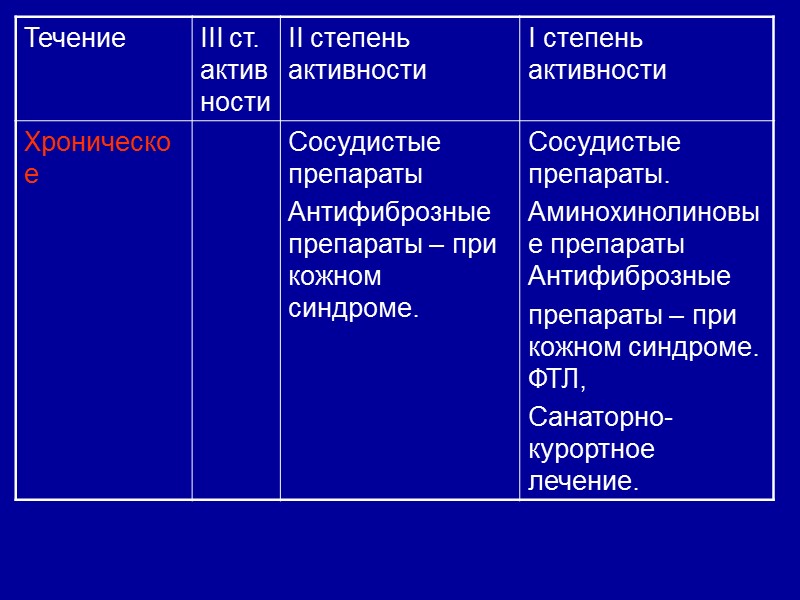
Хроническое (многие годы) В 65%- синдром Рейно ,длительно может быть единственным проявлением заболевания. Постепенно возникают и медленно прогрессируют поражения кожи и внутренних органов. Развитие легочной гипертензии, крест-синдрома. Лабораторные показатели – мало изменены за исключением характерного для крест-синдрома наличия антицентромерных антител. Характерно преобдадание сосудистых проявлений.

Стадии развития заболевания: I стадия – начальная Синдром Рейно Полиартралгии или артриты Реже - кожные или висцеральные проявления.

II стадия – генерализации: Полисиндромность клинической картины. III стадия – терминальная: Далеко зашедшие склеротические, дистрофические и сосудисто-некротические изменения в различных органах и тканях, сопровождающиеся недостаточностью органов и систем

Степень активности: I – минимальная, II – умеренная, III – высокая.

Терапия в зависимости от характера течения и активности ССД


Медикаментозная терапия включает 3 главных группы: Антифиброзные препараты (Д-пеницилламин с 250 мг/сут, постепенно увеличивают до 600 мг/сут, затем снижают до поддерж.- 250 мг/сут – год и более), дауцифон, колхицин мадекасол, ДМС, лидаза Противовоспалительные: ГКС, НПВП Сосудистые: антагонисты Ca, вазодилататоры(вазопростан), дезагреганты, препараты никотиновой кислоты.

Дерматомиозит (ДМ) Системное аутоиммунное заболевание с преимущественным поражением скелетной и гладкой мускулатуры, а также кожи в виде эритемы и отека. У 25-30% больных кожный синдром отсутствует, в этом случае используется термин Полимиозит (ПМ).

Эпидемиология ДМ/ПМ По частоте ДМ/ПМ занимает 3 место после СКВ и ССД Общая распространенность- 8 случаев на 100.000 населения, 5 новых случаев ДМ/ПМ в год на 1мил.населения Чаще поражаются мужчины, чем женщины (соотношение 2:1) Встречается в любом возрасте,но выделя ют 2 пика: 10-14лет (ювенильный) и 45-64 (паранеопластический).

Этиология ДМ/ПМ Изучена не достаточно. Не исключается вирусная природа заболевания (пикорнавирусы, вирусы Коксаки В2, А9), а также бактериальной и паразитарной природы Провоцирующие факторы -переохлаждение, инсоляция, избыточная физическая нагрузка. Опухолевый ДМ/ПМ составляет 20-30%,особенно в группе старше 50 лет.

Патогенез ДМ/ПМ Синтез широкого спектра аутоантител против цитоплазматических белков и .рибонуклеиновых кислот, принимающих участие в синтезе белка. Эти антитела рассматриваются как миозит специфические (4группы), которые обнаруживаются в 40% случаев, при этом каждый больной имеет 1 тип антител. ЦИК откладываются в тканях (мышцах, коже, сосудах) и ведут к развитию иммунокомплексного воспаления.

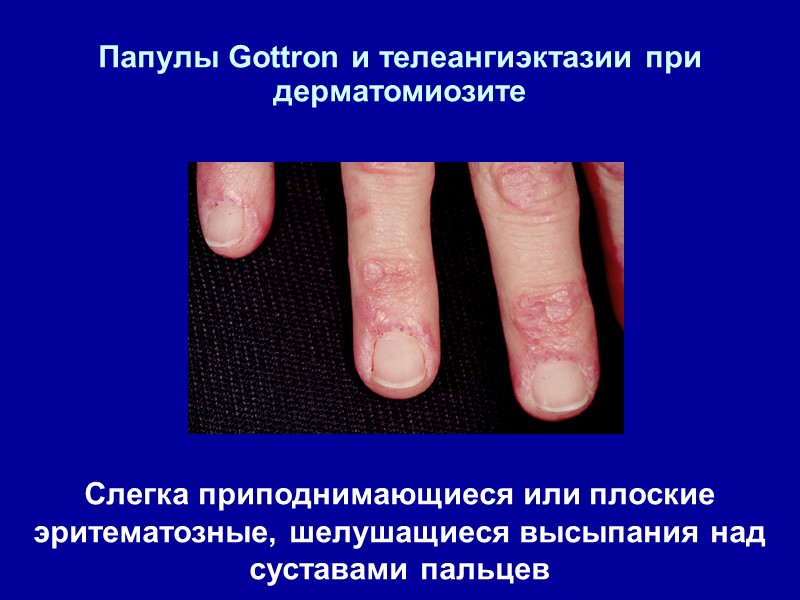
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ДЕРМАТОМИОЗИТА А. Основные: 1. Характерное поражение кожи: периорбитальный отек и эритема - синдром “очков”, телеангиоэктазии, эритема на открытых участках тела (лицо, шея, верхняя часть груди, конечности); 2. Поражение мышц (преимущественно проксимальных отделов конечностей), выражающиеся в мышечной слабости, миалгиях, отеке и позже атрофии; 3. Характерная патоморфология при биопсии мышц (дегенерация, некроз, базофилия, воспалительные инфильтраты, фиброз);

Папулы Gottron и телеангиэктазии при дерматомиозите Слегка приподнимающиеся или плоские эритематозные, шелушащиеся высыпания над суставами пальцев

4. Увеличение активности сывороточных ферментов-креатинфосфокиназы, альдолазы, трансаминаз на более 50% нормального уровня; 5. Характерные данные электромиографического исследования Б. Дополнительные: 1. Кальциноз. 2. Дисфагия

Классификация ДМ и ПМ (по A.Bohan и Y.Peter, 1975) Первичный идиопатический полимиозит. Первичный идиопатический дермато миозит. Дерматомиозит (или полимиозит) в сочетании с неоплазмой Ювенильный дерматомиозит или полимиозит в сочетании с васкулитом Дерматомиозит (или полимиозит) в сочетании с ДБСТ.

Варианты течения: Острое Лихорадка, генерализованное поражение поперечно-полосатой мускулатуры вплоть до полной обездвиженности, прогрессирующая дисфагия, висцериты, эритематозное поражение кожи, возникшие в течение первых 6 мес. от дебюта заболевания.

2. Подострое Более медленное нарастание симптомов заболевания, но через 1-2 года от появления первых клинических признаков- наблюдается развернутая картина ДМ (ПМ) с тяжелыми поражениями мышц, кожи, висцеральными проявлениями

3. Хроническое течение Медленное развертывание клинических проявлений заболевания в течение нескольких лет, преобладание процессов атрофии и склероза мышечной ткани, поражение кожных покровов в виде гиперпигментации, гиперкератоза, редкими висцеральными проявлениями.

Степени активности: Низкая (I) Средняя (II) Высокая (III) Ремиссия.

Лечение ДМ и ПМ: Кортикостероидная терапия (преднизолон) от 1-2 мг/кг веса в сутки, в течение первых недель суточную дозу делить на 3 приема, затем – однократно утром. Пульс-терапия ГКС – редко эффективна, применяется, главным образом, при ювенильном миозите. Плазмаферез у больных с тяжелыми, резистентными к другим методам лечения, в сочетании с ГКС и цитостатиками.

Цитостатики: метотрексат 7,5 – 25 мг/нед внутрь, подкожно или внутривенно Азатиоприн по 2-3 мг/кг веса в сутки – 100-200 мг (эффект в среднем через 6-9 мес) Циклофосфамид 2 мг/кг веса в сутки – препарат выбора при интерстициальном легочном фиброзе. Микофенолата мофетил: у пациентов с тяжелым, резистентным к стандартной терапии поражением кожи 2-3 г/ сут.

Идиопатические воспалительные миопатиии(ИВМ)-группа хронических диффузных заболеваний поперечнополосатой мускулатуры, основным проявлением которых выступает мышечная слабость. К наиболее ярким представителем ИВМ относят полимиозит и дерматомиозит. Кроме того, в группу ИВМ входят ювенильный дерматомиозит, миозит с «включениями», миозит, ассоциирующийся с системными заболеваниями соединительной ткани ( перекрестный синдром), ассоциирующийся с опухолью.
Классификация ИВМ: Первичный идиопатический полимиозит Первичный идиопатический дерматомиозит Миозит, ассоциированный с системными заболеваниями соединительной ткани. Ювенильный полимиозит/ дерматомиозит Миозит, сочетающийся с злокачественными опухолями Миозит с «включениями»

Другие формы воспалительных миопатий: Гранулематозный миозит Эозинофильный миозит Миозит при васкулитах Орбитальный миозит ( глазных мышц) Фокальный ( узелковый) миозит Оссифицирующий миозит
10-2._diffuznye_bolezni_soedinitelynoy_tkani.ppt
- Количество слайдов: 67

