Дифференциальный диагноз болезни Крона и неспецифического язвенного колита.


Дифференциальный диагноз болезни Крона и неспецифического язвенного колита. Выполнила студентка 702-2 группы, педиатр Аметова Л.С.

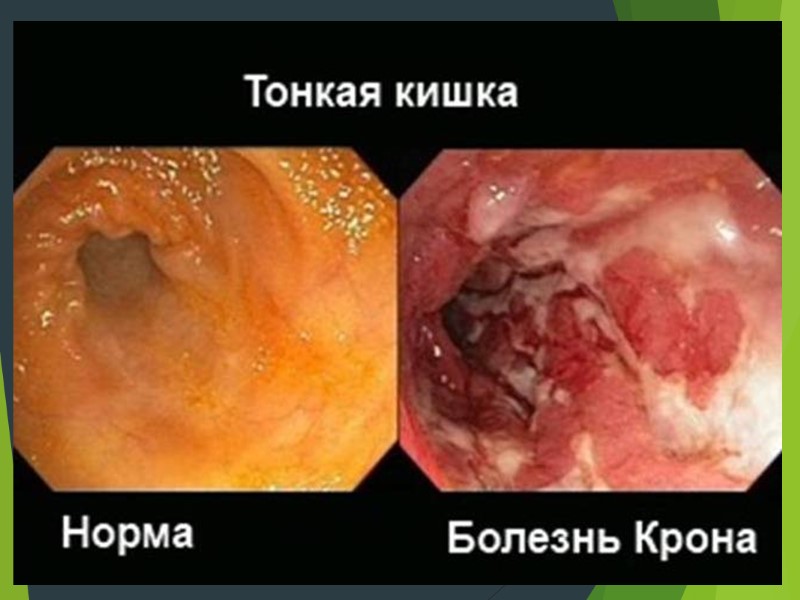
Болезнь Крона — хроническое рецидивирующее заболевание, характеризующееся трансмуральным, гранулематозным воспалением с сегментарным поражением различных отделов желудочно-кишечного тракта, с возможными системными и внекишечными осложнениями. БК характеризуется волнообразным течением с чередованием периодов обострений и бессимптомных или малосимптомных ремиссий. В последние годы установлено, что на момент появления первых симптомов болезни имеет значение возраст пациента. Так, в Монреальской классификации БК (2005) выделяют группы пациентов, которые заболели в возрасте до 17 лет, с 17 до 40 и после 40 лет
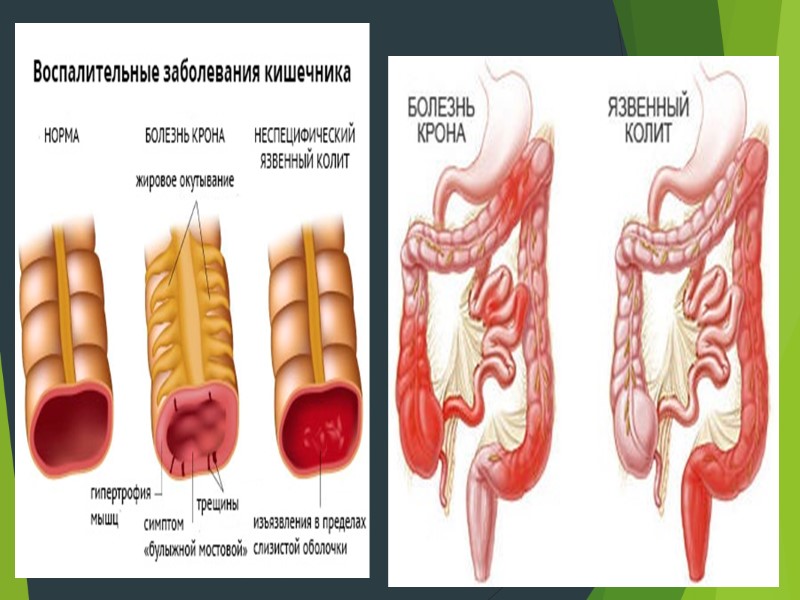
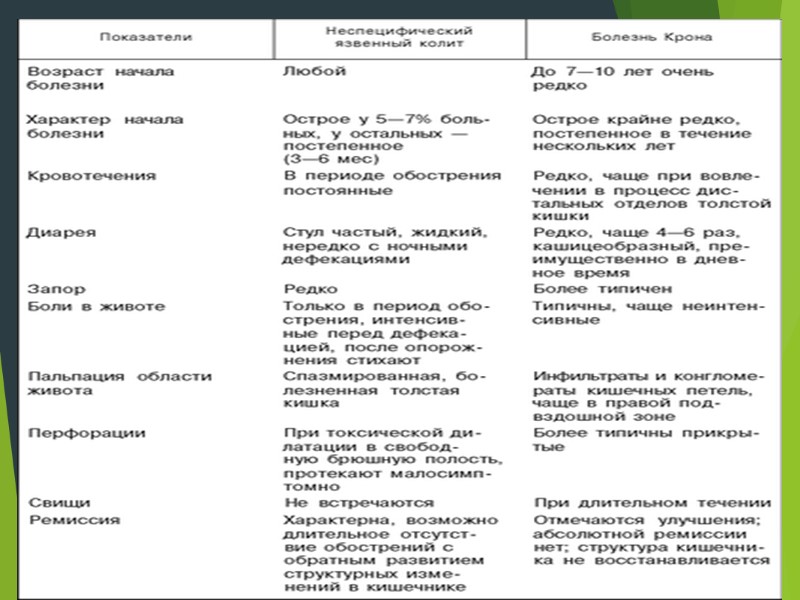
Неспецифический язвенный колит — это хроническое воспалительное заболевание толстого кишечника, которое характеризуется появлением на его слизистой оболочке язв. Основным симптомом является периодически возникающая диарея с кровянистой примесью в кале. Как правило, НЯК развивается в нижних отделах толстого кишечника (в прямой и сигмовидной кишке) и в последующем может распространяться на его вышележащие отделы, в редких случаях поражая этот орган на всем протяжении.
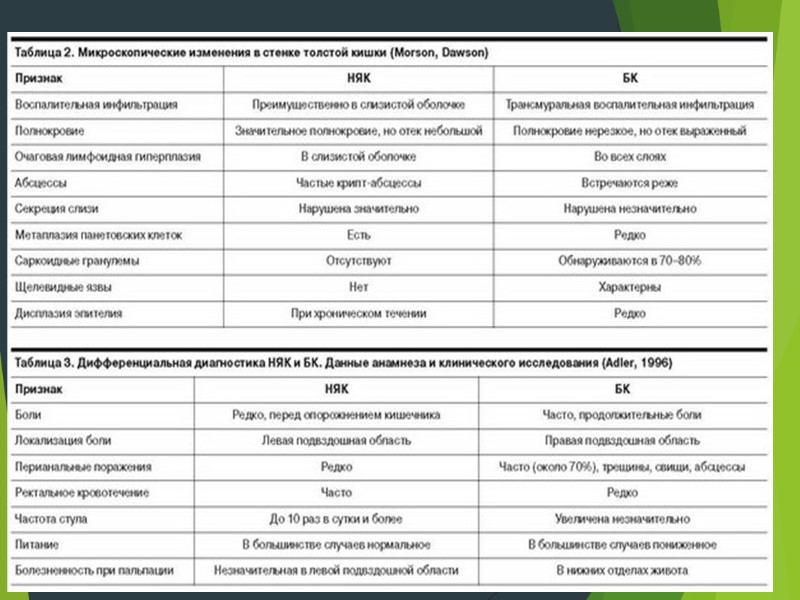
НЯК НЯК неспецифическое иммунное воспаление в пределах слизистой оболочки толстой кишки; Поражение только толстой кишки ( исключая случаи ретроградного илеита); Обязательное вовлечение в процесс прямой кишки; Диффузный характер воспаления Болезнь Крона Неспецифическое гранулематозное трансмуральное воспаление; Поражение любой зоны ЖКТ; Регионарный характер воспаления;
Этиология . Генетические факторы: частое выявление болезни у гомозиготных близнецов и у родных братьев. Примерно в 17 % случаев больные имеют кровных родственников, также страдающих этим заболеванием. Выявлена повышенная частота мутации гена CARD15 (ген NOD2). Ген CARD15кодирует белок, содержащий домен активации каспазы (caspase recruitment domain-containing protein 15). К настоящему времени известно не менее 34 вариантов гена. По крайней мере 25 из этих 34 вариантов связаны с болезнью Крона. Инфекционные факторы: Высказывались предположения о вирусной или бактериальной природе (в том числе и о влиянии бактерии MAP (Mycobacterium avium paratuberculosis), но на данный момент они не являются стопроцентно доказанными. Иммунологические факторы: системное поражение органов при болезни Крона наталкивает на аутоиммунную природу заболевания. У пациентов обнаруживают патологически высокое число T-лимфоцитов, антитела к кишечной палочке, белку коровьего молока,липополисахаридам. Из крови больных в периоды обострений выделены иммунные комплексы.

Нарушение иммунорегуляторных процессов приводит к активации Т-лимфоцитов, что вызывает неспецифическое повреждение тканей и воспаление. Нарушение иммунорегуляторных процессов приводит к активации Т-лимфоцитов, что вызывает неспецифическое повреждение тканей и воспаление. Развитие специфического аутоиммунного процесса, направленного на антигены эпителиальных клеток кишечника. Развитие специфического аутоиммунного процесса, направленного на антигены эпителиальных клеток кишечника. 2 возможных механизма вовлечения лимфоидной ткани кишечника в патогенезе ВЗК

Эпидемиологическая характеристика Случаи болезни описаны повсеместно, однако наиболее часто она встречается в северной Европе и северной Америке (всего около 300 000 больных в северной Америке). Каждый год регистрируются 2-3 новых случая на 1000 человек. Болезнь у большинства больных начинается между 15 — 35 годами жизни, но есть и второй пик повышенной заболеваемости — после 60 лет. Люди европеоидной расы болеют наиболее часто по сравнению с африканцами или азиатами. Повышенная частота отмечается у ашкеназских евреев — примерно в 6 раз чаще, чем у других этнических групп. Соотношение мужчины:женщины примерно 1,1-1,8:1 (мужчины чаще).

Эпидемиологическая характеристика Распространенность на населения: ЯК случаев, БК случаев. Самая высокая распространенность в странах Скандинавии, Северной Америке, Канаде, Израиле. Роль социального фактора, характера питания, климатических условий или образа жизни («западный образ жизни») не доказана. На частоту ВЗК в разных странах влияет этническая принадлежность и генетический фактор.ЯК может встречаться в любом возрасте, но отмечают 2 возрастных пика: 15–30 лет и 60–80 лет. Клиническое течение заболевания характеризуется сменой фаз обострения и ремиссии.

Клинические симптомы ЯК: Жидкий стул с примесью крови ; Тенезмы; Схваткообразная боль в животе; Лихорадка; Потеря веса; Общая слабость; Анемия; Лейкоцитоз; Увеличение СОЭ;
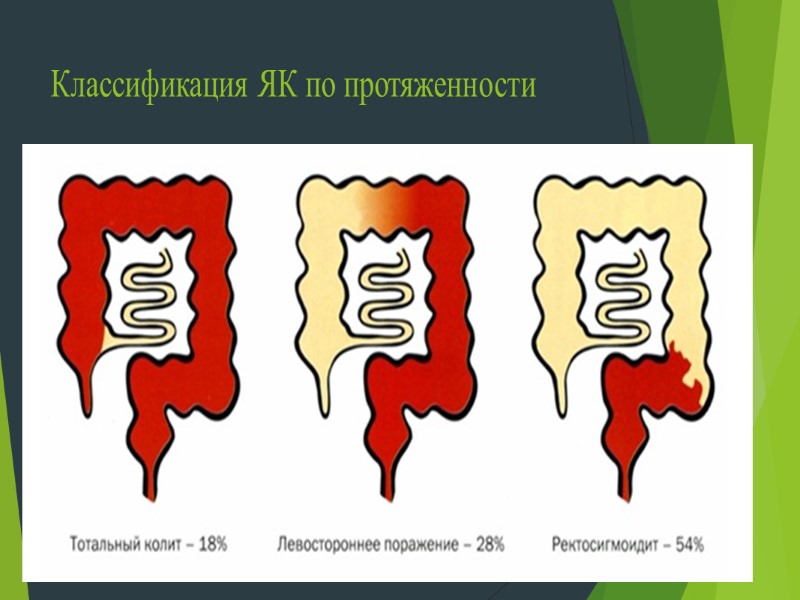
Классификация ЯК По форме (острая, рецидивирующая, непрерывная) ; По протяженности (проктит, проктосигмоидит, левосторонний колит, панколит); По тяжести (легкий, средний, тяжелый) ; По активности (незначительная, умеренная, выраженная эндоскопическая активность);

Классификация ЯК по протяженности

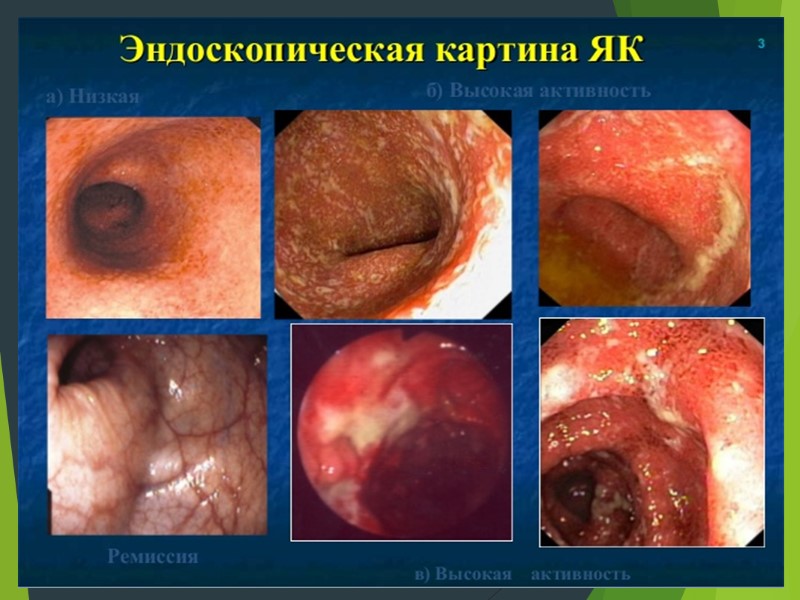
Эндоскопическая картина ЯК

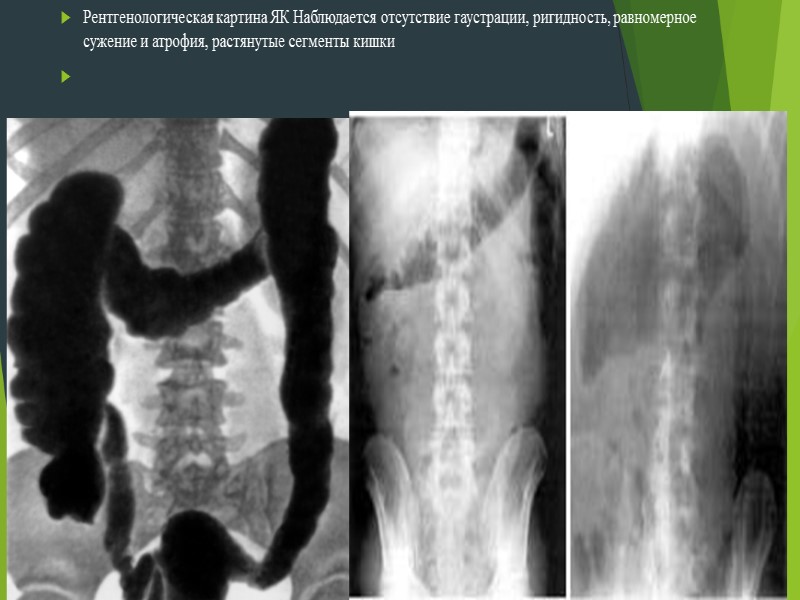
Рентгенологическая картина ЯК Наблюдается отсутствие гаустрации, ригидность, равномерное сужение и атрофия, растянутые сегменты кишки

Кишечные осложнения ЯК Кровотечение ; Токсический мегаколон ; Перфорация толстой кишки ; Тромбозы и тромбоэмболии ; Сепсис; Рак толстой кишки Наиболее опасным осложнением НЯК является массивное кишечное кровотечение. Своевременное обращение к врачу и правильное лечение, как правило, защищают больного от развития осложнений данного расстройства и обеспечивают (более или менее) благоприятное лечение.

Системные аутоиммунные проявления ЯК Узловатая эритема; Гангренозная пиодермия; Афтозный стоматит; Артропатии (артриты, артралгии); Иридоциклит, увеит, эписклерит; Склерозирующий холангит.

Узловатая эритема при ЯК Узловатая эритема, представленная болезненными, возвышающимися над уровнем кожи высыпаниями, которые возникают в области передней поверхности большеберцовой кости. Выраженность узловатой эритемы зависит от активности основного заболевания, следовательно, лечение хронических воспалительных заболеваний кишечника позволяет добиться исчезновения узловатой эритемы.

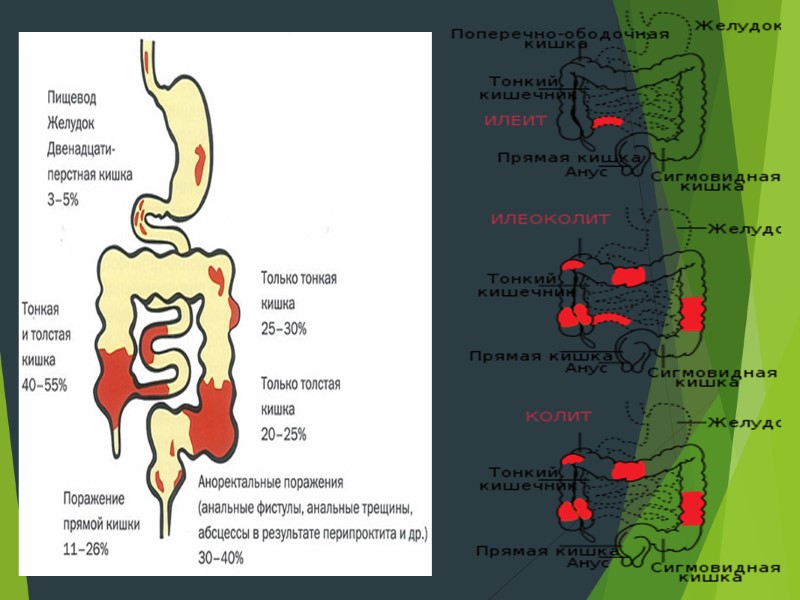
В зависимости от локализации выделяют следующие формы БК: 1. Энтерит (илеит) — изолированное поражение тонкой кишки, которое наблюдается в 25–30 % случаев; при этом наиболее часто в патологический процесс вовлекается терминальный отдел подвздошной кишки. 2. Илеоколит — наиболее распространенная форма БК; на долю сочетанного поражения тонкой и толстой кишки, по данным различных авторов, приходится от 40–50 до 65 %. 3. Колит — изолированное поражение толстой кишки при БК отмечается у 15–25 % пациентов; правые отделы вовлекаются в патологический процесс чаще, чем левые. Учитывая изолированную и смешанную форму поражения ЖКТ, воспалительные изменения в толстой кишке наблюдаются у 2/3 пациентов с БК. Несмотря на то что поражение прямой кишки при этой патологии встречается редко (лишь в 11–30 % случаев), изменения аноректальной зоны (анальные трещины, парапроктиты, свищи, абсцессы и т.д.) отмечаются у 30–40 % больных. 4. Верхние отделы ЖКТ, находящиеся выше связки Трейтца (пищевод, желудок, двенадцатиперстная кишка), поражаются в 5–13 % случаев Желудочно-дуоденальная форма — с поражением желудка и двенадцатиперстной кишки. Еюноилеит — в процесс вовлечены тощая и подвздошная кишка. Болезнь Крона толстой кишки — изолированное поражение толстого кишечника.

Локализация воспалительного процесса - оценивается весь вовлеченный сегмент (сегменты) ЖКТ в любое время перед первой резекцией. Минимальная степень вовлечения: любое афтозное повреждение или изъязвление. Недостаточна гиперемия и отек слизистой оболочки. Для классификации по локализации требуются обследования и тонкой и толстой кишки: L1 - терминальный илеит - болезнь ограничена пределами подвздошной кишки (нижняя треть тонкой кишки) с или без проникновения в слепую кишку L2 - колит - любая локализация в толстой кишке между слепой кишкой и прямой кишкой без вовлечения тонкой кишки или верхнего отдела ЖКТ L3 - илеоколит - поражение терминального отдела с или без вовлечения слепой кишки и любая локализация между восходящим отделом толстой кишки и прямой кишкой L4 - верхний отдел ЖКТ - проксимальнее терминального отдела (исключая полость рта), независимо от дополнительного вовлечения терминального отдела подвздошной кишки или толстой кишки Сочетание локализаций: L1+L4, L2+L4,L3+L4

Фенотип (форма) заболевания. Воспалительная форма (В1)- воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс) Стенозирующая или стриктурирующая форма (В2) - сужение стенки кишки при рентгенологическом исследовании, эндоскопии или хирургическом+гистологическом методах, с престенотическим расширением или симптомами обструкции. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс) Пенетрирующая или свищевая форма (В3) - возникновение интраабдоминальных свищей, воспалительной массы и/или абсцесса в любое время в течение болезни, исключая послеоперационные интраабдоминальные осложнения. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс). При наличии у пациента и стриктуры, и свищей в диагнозе указывается свищевая форма.

Классификации по активности (тяжести) заболевания: оценивается путём расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула, боли в животе, общее самочувствие, наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С, масса тела, прием антидиарейных препаратов, наличие инфильтрата в брюшной полости и уровень гематокрита Легкая – индекс Беста (или CDAI) от 150 до 220 баллов Умеренная - CDAI от 220 до 450 баллов Высокая - CDAI выше 450 баллов Ремиссия – менее 150 баллов Обострение – возобновление клинической симптоматики заболевания, CDAI более 150 баллов Рецидив – возобновление клинической симптоматики лабораторно-инструментальные признаки обострения после хирургического вмешательства

Клиническая картина БК Периодическая диарея (понос): жидкий стул, позывы к дефекации до 6 и более раз в сутки. Примесь крови в кале: как правило, появляется при поражении конечного отдела тонкой кишки или толстого кишечника. Боль в животе: постоянная или схваткообразная, может ощущаться на ограниченном участке живота (в правом боку) или быть разлитой по всему его периметру. «Кишечные» симптомы: боль в животе, часто симулирующая острый аппендицит, диарея, анорексия, тошнота, рвота, вздутие кишечника, потеря веса. Проявления свищевой формы болезни Крона: Длительно не заживающие анальные трещины, свищи прямой кишки (постановке диагноза могут предшествовать многочисленные операции на промежности). Повышение температуры тела, как правило, до 38-39°С (в периоды обострения болезни). Снижение массы тела, потеря аппетита, общая слабость, сухость во рту, постоянная жажда. Анемия,лейкоцитоз ,увеличение СОЭ,потеря веса. Нарушается всасывание жиров, белков, углеводов и витаминов (B12 и A, D). У больных с протяженным или множественным поражением, со свищами между тонким и толстым кишечником развивается выраженная стеаторея. У больных с локализацией процесса в илеоцекальном углу заболевание может начаться с высокой температуры, боли в правой подвздошной области, появления там же пальпируемой массы, что может вести к ложному диагнозу аппендицита и неоправданной операции. Клиническое исследование при первом обращении не очень информативно, единичные находки — афтозный стоматит, чувствительность и пальпируемая масса в правой подвздошной области, свищи и абсцессы в области заднепроходного отверстия. Гораздо больший интерес представляют внекишечные проявления, многочисленные и разнообразные.


Внекишечные проявления. При болезни Крона в патологический процесс вовлекаются многие органы и системы с развитием: Глаза: — конъюнктивит, кератит, увеит Полость рта: — афтозный стоматит Суставы — моноартрит, анкилозирующий спондилит Кожа — Узловая эритема, ангиит, гангренозная пиодермия Печень-желчевыводящие пути — Жировая дистрофия печени, склерозирующий холангит, холелитиаз, цирроз, холангиокарцинома. Почки — нефролитиаз, пиелонефрит, цистит, гидронефроз, амилоидоз почек

При БК могут встречаться следующие виды язв: неправильной формы, картоподобные (map-like) язвы, которые могут циркулярно охватывать всю окружность кишки, глубокие колодцеобразные язвы, глубокие продольные язвы в виде трещин (так называемые змеиные следы — snail tracks, линейные дорожки из язв или язвы, напоминающие по форме следы грабель, язвы в виде следа червя). Язвы при БК зачастую могут быть окружены неизмененной СО За счет отека подслизистого слоя между изъязвлениями формируется картина, известная в литературе как рельеф «булыжной мостовой».

Самым ранним и наиболее характерным эндоскопическим признаком БК являются афты, они могут выявляться в любых отделах ЖКТ. Афтоидные язвы — это маленькие (максимальный размер 5 мм) поверхностные дефекты, окруженные характерным узким ободком гиперемии. Они могут быть дискретными, окруженными неизмененной СО, или располагаться группами, могут увеличиваться в размере, сливаться друг с другом и превращаться в крупные глубокие изъязвления. К наиболее характерным эндоскопическим признакам БК относятся: сегментарность (прерывистость) поражения, афтоидные изъязвления, изолированные глубокие линейные язвы, наличие стенозов (стриктур), рельеф СО в виде «булыжной мостовой» (cobblestone) [4, 6, 19]. К другим признакам, которые позволяют предположить БК, относятся вовлечение подвздошной кишки, интактная прямая кишка, анальные поражения, полиморфизм воспалительных изменений (одновременное наличие у пациента всех фаз воспалительного процесса)


Стриктуры всегда возникают в зонах тяжелых изъязвлений. Их длина колеблется от 3 до 10 см. Наиболее частая локализация — пилорический канал, илеоцекальный клапан, терминальный отдел подвздошной кишки. Выполнение тотальной колоноскопии при наличии участков стеноза затруднено [15, 18]. Трансмуральный характер поражения кишечной стенки способствует образованию свищей и абсцессов.

Рентгенографическое исследование тонкой кишки с бариевой взвесью. Определяется наличие тонко- толстокишечного свища, по которому контраст поступает из тонкой кишки в сигмовидную кишку. Рентгенологическая картина
Осложнения БК со стороны желудочно- кишечного тракта Абдоминальный инфильтрат; Межкишечные и кишечно-кожные свищи; Абсцессы; Стриктуры ; Кишечная непроходимость; Парапроктит (при аноректальном поражении); Глубокие анальные трещины (при аноректальном поражении) На фоне болезни Крона существует риск прободения стенки кишечника и развития перитонита, то есть воспаления органов брюшной полости. Также при болезни Крона нередко развиваются сильные сужения просвета кишечника, которые могут стать причиной хронического запора или кишечной непроходимости.

Хирургические осложнения Прободение стенки кишки с развитием внутрибрюшинных абсцессов, перитонита, внутренних и наружных свищей, стриктур, брюшных спаек Хроническое воспаление и развитие рубцовой ткани приводит к сужению просвета кишки и кишечной непроходимости Язвы слизистой ведут к повреждению сосудов и кровотечению в просвет кишечника. Токсический мегаколон в редких случаях, (реже чем при язвенном колите) Свищевые ходы в мочевой пузырь или матку вызывают инфекции, выделение воздуха и кала из мочевого пузыря или влагалища
Системные аутоиммунные проявления БК : Узловатая эритема; Гангренозная пиодермия; Афтозный стоматит; Иридоциклит, увеит, эписклерит; Артропатии (артриты, артралгии); Ревматоидный артрит; Анкилозирующий спондилоартрит, сакроилеит

Кровь — характерны: анемия (как правило, смешанного генеза: анемия хронических заболеваний с дефицитом железа), лейкоцитоз, тромбоцитоз, ускорение СОЭ и повышение С-реактивного белка. Возможно снижение железа, сывороточного ферритина, витамина B12 (в случае поражение проксимальных отделов кишечника и желдука), диспротеинемия с гипоальбуминемией (как результат нарушения всасывания в кишечнике). В иммунограмме: часто -- повышение гипергаммаглобулениемия (IgG), иногда отмечается селективный дефицит IgA Определение ASCA (антител к Saccharomyces cerevisae) в диагностически сложных случаях помогает подтвердить диагноз может служить дополнительным серологическим маркером в диагностике болезни Крона; Анализы кала -- с целью исключения инфекционной причины энтерита и колита. Включают бактериологические тесты на определения шигел, сальмонел, иерсиний, кампилобактера, клостридий (Cl. Difficile), туберкулезной палочки, дизентерийной амебы, различных гельминтов и паразитов.
Кальпротектин — белок, продуцируемый нейтрофилами слизистой оболочки кишечника. Его уровень повышен при болезни Крона и язвенном колите, кроме того этот показатель повышен при инфекционных поражениях кишечника, онкологических заболеваниях. Высокий уровень кальпротектина отражает активность воспаления в слизистой оболочке кишечника, а также является предиктором близкого обострения у пациентов с болезнью Крона в фазе ремиссии. Редко при наличии активности болезни Крона уровень кальпротектина остается нормальным. По всей видимости, это связано с преимущественным поражением подслизистой и/или мышечной оболочки кишки, где нет нейтрофилов, продуцирующих кальпротектин.
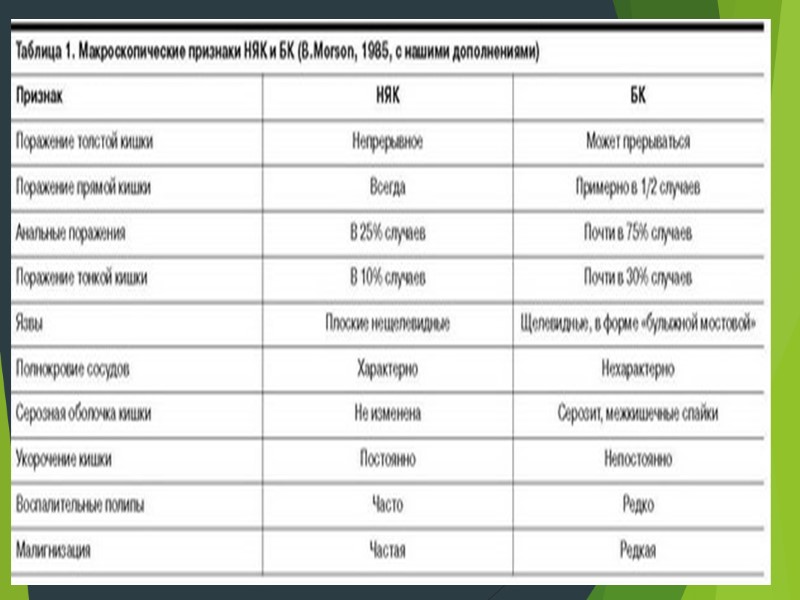
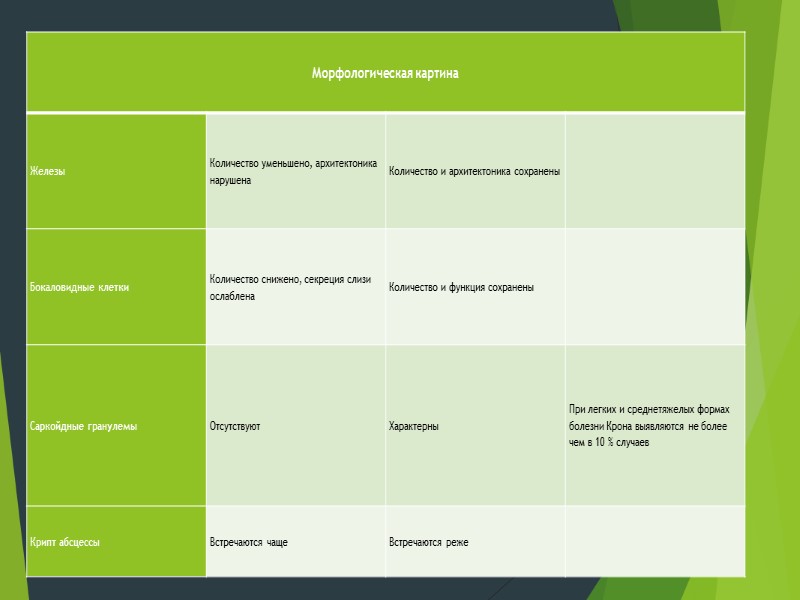
Гистологическое исследование биоптатов слизистой оболочки ЖКТ: Саркоидные гранулемы – патогномоничный микроморфологический признак БК, но обнаруживаются всего в 9% случаев при выполнении биопсии из слизистой оболочки ЖКТ
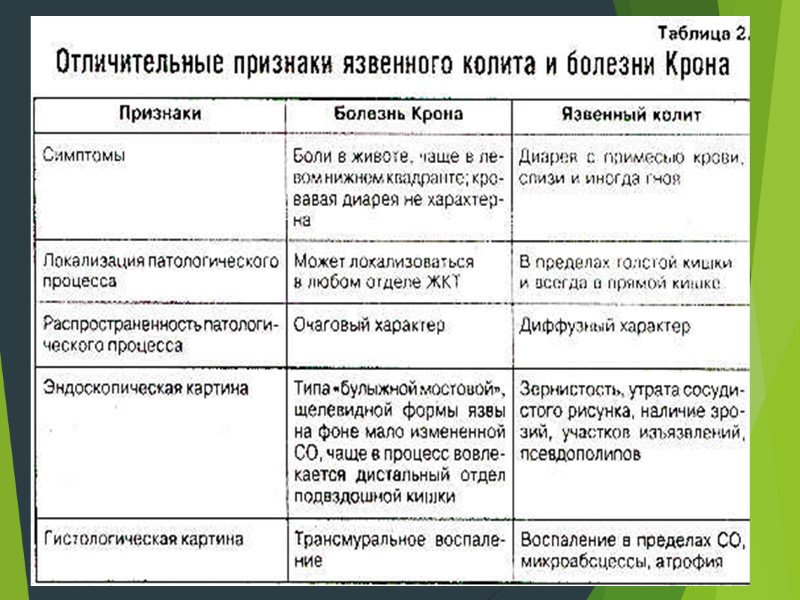
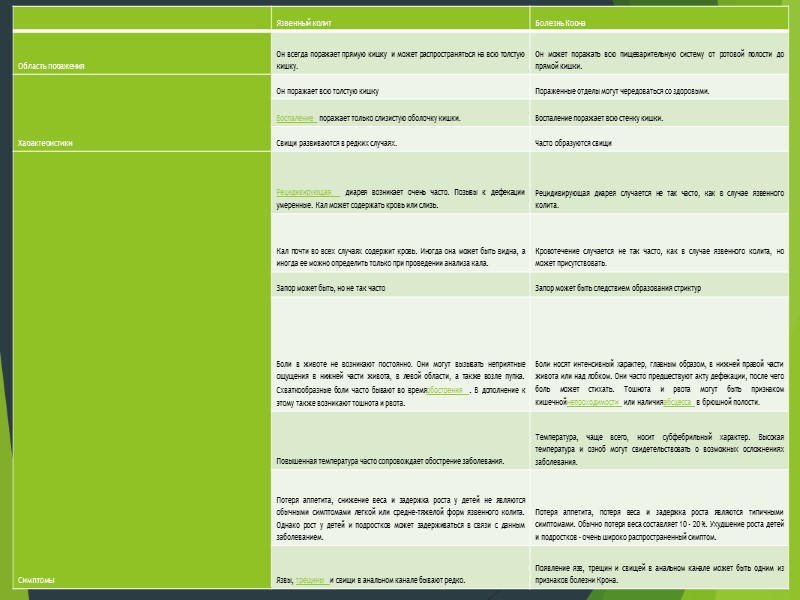
- болезнь Крона и язвенный колит – на первый взгляд кажутся очень схожими. Однако они обладают некоторыми характеристиками, которые позволяют их различать. Основное отличие между болезнью Крона и язвенным колитом – это место поражения и природавоспалительных изменений. Болезнь Крона может поражать любой отдел желудочно-кишечного тракта, от ротовой полости до анального отверстия, тем не менее, большая часть заболеваний начинается в терминальном отделе подвздошной кишки. Язвенный колит, наоборот, ограничивается поражением только толстой кишки. На микроскопическом уровне язвенный колит ограничивается поражением слизистой оболочки толстой кишки, в то время как болезнь Крона поражает всю стенку кишки.
Методы диагностики ВЗК: Сбор анамнеза; Физикальное обследование; Анализ крови развёрнутый общеклинический, биохимический, определение онкомаркеров, липидный и гормональный профиль, электролитный состав крови, серологию и иммунологию кишечника; Колоноскопию (эндоскопическое исследование толстой кишки) с биопсией и гистологическим исследованием материала под микроскопом; Ирригоскопия( потеря гаустрации, симптом «шнура», «булыжная мостовая») Компьютерную трёхконтрастную энтероколонографию с последующей консультацией радиолога; Ультразвуковое исследование органов брюшной полости с допплерографией кровеносных сосудов живота; Видеокапсульную эндоскопию с целью визуального осмотра тонкого кишечника; Консультацию квалифицированного специалиста - врача-гастроэнтеролога. При необходимости для уточнения диагноза больным могут быть назначены дополнительные диагностические процедуры
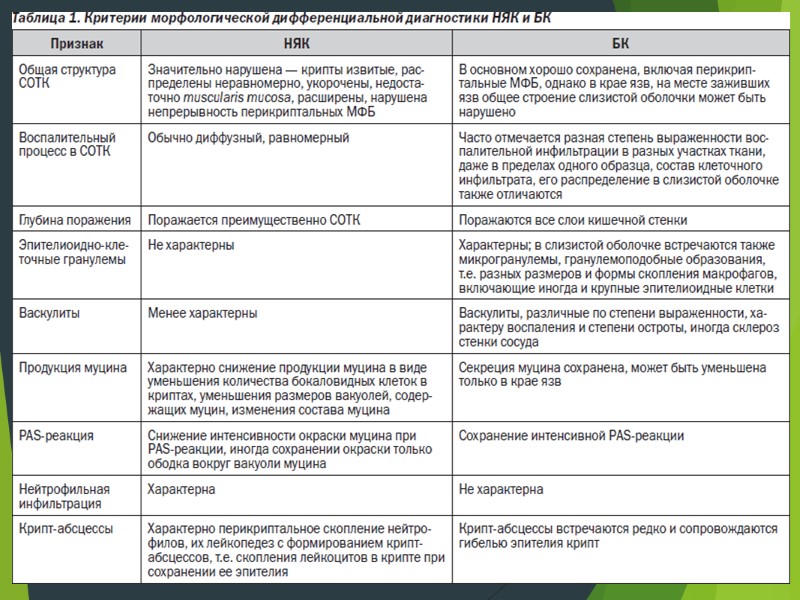


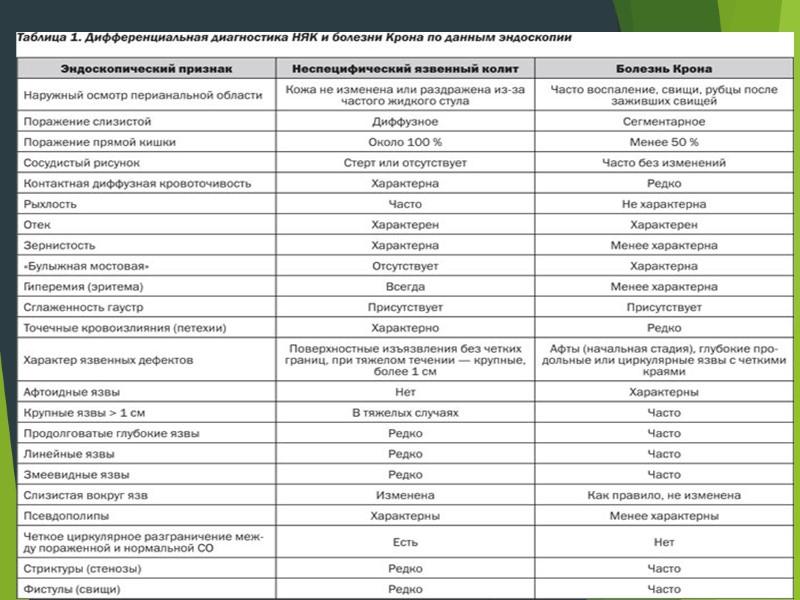
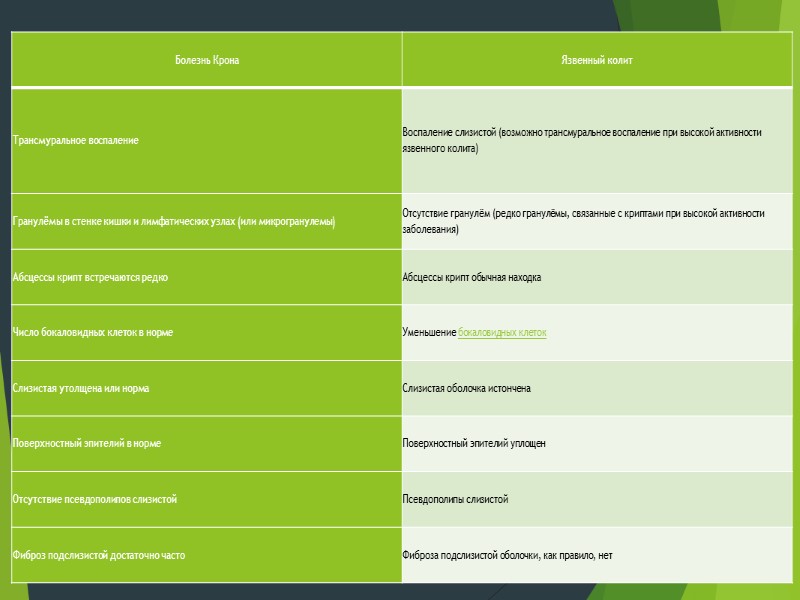




Толстокишечная форма БК наблюдается приблизительно в 15–25 % случаев, но иногда при этом дифференциальная диагностика БК и НЯК бывает крайне затруднена. Несмотря на то что прерывистый характер поражения, наличие афтоидных и щелевидных язв, картины «булыжной мостовой» и стриктур, безусловно, свидетельствуют в пользу толстокишечной формы БК, при диффузном воспалении дифференцировать эти два заболевания удается далеко не сразу. По данным Г. Адлера, только у 53 % пациентов с окончательным диагнозом БК это заболевание было диагностировано с самого начала. В 15,5 % случаев первоначальным диагнозом был язвенный колит [1]. Существуют и классические диагностические ловушки, подстерегающие исследователя. Примером может служить отсутствие при НЯК изменений в ректосигмоидном отделе в результате ранее проводимого лечения местными средствами (клизмами, свечами), которое конвертирует диффузное непрерывное поражение в прерывистое. Эта ситуация может способствовать ошибочному диагнозу БК.



Цели лечения при ВЗК : Купирование атаки и индукция ремиссии; Поддержание ремиссии; Профилактика осложнений; Улучшение качества жизни

Следующий шаг - лечение, которое включает в себя, как правило, несколько основных этапов: Диетотерапию (из рациона исключается молоко и изготавливаемые из него продукты, свежие овощи и фрукты; пищу готовят на пару); Подавление аномального воспалительного процесса, устранение симптомов заболевания и восстановление тканей кишечника посредством назначения определённых лекарственных средств (кортикостероидов, иммунодепрессантов, антибиотиков и др.). При наличии показаний выполняется оперативное вмешательство. Это может быть сегментарная резекция кишки, реконструктивная операция и другие хирургические техники, включая создание противоестественного заднего прохода в крайне запущенных случаях; После того, как клинические проявления болезни взяты под контроль, лечение ориентируют на снижение частоты обострений и на поддержание состояния ремиссии (так называемая противорецидивная терапия).

Базисная терапия ВЗК I. Препараты 5-АСК (сульфасалазин, месалазин, салофальк, клаверзал, асакол, роваза, пентаса) ингибирование синтеза лейкотриенов, простагландинов и медиаторов воспаления в толстой кишке (выраженный противовоспалительный эффект) возможно, сульфасалазин проявляет и антибактериальный эффект, подавляя рост анаэробной флоры, особенно клостридий и бактероидов, преимущественно за счет неабсорбированного сульфапиридина.

Выбор препарата в зависимости от локализации поражения. подвздошная и толстая кишка - месалазин (Pentasa и Asacol), так как высвобождение собственно активного вещества 5- АСК при этом происходит непосредственно в тонкой и толстой кишке. изолированное поражение толстой кишки - сульфасалазин или олсалазин (Dipentum), так как высвобождение 5-АСК из этих препаратов происходит под действием гидролитической активности бактерий толстой кишки. Изолированное поражение тонкой кишкой - "Pentasa". Собственная токсичность 5-АСК минимальна.

При применении препаратов 5-АСК, в ряде случаев отмечается дозозависимый эффект, что заставляет увеличивать дозу препарата для достижения ремиссии. Поддерживающая терапия (половина от назначенной терапевтической дозы) проводится длительно, что позволяет добиться стойкой ремиссии и снижает риск малигнизации толстой кишки. При длительном применении сульфасалазина (с целью поддерживающей терапии) учитываются побочные явления препарата, в первую очередь, гепатотоксичность.

II. Глюкокортикоидные препараты( преднизолон, гидрокортизон) накапливаются в области воспаления в толстой кишке при НЯК и блокируют высвобождение арахидоновой кислоты предотвращают образование медиаторов воспаления (простагландинов и лейкотриенов) уменьшают проницаемость капилляров, т.е. оказывают мощное противовоспалительное действие иммунодепрессантное, десенсибилизирующее действие. Глюкокортикоиды могут применяться внутрь, внутривенно и ректально. У больных НЯК, ограниченным прямой и сигмовидной кишкой, глюкокортикоиды можно назначать в свечах или клизмах..

Показания к назначению ГКС Тяжелое течение заболевания с высокой активностью процесса Тяжелое течение заболевания с высокой активностью процесса Системные осложнения (поражение суставов, глаз) Системные осложнения (поражение суставов, глаз) Рецидив болезни после операции Рецидив болезни после операции Выраженная анемия Выраженная анемия Значительная потеря массы тела Значительная потеря массы тела

Побочные эффекты ГКС Системный остеопороз Системный остеопороз Стероидный сахарный диабет Стероидный сахарный диабет Артериальная гипертензия Артериальная гипертензия Кушингоидный синдром Кушингоидный синдром Стероидные язвы желудка и 12-перстной кишки Стероидные язвы желудка и 12-перстной кишки Асептический некроз головки бедренной кости Асептический некроз головки бедренной кости Гиперкоагуляция, угроза тромбозов Гиперкоагуляция, угроза тромбозов Нарушение менструального цикла Нарушение менструального цикла Акне Акне Нарушение психики Нарушение психики

III. Цитостатики (негормональные иммунодепрессанты- азатиоприн, метотрексат, циклоспорин, инфликсимаб) оказывают противовоспалительное и иммунодепрессивное действие, подавляют иммунные механизмы патогенеза НЯК и болезни Крона. при комбинации азатиоприна (имурана) с преднизолоном быстрее наступает ремиссия (возможность снизить большую дозу ГКС). влияют на клеточное звено иммунитета, подавляя синтез и выделение интерлейкина-2, тормозя функцию Т-лимфоцитов- хелперов и продукцию аутоантител. Лечение циклоспорином назначается тогда, когда все предыдущие методы лечения оказались неэффективными (т.е. циклоспорин является препаратом "последнего ряда"). Препарат не влияет на костный мозг, но является нефротоксичным.

Показания к назначению иммуносупрессоров Непереносимость стероидов Непереносимость стероидов Побочные эффекты стероидов Побочные эффекты стероидов Гормонозависимость Гормонозависимость Гормонорезистентность Гормонорезистентность Побочные эффекты цитостатиков Панцитопения Панцитопения Анемия Анемия Лейкопения Лейкопения Развитие панкреатита Развитие панкреатита Присоединение инфекционно-воспалительных заболеваний Присоединение инфекционно-воспалительных заболеваний

Препараты противопоказанные пациентам с ВЗК: Нестероидные противовоспалительные препараты (НПВП); Антиагреганты; М-холинолитики (атропин, платифиллин, папаверин); Статины; Антидиарейные препараты (лоперамид, имодиум);

Показания к хирургическому лечению ВЗК: стенозирование кишки, острая или хроническая обтурация тонкой кишки; перфорация в различных отделах кишечника и перитонит; формирование абсцесса; развитие сепсиса; резистентность к консервативному лечению; выраженное некупирующееся кишечное кровотечение; развитие токсического мегаколон; обструкция мочеточников и гидронефроз; свищи (энтероэнтеральные, энтерокожные, энтеромочепузырные, ректовагинальные).

Прогноз заболевания при НЯК В первые годы заболевания приблизительно у 40% пациентов ремиссия наблюдается каждый год В первые годы заболевания приблизительно у 40% пациентов ремиссия наблюдается каждый год В последующие три (со 2-го по 4-й) года у % пациентов возникает обострение заболевания каждый год, но эта цифра через 10 лет снижается до 30 % В последующие три (со 2-го по 4-й) года у % пациентов возникает обострение заболевания каждый год, но эта цифра через 10 лет снижается до 30 % Примерно 20 % пациентов в течение 10 лет подвергаются колонэктомии и 30 % в течение 25 лет Примерно 20 % пациентов в течение 10 лет подвергаются колонэктомии и 30 % в течение 25 лет У приблизительно 1/4 пациентов возникает только единичный эпизод заболевания У приблизительно 1/4 пациентов возникает только единичный эпизод заболевания После 5 лет только у 1 % пациентов сохраняется активная форма заболевания, и чем дольше пациент находится в состоянии ремиссии, тем меньше вероятность возникновения впоследствии обострений заболевания. После 5 лет только у 1 % пациентов сохраняется активная форма заболевания, и чем дольше пациент находится в состоянии ремиссии, тем меньше вероятность возникновения впоследствии обострений заболевания. Болезнь Крона в детском возрасте обладают рядом особенностей: стертость клинической картины, широкий спектр внекишечных проявлений, как правило, тяжелое течение болезни и серьезный прогноз.
148-differencialynyy_diagnoz_bolezni_krona_i_nespecificheskogo_yazvennogo_kolita.pptx
- Количество слайдов: 63

