ХОЗЛ.ppt
- Количество слайдов: 53

Диференційна діаґностика бронхообструктивного синдрому Завідувач кафедри внутрішньої медицини ЛНМУ імені Данила Галицького академік АН ВО України, професор, докт. мед. наук Абрагамович О. О.

Бронхообструктивний синдром (БОС) – це синдром, який виникає внаслідок порушення прохідності бронхів.

Класифікація бронхообструктивного синдрому 1. Гетероалерґічний: анафілактичний тип; медикаментозна хвороба; сироваткова хвороба. 2. Автоімунний: колаґенози; посттрансплантаційний синдром; синдром Дресслера; паразитози; пневмоконіози; бериліоз. 3. Інфекційно-запальний: бронхіти; пневмонії; мікози; туберкульоз; сифіліс легенів. 4. Обтураційний: бронхокарцинома; бронхоаденома; сторонні тіла дихальних шляхів; бронхостенози різної етіолоґії. 5. Іритативний: термічні опіки бронхів; інгаляції; інтратрахеальний наркоз. 6. Гемодинамічний: первинна легенево-артеріальна гіпертензія; тромбоемболія легеневої артерії; лівошлуночкова недостатність; мітральний стеноз. 7. Ендокринно-обмінний: гіпопаратироз; діенцефальний синдром; карциноїдні пухлини. 8. Невроґенний центральний: істерія; постконтузійний синдром; енцефаліт. 9. Невроґенний веґетативний: механічні подразнення блукаючого нерва. 10. Токсичний: отруєння холінопозитивними препаратами (фосфороорґанічні інсектофунгіциди тощо); передозування вагостимуляторів (тіопентал натрію, циклопропан), -блокатори.

1. БОС гетероалерґічного ґенезу - внаслідок анафілаксії на повторне введення алерґену (може спостерігатись коли є сироваткова або медикаментна хвороби, іноді – у відповідь на укуси бджіл, ос, джмелів тощо). Коли є сироваткова хворобі – набряк гортані, висип на шкірі та в зоні ін’єкції, лихоманка, лімфаденіт, артральґії, рідко – шок з летальним наслідком. Коли є медикаментна хвороба – алерґічний риніт, трахеїт, бронхіт, поява задухи після приймання ліків, кропивниця та інші види висипу. 2. Автоімунний БОС – коли є стійкий і вкрай тяжкий перебіг СЧВ, системна склеродермія, дерматоміозит, синдром Чарга-Строса та інші системні васкуліти. Тоді є: лихоманка, шкірні висипи, артральґії або артрити, лейкоцитоз, еозинофілія з високим рівнем ШОЕ. Патоморфолоґічні зміни в легенях залежать від виду і форми перебігу захворювання: коли є гострий перебіг – за типом васкуліту (більш характерно для вузликового періартеріїту, СЧВ), коли є хронічний – за типом інтерстиційного пневмоніту (початкові ознаки не виразні або проявляються задухою, кашлем, болем в грудній клітці). Задуха має проґресивний характер. Можливі крепітуючі хрипи, послаблене везикулярне дихання. Жорстке дихання, розсіяні сухі хрипи більш характерні для синдрому Шеґрена, сухі свистячі хрипи – для синдрому Чарга-Строса. На рентґеноґрамі – посилення легеневого малюнка, високе стояння куполів діафраґми, дископодібні ателектази, фіброз легенів. Найбільш характерними є ознаки інтерстиційного пневмоніту.

3. БОС внаслідок попадання сторонніх тіл, пухлинах тощо. У хворих з стенозом гортані – стридорозне шумне дихання, охриплість голосу, грубі басові хрипи в ділянці гортані і трахеї. Задуха підсилюється в лежачому положенні, погано піддається лікуванню бронхолітиками. Може турбувати стійкий кашель, що підсилюється зміною положення тіла. Мокротиння не містить еозинофілів і спіралей Куршмана. В діаґностиці допомагає бронхо- та рентґеноскопічне дослідження. 4. Іритативний БОС – після вдихання пилу, кислот, лугів, термічному впливі, отруєнні отрутохімікатами, бойовими отруйними речовинами тощо. 5. Гемодинамічний БОС – внаслідок первинної легенево-артеріальної гіпертензії, тромбозів і емболій легеневої артерії, венозного застою внаслідок вад серця (відносно рідкі напади, застій та набряк легенів, периферійні ознаки СН, відсутність еозинофілів у мокротинні і крові, ефективне лікування ґлікозидами). Може бути також у хворих з серцевою астмою та мітральним стенозом. Для ТЕЛА характерний виражений болевий синдром в грудній клітці, лікування тромболітиками та антикоаґулянтами.

6. Ендокринно-обмінний БОС: 6. 1. Коли є карциноїд (приливами крові до шкіри обличчя, шиї, рук; проноси, бурчання у животі; слабість, голово кружіння; підвищення вмісту серотоніну в крові). В пізніх стадіях – стеноз гирла легеневої артерії і недостатність тристулкового клапану. 6. 2. Коли є гіпопаратироз – захворювання, що супроводжується зниженням функціональної активності паращитоподібних залоз, підвищенням нервово-м’язової збудливості і судомним синдромом (недостатність виділення паратгормону, що призводить до порушень кальцієво-фосфатного гомеостазу [гіпокальціємія і гіперфосфатемія]). Причиною гіпокальціємії може бути також зниження всмоктування Са в шлунковокишковому каналі. Клінічно - напади тонічних і клонічних судом окремих груп м’язів кінцівок, обличчя, тулуба; судоми м’язів обличчя супроводжуються тризмом, утворенням “риб’ячого рота”; розповсюдження судом на м’язи шиї з ларинґоспазмом, що супроводжується задухою, ціанозом і виникненням асфіксії. 6. 3. Коли є гіпоталамічні розлади – напади задухи, трясовицеподібній тремор, підвищення температури тіла, часті сечовиділення, тривала адинамія після нападу. 6. 4. Коли є хвороба Аддісона – втратою маси тіла, піґментація шкіри, значна м’язова слабкість, артеріальна гіпотензія, успішне лікування ґлюкокортикоїдами. 7. БОС невроґенного ґенезу – після контузій, операцій на головному мозку, у хворих з енцефалітом. Характерні веґетативні розлади, субфебрилітет.

Причини хронічного кашлю в осіб з нормальною рентґеноґрамою орґанів грудної клітки У межах грудної клітки: • • • ХОЗЛ; бронхіальна астма; рак легені (головного бронха). туберкульоз бронха; бронхоектатична хвороба; лівошлуночкова серцева недостатність; паренхіматозне захворювання легень; муковісцидоз. За межами грудної клітки: • спливання виділень з носа по задній стінці горла; • ґастроезофаґальний рефлюкс; • медикаменти (наприклад, інгібітори АПФ).

Основні представники з БОС є: • хронічний обструктивний бронхіт (ХОБ) • емфізема легень (ЕЛ) • бронхіальна астма (БА)

Хронічний обструктивний бронхіт (ХОБ) – це стан, який характеризується хронічним кашлем з виділенням мокротиння, що спостерігається мінімум 3 місяці в рік впродовж останніх двох років. Нормальна слизова оболонка (СО) бронхів гіпертрофія СО атрофія ендобронхіт з склерозом та деформацією ендобронхіт бронхів. Процес дифузний, поширення запальних змін на дистальні відділи бронхіального дерева супроводжується порушенням поверхнево-активної речовини – сурфактанта, що сприяє виникненню ЕЛ.

Класифікація хронічного бронхіту М. Палеєв, В. Ільченко, Л. Царькова (1990, 1991) 1. Характер запального процесу в бронхах: 1. 1. Простий катаральний бронхіт. 1. 2. Гнійний бронхіт з виділенням гнійного мокротиння. 1. 3. Слизово-гнійний бронхіт з виділенням слизистогнійного мокротиння. 1. 4. Особливі форми: 1. 4. 1. Гемораґічний з виділенням мокротиння з домішками крові; 1. 4. 2. Фібринозний з виділенням дуже в’язкого мокротиння. 2. Наявність або відсутність синдрому бронхіальної обструкції: 2. 1. Необструктивний бронхіт. 2. 2. Обструктивний бронхіт.

3. Рівень ураження бронхіального дерева: 3. 1. З переважним ураженням крупних бронхів (проксимальний) 3. 2. З переважним ураженням дрібних бронхів (дистальний – “хвороба малих повітряних шляхів”). 4. Перебіг: 4. 1. Латентний. 4. 2. Загострення рідко. 4. 3. Загострення часто. 4. 4. Який безперервно рецидивує. 5. Фази: 5. 1. Загострення. 5. 2. Ремісія.

6. Ускладнення: 6. 1. Емфізема легень. 6. 2. Кровохаркання. 6. 3. Дихальна недостатність (гостра, хронічна, гостра на фоні хронічної); ступінь тяжкості дихальної недостатності (І ст. , III ст. ). I ст. – обструктивні порушення вентиляції без артеріальної гіпоксемії; II ст. – помірна артеріальна гіпоксемія (Ра. О 2 7955 мм Hg); III ст. – виражена артеріальна гіпоксемія (Ра. О 2 55 мм Hg) або гіперкапнія (Ра. СО 2 45 мм Hg); 6. 4. Вторинна легенева гіпертензія: 6. 4. 1. Транзиторна; 6. 4. 2. Стабільна без СН; 6. 4. 3. Стабільна з СН.

Диференційний діаґноз хронічного бронхіту 1. Бронхоектатична хвороба (особливо коли відходить гнійне або слизово-гнійне мокротиння): кашель з дитинства, мокротиння відходить повним ротом, зв’язок виділення мокротиння з певним положенням тіла, потовщення кінцевих фаланґ пальців у вигляді “барабанних паличок” і нігтів у вигляді “годинникових скелець”; фібробронхоскопія – локальний гнійний ендобронхіт; бронхоґрафії – розширення бронхів. бронхоґрафії 2. Туберкульоз бронхів: симптоми туберкульозної інтоксикації (нічне потовиділення, анорексія, слабість, субфебрильна t°С), кровохаркання, відсутність гнійного мокротиння, наявність мікобактерій туберкульозу в мокротинні і промивних водах бронхів, туберкульозний анамнез, позитивні туберкулінові проби, локальний ендобронхіт, ефект від застосування туберкулостатичних препаратів. 3. Рак бронха: частіше у чоловіків – курців, характеризується надсадним кашлем з домішками крові, атиповими клітинами в мокротинні, болями в грудній клітці, схудненням, гемораґічним ексудативним плевритом; фібробронхоскопія з біопсією слизової бронха підтверджують діаґноз.

Лікування хронічного бронхіту Бронхообструктивний синдром: 1) холінолітики в інгаляціях – атровент (іпратропіум бромід) 2) β 2 -аґоністи – беротек, фенотерол, сальбутамол, астмопент, алупент; комбіновані – беродуал, комбівент; або тривалої дії – спіровент (кленбутерону гідрохлорид), тербуфортон (тербуталіну сульфат), альбутерол, метапротеренол; 3) пролонґовані теофіліни – теопек, теолонг, ретафіл, уніфілін 4) інгаляційні кортикостероїди – флунізолід (інгакорт), беклометазон, флутиказон. У випадку гнійних загострень (висока to, інтоксикація, бронхоектази) – антибіотики згідно з чутливістю флори, краще ендобронхіально + протеолітичні ферменти (трипсин, хемотрипсин). Емпірично: 1) Макроліди (рулід, спіраміцин, кларітроміцин, азитроміцин) табл. 2) Пеніциліновий ряд + інгібітори β-лактамаз (амоксиклав, уназін) табл. 3) Бісептол. У хворих з тяжким перебігом (ДН): гентацимін, цефалоспорини ІІ-ІV, фторхінолони (офлосакцин – тарівід, ципрофлоксацин – ципринол) табл. Для покращення дренажної функції бронхів: 1) Розріджуючі мокротиння – ацетилцистеїн, амброксол, корінь алтея, бромгексин, калію йодид. 2) Стимулятори війчастого епітелію – термопсис, іпекакуана.

Емфізема легень (ЕЛ) – це збільшення повітряного простору легень, що знаходяться довкола кінцевих бронхіол, з деструкцією стінок альвеол без ознак фіброзу. На тлі запального процесу СО бронхів виникає порушення бронхіальної прохідності, причинами якого є спазм гладенької мускулатури бронхів, набряк слизової, застій слизу, рубцеве і зовнішнє стиснення емфіземою. ХОБ і/або ЕЛ з проявами обтурації дихальних шляхів формують хронічне обструктивне захворювання легень (ХОЗЛ).

Хронічні обструктивні захворювання легень (ХОЗЛ) – це хворобливий стан, що характеризується обмеженням повітряного потоку дихальних шляхів, яке не є повністю зворотним. Обмеження повітряного потоку зазвичай проґресує і зумовлене незвичайною запального характеру відповіддю легень на шкідливі частинки або ґази. Факторами, які сприяють виникненню ХОЗЛ: 1. Ґенетично зумовлений дефіцит -антипротеїнази. 2. Гіперреактивність бронхів. 3. Куріння. 4. Забруднення атмосферного повітря. 5. Часті інфекції дихальних шляхів. 6. Пасивне куріння у віці до 3 років.

Патоґенез ХОЗЛ 1. 2. 3. 4. 5. 6. Дисбаланс системи протеази/антипротеази в легенях. Хронічне запалення бронхів, паренхіми та судин легень. Оксидантний стрес (дисбаланс системи оксиданти/антиоксиданти, збільшення кількості оксидантів). Клітини запалення – нейтрофіли, макрофаґи, Т-лімфоцити, еозинофіли, епітеліальні клітини (збільшення їх кількості, виживання та активації). Медіатори запалення – лейкотрієн В 4 (LTB 4), інтерлейкін 8 (IL-8), фактор некрозу пухлин (TNF- ) тощо. Обмеження повітряного потоку дихальних шляхів у хворих з ХОЗЛ спричинене поєднанням ураження бронхів (ХОБ) і руйнування паренхіми легень (ЕЛ), співвідношення яких індивідуально змінюються. Ремоделювання та звуження бронхів, руйнування альвеолярних перетинок, зниження еластичності легень зменшує можливість утримувати дихальні шляхи відкритими під час видиху
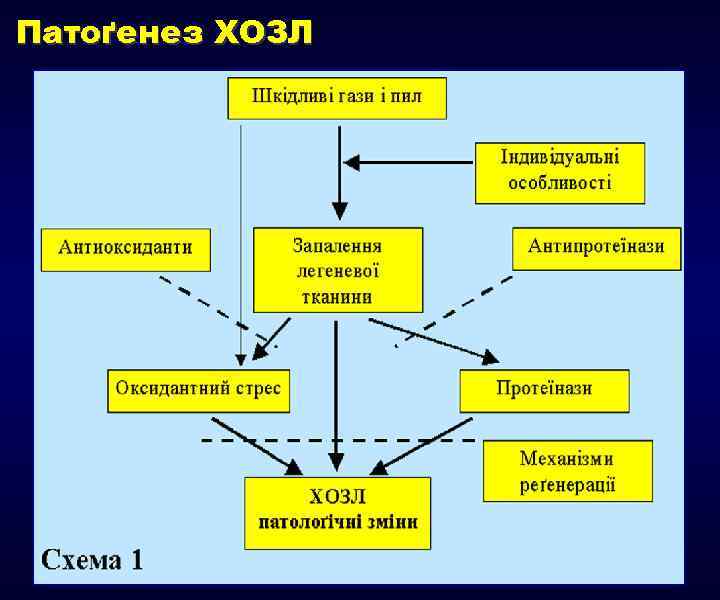
Патоґенез ХОЗЛ
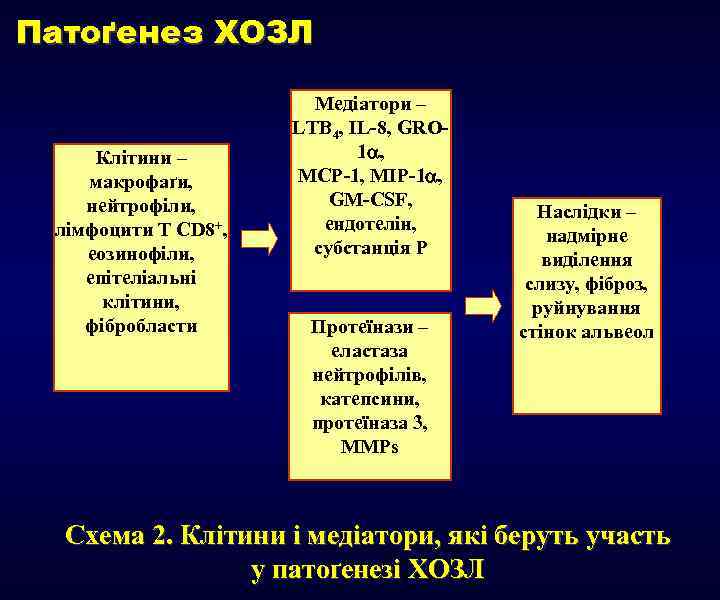
Патоґенез ХОЗЛ Клітини – макрофаґи, нейтрофіли, лімфоцити Т CD 8+, еозинофіли, епітеліальні клітини, фібробласти Медіатори – LTB 4, IL-8, GRO 1 , MCP-1, MIP-1 , GM-CSF, ендотелін, субстанція Р Протеїнази – еластаза нейтрофілів, катепсини, протеїназа 3, MMPs Наслідки – надмірне виділення слизу, фіброз, руйнування стінок альвеол Схема 2. Клітини і медіатори, які беруть участь у патоґенезі ХОЗЛ
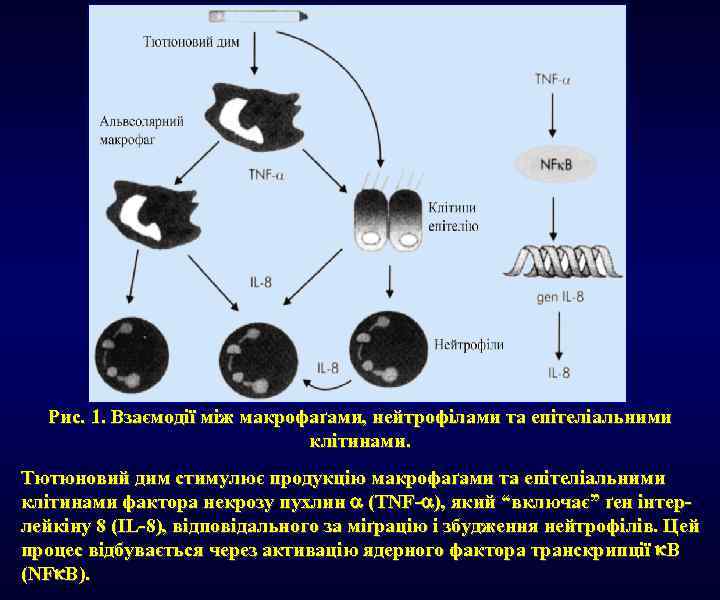
Рис. 1. Взаємодії між макрофаґами, нейтрофілами та епітеліальними клітинами. Тютюновий дим стимулює продукцію макрофаґами та епітеліальними клітинами фактора некрозу пухлин (TNF- ), який “включає” ґен інтерлейкіну 8 (IL-8), відповідального за міґрацію і збудження нейтрофілів. Цей процес відбувається через активацію ядерного фактора транскрипції B (NF B).

Патоґенез ХОЗЛ ВЕЛИКІ БРОНХИ: • Макрофаґи • Т-лімфоцити (особливо CD 8+) • Нейтрофіли (лише у тяжких випадках) • Еозинофіли (у деяких хворих) МАЛІ БРОНХИ: • Макрофаґи • Т-лімфоцити (особливо CD 8+) • Еозинофіли (у деяких хворих) ПАРЕНХІМА ЛЕГЕНЬ: • Макрофаґи • Т-лімфоцити (особливо CD 8+) • Нейтрофіли ЛЕГЕНЕВІ АРТЕРІЇ: • Т-лімфоцити (особливо CD 8+) • Нейтрофіли Схема 3. Розташування клітин запалення коли є ХОЗЛ
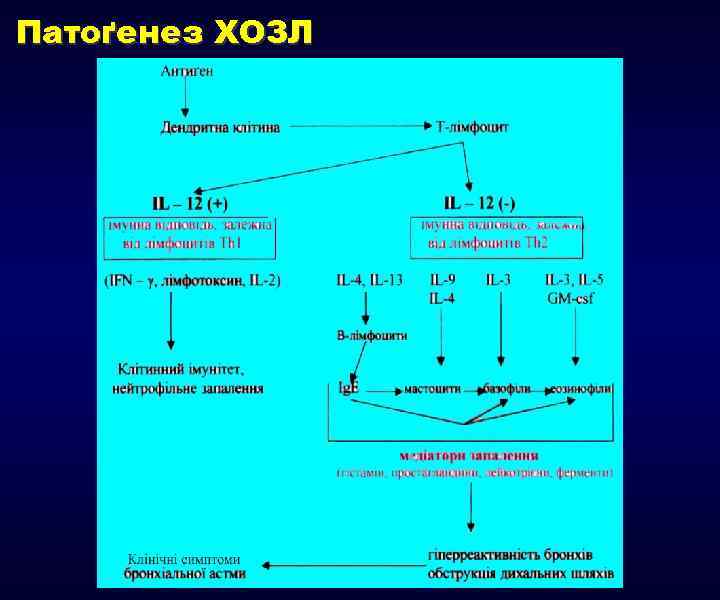
Патоґенез ХОЗЛ
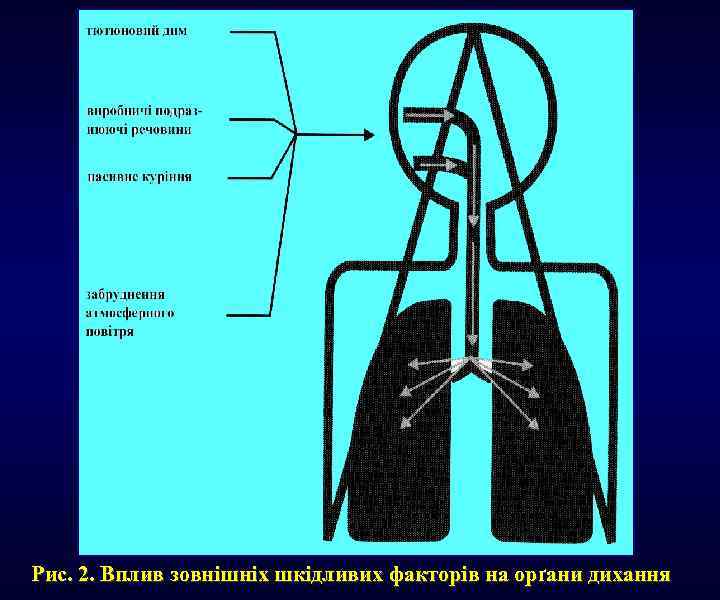
Рис. 2. Вплив зовнішніх шкідливих факторів на орґани дихання

Фактори виникнення ХОЗЛ 1. Зовнішні фактори ризику: 1. 1. Довготривале тютюнопаління (індекс паління – 1020 пачко-років). 1. 2. Промислові та побутові шкідливі викиди (повітряні полютанти, ґази та пари хімічних сполук, продукти згоряння біоорґанічного палива). 1. 3. Інфекції (дитячі інфекції з тяжким перебігом, респіраторні інфекції, ВІЛ). 1. 4. Низький соціо-економічний стан (недостатнє харчування, скупченість, переохолодження, шкідливі звички). 2. Внутрішні фактори ризику: 2. 1. Ґенетично зумовлені (спадковий дефіцит 1 -антитрипсину). 2. 2. Гіперреактивність бронхів (зумовлена довготривалим палінням, супутньою БА). 2. 3. Незавершений розвиток легень (ускладнення під час вагітності, обтяжливі обставини розвитку у дитячому віці).

Патофізіолоґія ХОЗЛ 1. Гіперсекреція слизу. 2. Дисфункція війчастого епітелію. 3. Обмеження повітряного потоку в бронхах. 4. Надмірне вздуття легень. 5. Порушення газообміну. 6. Легенева гіпертензія. 7. Легеневе серце.
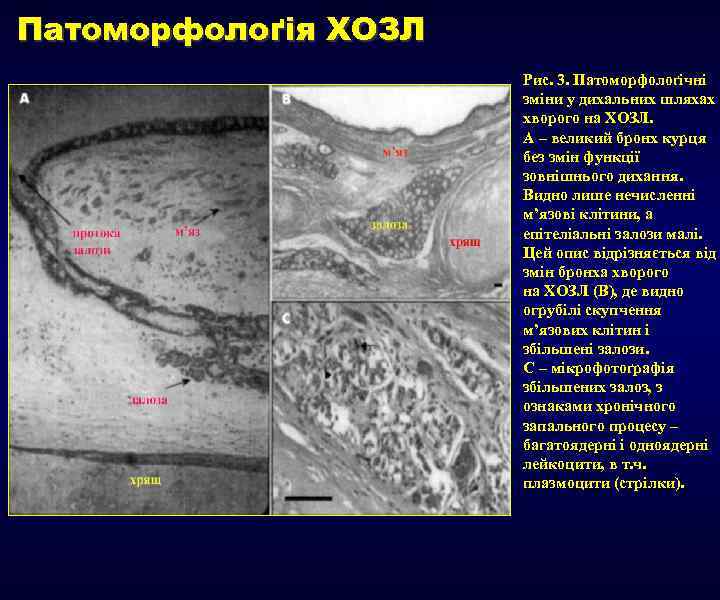
Патоморфолоґія ХОЗЛ Рис. 3. Патоморфолоґічні зміни у дихальних шляхах хворого на ХОЗЛ. А – великий бронх курця без змін функції зовнішнього дихання. Видно лише нечисленні м’язові клітини, а епітеліальні залози малі. Цей опис відрізняється від змін бронха хворого на ХОЗЛ (В), де видно огрубілі скупчення м’язових клітин і збільшені залози. С – мікрофотоґрафія збільшених залоз, з ознаками хронічного запального процесу – багатоядерні і одноядерні лейкоцити, в т. ч. плазмоцити (стрілки).
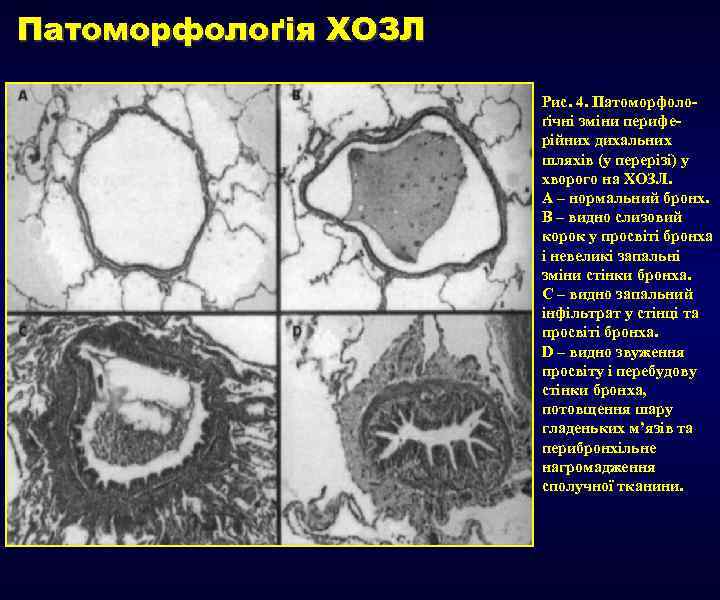
Патоморфолоґія ХОЗЛ Рис. 4. Патоморфолоґічні зміни периферійних дихальних шляхів (у перерізі) у хворого на ХОЗЛ. А – нормальний бронх. В – видно слизовий корок у просвіті бронха і невеликі запальні зміни стінки бронха. С – видно запальний інфільтрат у стінці та просвіті бронха. D – видно звуження просвіту і перебудову стінки бронха, потовщення шару гладеньких м’язів та перибронхільне нагромадження сполучної тканини.
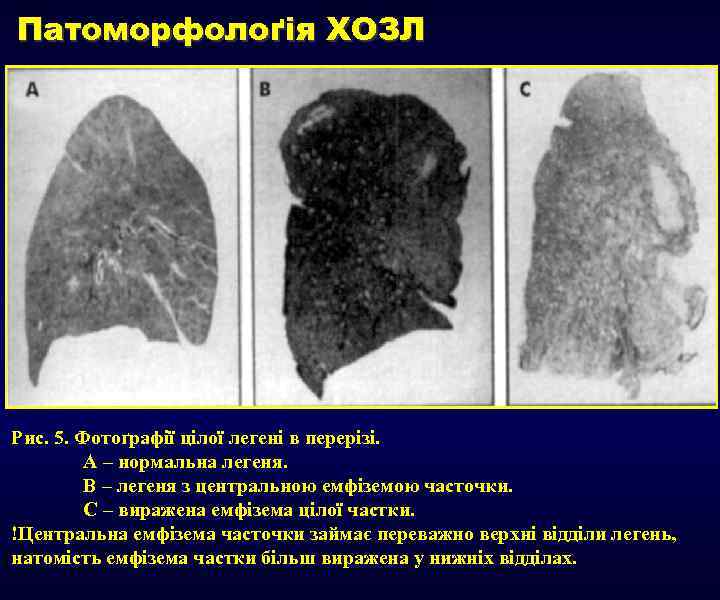
Патоморфолоґія ХОЗЛ Рис. 5. Фотоґрафії цілої легені в перерізі. А – нормальна легеня. В – легеня з центральною емфіземою часточки. С – виражена емфізема цілої частки. !Центральна емфізема часточки займає переважно верхні відділи легень, натомість емфізема частки більш виражена у нижніх відділах.
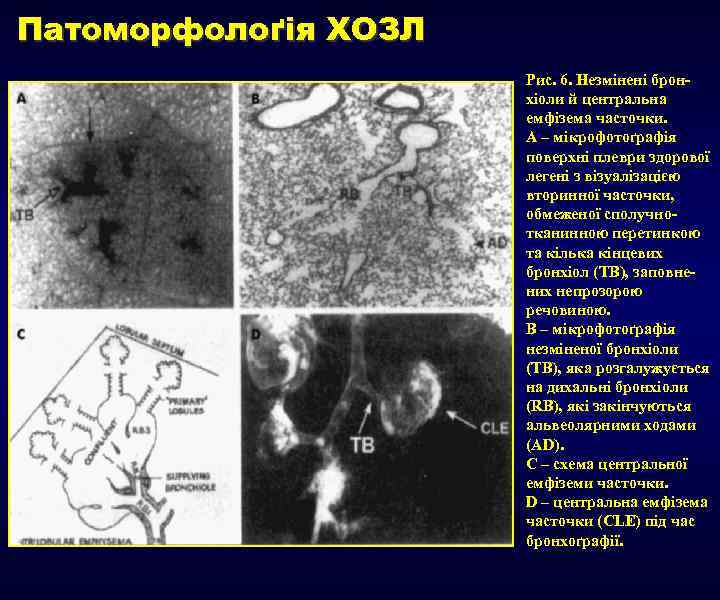
Патоморфолоґія ХОЗЛ Рис. 6. Незмінені бронхіоли й центральна емфізема часточки. А – мікрофотоґрафія поверхні плеври здорової легені з візуалізацією вторинної часточки, обмеженої сполучнотканинною перетинкою та кілька кінцевих бронхіол (ТВ), заповнених непрозорою речовиною. В – мікрофотоґрафія незміненої бронхіоли (ТВ), яка розгалужується на дихальні бронхіоли (RB), які закінчуються альвеолярними ходами (AD). С – схема центральної емфіземи часточки. D – центральна емфізема часточки (CLE) під час бронхоґрафії.
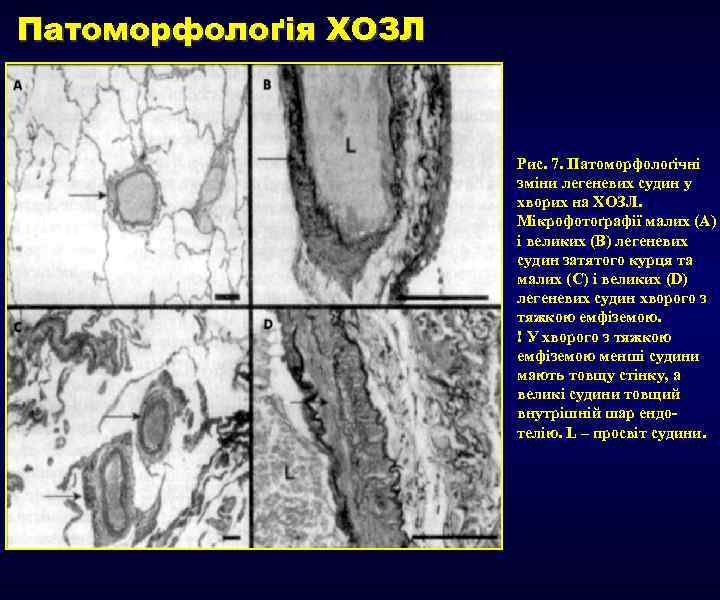
Патоморфолоґія ХОЗЛ Рис. 7. Патоморфолоґічні зміни легеневих судин у хворих на ХОЗЛ. Мікрофотоґрафії малих (А) і великих (В) легеневих судин затятого курця та малих (С) і великих (D) легеневих судин хворого з тяжкою емфіземою. ! У хворого з тяжкою емфіземою менші судини мають товщу стінку, а великі судини товщий внутрішній шар ендотелію. L – просвіт судини.

Клінічні ознаки ХОЗЛ 1. Основні скарги: 1. 1. Хронічний кашель: 1) зазвичай є першим симптомом у виникненні ХОЗЛ, що упереджує задишку; 2) спочатку може виникати інколи, з часом турбує щоденно; 3) частіше турбує вдень, рідше – вночі; може бути непродуктивним, без виділення мокротиння; в деяких випадках може бути відсутнім. 1. 2. Виділення мокротиння – зазвичай в невеликій кількості, слизове, після кашлю. 1. 3. Задишка – проґресивна (посилюється поступово упродовж років); персистивна (турбує хворого щоденно); виникає чи погіршується під час фізичного навантаження, тому хворий погано переносить навантаження; в подальшому виникає в спокої і значно обмежує життєдіяльність; посилюється під час респіраторних інфекцій; може визначатися хворим як необхідність додаткового зусилля під час дихання, як дихальний дискомфорт, стиснення в грудях, часте дихання. 2. Об’єктивно: найбільш характерне – велика діжкоподібна грудна клітка, участь у диханні допоміжної мускулатури, послаблення дихальних шумів, подовжений видих.
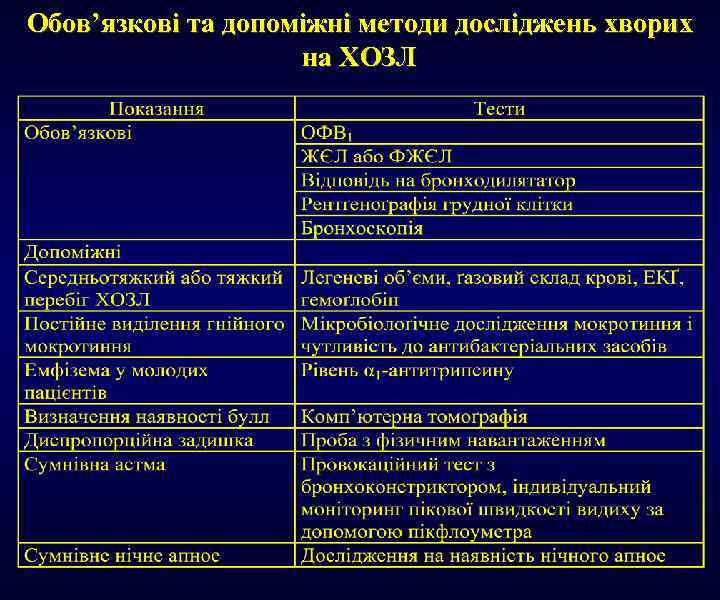
Обов’язкові та допоміжні методи досліджень хворих на ХОЗЛ

1. Дослідження функції зовнішнього дихання (ФЗД) ХОЗЛ !1. Під час дослідження ФЗД найбільш доступними, інформа-тивними показниками для оцінки вираженості обструкції дихаль-них шляхів, ступеня важкості і проґресування ХОЗЛ є об’єм форсованого видиху за першу секунду (ОФВ 1); 2. Форсована життєва ємкість легень (ФЖЄЛ); 3. Співвідношення ОФВ 1/ФЖЄЛ. У хворих з ХОЗЛ є зменшення ОФВ 1 < 80, 0% від належних у поєднанні з ОФВ 1/ФЖЄЛ < 70, )%, що вказує на неповністю зворотну бронхообструкцію. Прим. : Зміни показника ОФВ 1/ФЖЄЛ є більш інформативними для діаґностики ранньої стадії ХОЗЛ і значення ОФВ 1/ФЖЄЛ < 70, 0% навіть за нормального рівня показника ОФВ 1 > 80, 0% від належних вказує на початкові прояви бронхообструкції. Значне зниження ФЖЄЛ паралельно зі зниженням ОФВ 1 у випадку важкого перебігу ХОЗЛ дещо зменшує діаґностичну цінність співвідношення ОФВ 1/ФЖЄЛ. На пізніх стадіях захворювання зростає залишковий об’єм легень (ЗОЛ) в структурі загальної ємності легень (ЗЄЛ) і співвідношення ЗОЛ/ЗЄЛ стає більше 40, 0%. При цьому зростає непропорційність співвідношення вентиляція/перфузія (V/Q), що призводить до порушення газообміну. З метою моніторинґу проґресування ХОЗЛ, оцінки ефективності застосованих лікувальних заходів у конкретного хворого – щорічна спірометрія (у здорових щорічне зниження ОФВ 1 < 30 мл, у хворих ХОЗЛ – 30 -60 мл і більше). 2. Рентґенолоґічні ознаки: легені великого об’єму, низьке стояння діафраґми, вузька тінь серця, збільшений ретростернальний повітряний простір, іноді визначаються емфізе-матозні були.
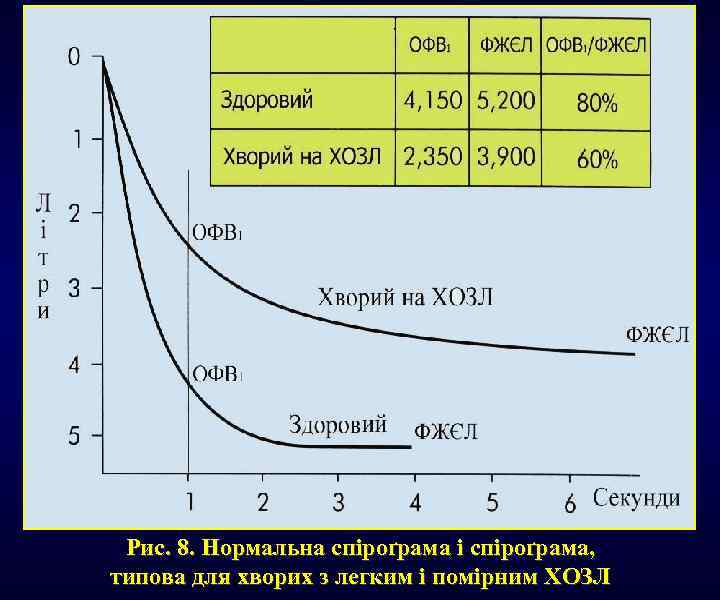
Рис. 8. Нормальна спіроґрама і спіроґрама, типова для хворих з легким і помірним ХОЗЛ
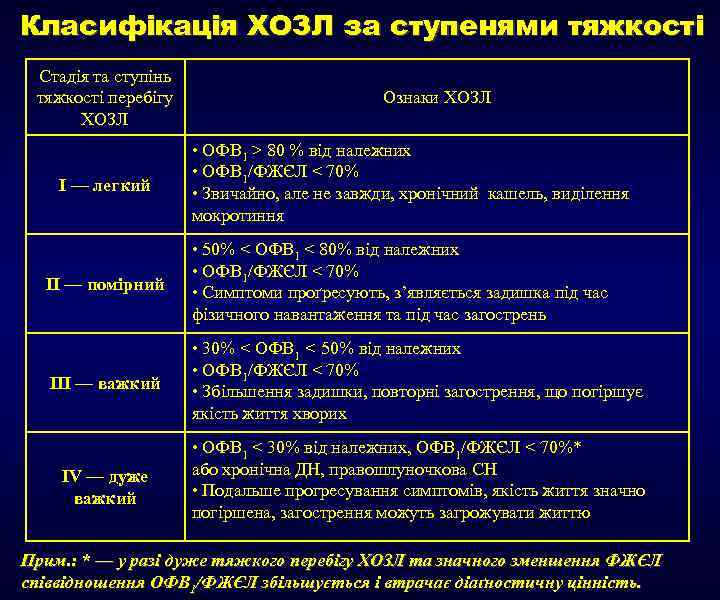
Класифікація ХОЗЛ за ступенями тяжкості Стадія та ступінь тяжкості перебігу ХОЗЛ I — легкий Ознаки ХОЗЛ • ОФВ 1 > 80 % від належних • ОФВ 1/ФЖЄЛ < 70% • Звичайно, але не завжди, хронічний кашель, виділення мокротиння II — помірний • 50% < ОФВ 1 < 80% від належних • ОФВ 1/ФЖЄЛ < 70% • Симптоми проґресують, з’являється задишка під час фізичного навантаження та під час загострень III — важкий • 30% < ОФВ 1 < 50% від належних • ОФВ 1/ФЖЄЛ < 70% • Збільшення задишки, повторні загострення, що погіршує якість життя хворих IV — дуже важкий • ОФВ 1 < 30% від належних, ОФВ 1/ФЖЄЛ < 70%* або хронічна ДН, правошлуночкова СН • Подальше прогресування симптомів, якість життя значно погіршена, загострення можуть загрожувати життю Прим. : * — у разі дуже тяжкого перебігу ХОЗЛ та значного зменшення ФЖЄЛ співвідношення ОФВ 1/ФЖЄЛ збільшується і втрачає діаґностичну цінність.
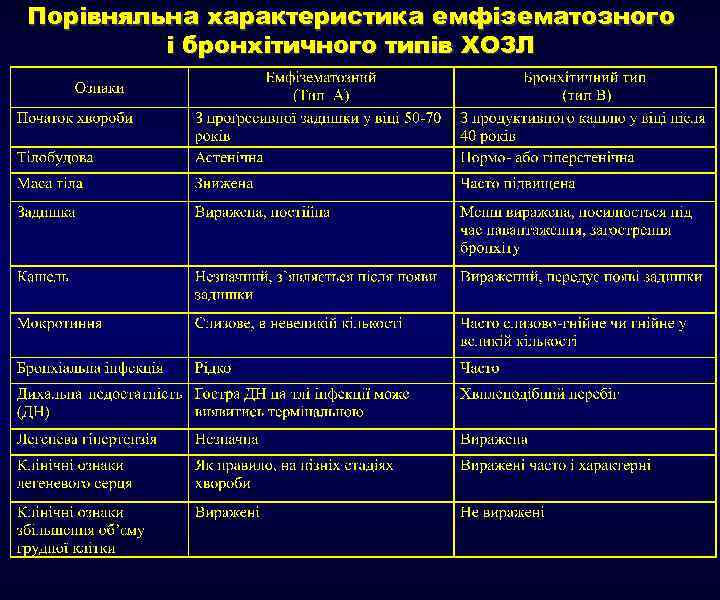
Порівняльна характеристика емфізематозного і бронхітичного типів ХОЗЛ
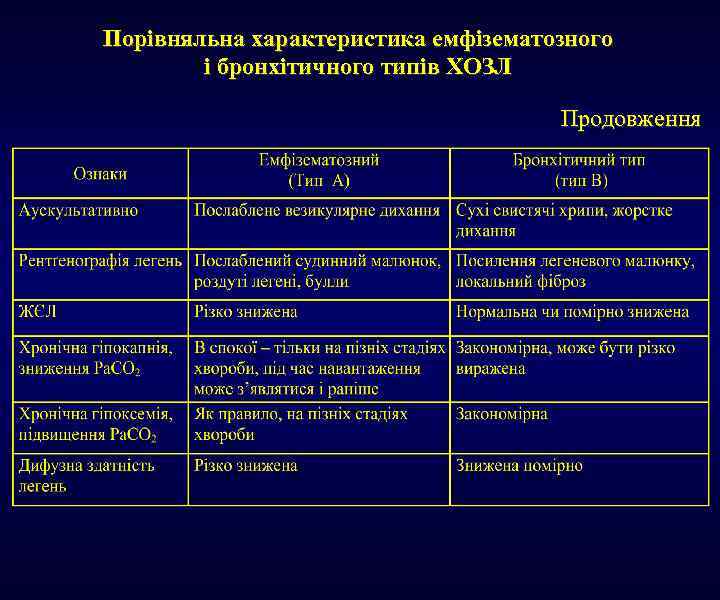
Порівняльна характеристика емфізематозного і бронхітичного типів ХОЗЛ Продовження

Лікування ХОЗЛ 1. Після встановлення діаґнозу ХОЗЛ будь-якої стадії необхідно припинити паління і спрямувати усі зусилля на лікування обструктивного синдрому. 2. Фармакотерапія хворих на ХОЗЛ. Фармакотерапія призначається з метою профілактики та контролю симптомів, зменшення частоти і тяжкості загострень, виникненню ускладнень захворювання та їх важкості, покращання фізичної толерантності та якості життя хворого. 2. 1. Основні принципи лікування хворих на ХОЗЛ: • поступове нарощування інтенсивності лікування залежно від ступеня тяжкості перебігу захворювання; • реґулярність, постійність базисного лікування відповідно до ступеня важкості перебігу захворювання; • варіабельність індивідуальної відповіді на лікування визначає необхідність проведення уважного і реґулярного моніторинґу клініко-функціональних ознак захворювання. 2. 2. Лікувальні режими індивідуальні для окремого хворого на ХОЗЛ, що зумовлено: • тяжкість проявів симптомів; • ступенем порушень ФЗД; • частотою і тяжкістю загострень; • наявністю ускладнень ХОЗЛ; • наявністю і тяжкістю перебігу супутніх захворювань; • загальним станом здоров’я.

2. 3. Бронхолітики: • займають головне місце в симптоматичному лікуванні хворих на ХОЗЛ; • призначаються як реґулярно в якості базисного лікування для упередження або зменшення персистивних симптомів, а також “у разі необхідності” для зняття окремих гострих симптомів; • перевагу мають інгаляційні форми бронхолітиків, у разі призначення їх у високих дозах рекомендується використовувати спейсер великого об'єму або небулайзер для кращої доставки препарату у бронхи та зменшення вираженості побічних ефектів внаслідок системної дії; • вибір між 2 -аґоністами (сальбутамол, фенотерол – менш селективний), холінолітиками (іпраторопіума бромід), теофіліном або їх комбінацією залежить від їх ефективності щодо індивідуального зменшення вираженості симптомів та виникнення побічних ефектів. Теофіліни короткої та пролонґованої дії мають менш виражену бронхолітичну дію, більш токсичні в лікувальних дозах, потребують моніторингу їх концентрації в сироватці крові; • комбінація бронхолітиків (сальбутамол + іпраторопіума бромід або фенотерол + іпраторопіума бромід) може мати більшу ефективність і менший ризик виникнення побічних ефектів у порівнянні зі збільшенням дози одного з бронхолітиків; • інгаляційний бронхолітик 2 -аґоніст пролонґованої дії салметерол більш ефективний у хворих з ХОЗЛ та зручний для використання в порівнянні з бронхолітиками короткої дії. Довготривале планове використання салметеролу покращує ФЗД, зменшує симптоми та частоту загострень ХОЗЛ, покращує якість життя хворих, що дозволяє використовувати його вже у хворих з початковими стадіями захворювання і висунути на першу лінію лікування.

2. 4. Ґлюкокортикостероїди: • застосовуються в плановому базисному лікуванні хворих на ХОЗЛ III-IV ступеня; • перевагу мають інгаляційні форми ґлюкокортикостероїдів; • системні ґлюкокортикостероїди (преднізолон, метилпреднізолон) призначаються у разі загострення, не рекомендуються для базисного лікування. • інгаляційні ґлюкокортикостероїди (беклометазон, будесонід, флутіказон) призначаються як базисні препарати та у випадку загострення – у високих дозах. • інгаляційні ґлюкокортикостероїди в поєднанні з ß 2 -аґоністом пролонґованої дії салметеролом (Серетид) призначаються в якості базисного лікування хворим на ХОЗЛ III-IV стадії (ОФВ 1 < 50, 0% від належних) і повторних загостреннях в анамнезі. • у випадку тяжкого загострення ХОЗЛ призначаються системні або інгаляційні ґлюкокортикостероїди, або Серетид. 2. 5. Інше фармаколоґічне лікування: • протизапальні засоби нестероїдної дії (фенспірид) призначаються у випадках неважких загострень та складі базисного комплексу впродовж 2 -5 місяців після загострення ХОЗЛ І-ІІ ступеня. • протигрипозна вакцинація може зменшити тяжкість загострення та смертність хворих на ХОЗЛ. Вакцинація проводиться щорічно 1/2 рази на рік. • 1 -антитрипсин замінне лікування може застосовуватися пацієнтам молодого віку у разі тяжкої спадкової недостатності 1 -антитрипсину та верифікованій ЕЛ. Не рекомендується для лікування хворих на ХОЗЛ, не асоційованих з дефіцитом 1 антитрипсину. • антиоксиданти: N-ацетилцистеїн зменшує частоту загострень. Рекомендується призначати пацієнтам із частими загостреннями. • антибіотики рекомендовані у випадку доведеного інфекційного загострення ХОЗЛ.

Реабілітація хворих на ХОЗЛ 1. Реабілітаційні проґрами при ХОЗЛ скеровані на зменшення симптомів, зменшення ваги тіла, м’язової слабкості, депресії та соціальної ізоляції важких хворих, покращення фізичних та емоційних можливостей в щоденному житті і, як наслідок, покращення якості життя хворих. Важливе місце відводиться індивідуально підібраній дихальній гімнастиці, підтриманню нормальної маси тіла, дієті з достатньою кількістю вітамінів та мікроелементів, що є важливим для скорочувальної здатності і зменшення втомлюваності дихальної та скелетної мускулатури.

Бронхіальна астма (БА) — хронічне запальне захворювання дихальних шляхів, яке спричинене значною кількістю клітин та медіаторів запалення. Хронічне запалення призводить до гіперреактивності бронхів, що проявляється: рецидивами свистячого дихання; ядухи; скованості у грудях; кашлю, особливо вночі та рано вранці. Ці епізоди звичайно зумовлені розповсюдженою бронхообструкцією, яка може зникнути спонтанно або під впливом лікування.

РЕТРО Основними клітинними елементами запалення є еозинофіли, опасисті клітини, Т-лімфоцити, макрофаґи. БОС у хворих з БА зумовлений спазмом гладенької мускулатури бронхів, набряком СО бронхів, дискринією. Гіперреактивність, як специфічна, так і неспецифічна — основна універсальна патофізіолоґічна ознака БА, яка лежить в основі нестабільності дихальних шляхів. Прим. : БА – хронічний запальний процес, який потрібно лікувати протизапальними препаратами постійно, а не тільки симптоматично за допомогою бронхолітиків.

Фактори виникнення БА 1. Провідні: Ø ґенетична схильність; Ø атопія; Ø гіперреактивність бронхів. 2. Фактори оточуючого середовища, що сприяють виникненню БА у схильних до цього захворювання осіб: 2. 1. Домашні алерґени: • алерґени домашнього пилу; • алерґени свійських тварин; • алерґени тарґанів; • алерґени грибів, плісняви, дріжджів. 2. 2. Зовнішні алерґени: • пилок рослин; • гриби, пліснява, дріжджі. 2. 3. Професійна сенсибілізація. 2. 4. Паління тютюну (активне, пасивне). 2. 5. Повітряні полютанти (зовнішні, домашні). 2. 6. Респіраторні інфекції.

Фактори виникнення БА 2. 7. Вади в дієті. 2. 8. Споживання деяких ліків (нестероїдних протизапальних, -блокаторів). 2. 9. Ожиріння. 3. Фактори, що сприяють виникненню загострень та/або хронізації симптомів БА 3. 1. Домашні та зовнішні алерґени. 3. 2. Домашні та зовнішні повітряні полютанти. 3. 3. Респіраторні інфекції. 3. 4. Фізичні вправи та гіпервентиляція. 3. 5. Зміни погоди. 3. 6. Двоокис сірки. 3. 7. Окремі види їжі, харчові саплєменти, медикаментів. 3. 8. Надмірні емоції. 3. 9. Паління тютюну (активне та пасивне). 3. 10. Іританти в домашньому побуті.

Клінічні симптоми БА § епізодичне свистяче дихання з затрудненим видихом; § кашель, більше вночі та під час фізичного навантаження; § епізодичні свистячі хрипи в легенях; § повторна скованість грудної клітки. Прояви симптомів здебільшого посилюються вночі та в ранній ранковий час і пробуджують хворого. Прояви симптомів БА також виникають або погіршуються внаслідок: § фізичного навантаження; § вірусної інфекції; § впливу алерґенів (харчових, свійських тварин, домашнього пилу, пилку рослин); § паління; § перепаду зовнішньої температури; § сильних емоцій (плачу, сміху); § дії хімічних аерозолів; § приймання деяких ліків (нестероїдні протизапальні препарати, -блокатори).
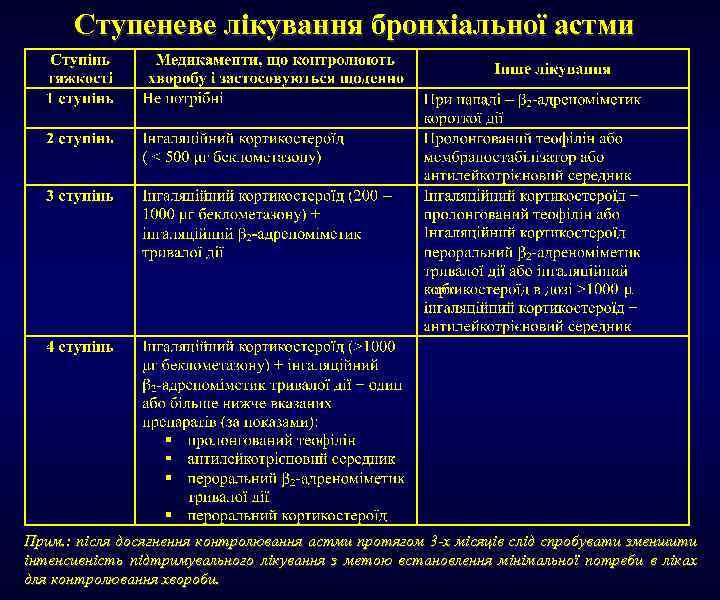
Ступеневе лікування бронхіальної астми Прим. : після досягнення контролювання астми протягом 3 -х місяців слід спробувати зменшити інтенсивність підтримувального лікування з метою встановлення мінімальної потреби в ліках для контролювання хвороби.

Дослідження хворих на БА 1. Критерії порушення ФЗД: § наявність ознак бронхіальної обструкції – значення пікової об’ємної швидкості видиху (ПОШвид) та ОФВ 1 < 80% від належних; § добова варіабельність ПОШвид та ОФВ 1 > 20%; § виражена зворотність бронхіальної обструкції – підвищення рівня ПОШвид та ОФВ 1 > 15% або 200 мл за результатами фармаколоґічної проби з 2 -aгоністом короткої дії. 2. Алерґолоґічне дослідження: § алерґолоґічний анамнез – наявність у хворого екземи, сінної лихоманки або БА чи атопічних захворювань у членів його родини; § позитивні шкірні проби з алерґенами; § підвищений рівень загального та специфічного lg E. 3. Гіперреактивність бронхів: Позитивний результат провокаційного тесту з: § гістаміном, алерґенами та інгаляційними хімічними сполуками; § фізичним навантаженням.

Класифікація БА за ступенями тяжкості 1 ступінь – інтермітивна (спорадична) бронхіальна астма: • напади рідше, ніж 1 раз у тиждень; • загострення короткочасні; • нічні напади не частіше, ніж 2 рази на місяць; • ОФВ 1 ≥ 80%, ПЕП ≥ 80% максимального для конкретного хворого, мінливість ПЕП або ОФВ 1 < 20%. 2 ступінь – персистивна (хронічна) легка астма: • напади рідше, ніж 1 раз у день, частіше, ніж 1 раз у тиждень; • загострення можуть порушувати сон і затруднювати денну активність; • нічні напади частіше, ніж 2 рази на місяць; • ОФВ 1 ≥ 80%, ПЕП ≥ 80%, мінливість ПЕП або ОФВ 1 20 -30%. 3 ступінь – персистивна (хронічна) помірна астма: • щоденні напади ядухи; • загострення можуть порушувати сон і затруднювати активність вдень; • нічні напади, частіше ніж 1 раз у тиждень; • щоденна потреба інгаляції 2 -адреноміметика короткої дії; • ОФВ 1 60 -80%, ПЕП 60 -80%, мінливість ПЕП або ОФВ 1 > 30%. 4 ступінь – персистивна (хронічна) тяжка астма: • щоденні напади; • часті загострення; • часті нічні напади; • обмеження фізичної активності; • ОФВ 1 ≤ 60%, ПЕП ≤ 60%, мінливість ПЕП або ОФВ 1 > 30%.
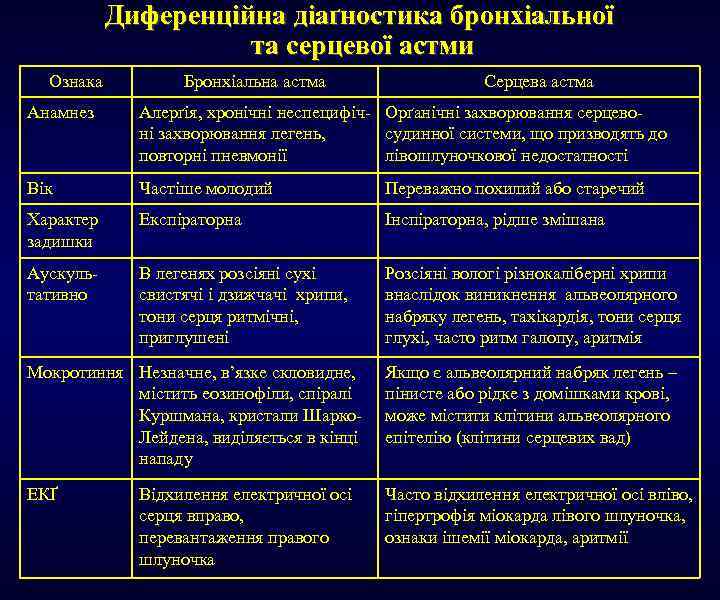
Диференційна діаґностика бронхіальної та серцевої астми Ознака Бронхіальна астма Серцева астма Анамнез Алерґія, хронічні неспецифіч- Орґанічні захворювання серцевоні захворювання легень, судинної системи, що призводять до повторні пневмонії лівошлуночкової недостатності Вік Частіше молодий Переважно похилий або старечий Характер задишки Експіраторна Інспіраторна, рідше змішана Аускультативно В легенях розсіяні сухі свистячі і дзижчачі хрипи, тони серця ритмічні, приглушені Розсіяні вологі різнокаліберні хрипи внаслідок виникнення альвеолярного набряку легень, тахікардія, тони серця глухі, часто ритм галопу, аритмія Мокротиння Незначне, в’язке скловидне, містить еозинофіли, спіралі Куршмана, кристали Шарко. Лейдена, виділяється в кінці нападу Якщо є альвеолярний набряк легень – пінисте або рідке з домішками крові, може містити клітини альвеолярного епітелію (клітини серцевих вад) ЕКҐ Часто відхилення електричної осі вліво, гіпертрофія міокарда лівого шлуночка, ознаки ішемії міокарда, аритмії Відхилення електричної осі серця вправо, перевантаження правого шлуночка

Диференційна діаґностика бронхіальної астми та хронічного обструктивного бронхіту Ознаки БА ХОБ Вік Молодий > 40 років Атопія + + Початок Раптовий Повільний Задишка Напади, сильна Поступове наростання, помірна Свистячі хрипи Під час нападу, багато Постійно, розсіяні, мало Кашель Рідко Основний симптом Гнійне мокротиння Рідко Дуже часто Еозинофіли в мокротинні Завжди Можуть бути Зворотність обтурації Велика Мала Добові коливання ПЕП Великі Невеликі Порогова інгаляційна доза гістаміну для спричинення спазму бронхів 0, 05 -5 ммоль 0, 33 -32 ммоль Прим. : ПЕП – пік експіраторного потоку під час пікфлоуметрії

Медикаменти, які контролюють бронхіальну астму: 1. 2. 3. 4. 5. 6. 7. 8. Інгаляційні кортикостероїди – беклометазон, будезонід, флунізолід, флутіказон, тріамцинолон. Кортикостероїди перорально чи парентерально – преднізолон, метил-преднізолон. Інгаляційні мембраностабілізатори – кромоглікат натрію, недокроміл натрію Метилксантини перорально – пролонговані теофіліни (теопек, теодур, теолонг, ретафіл, уніфілін та ін. ) Інгаляційні 2 -адреноміметики тривалої дії – формотерол, сальметерол. 2 -адреноміметики тривалої дії перорально – препарати тербуталіну, сальбутамолу, бамбутерол. Антилейкотрієнові середники перорально – монтелукаст, пранлукаст, зафірлукаст (антагоністи рецептора цистеїнилових лейкотрієнів І типу), зілейтон (інгібітор 5 -ліпооксигенази) Антигістамінові середники перорально – акривастин, астемізол, азеластин, цетиризин, ебастин, кетотіфен, лоратадин, терфенадин тощо. Медикаменти, які застосовують спорадично: 1. Інгаляційні 2 -адреноміметики короткої дії – сальбутамол, тербуталін, фенотерол, репротерол, пірбутерол. 2. Кортикостероїди перорально чи парентерально – преднізон, преднізолон, метилпреднізолон, гідрокортизон. 3. Інгаляційні холіколітики – іпратропіум бромід, окситропіум бромід. 4. Метилксантики перорально чи парентерально – еуфілін, амінофілін, теофілін. Нетрадиційне лікування бронхіальної астми: Акупунктура, гомеопатія, лікарські рослини, спелеотерапія (Солотвино), дихання за Бутейком.

Список рекомендованої літератури 1. Окороков А. Н. Диагностика болезней внутренних органов. – М. : Мед. лит. , 2002. 2. Посібник з внутрішніх хвороб (в 10 -ти частинах) (третє видання) / За ред. О. О. Абрагамовича, Л. В. Глушка, А. С. Свінціцького. – Львів: Атлас, 2004. – Т. 1 – 561 с. ; Т. 2 – 725 с. 3. Середюк Н. М. Госпітальна терапія / Ред. акад. Нейко Є. М. - К. : Здоров ׳ я, 2003. – 1176 с. 4. Фещенко Ю. И. Проблемы хронических обструктивных заболеваний легких // Укр. пульмонол. журн. – 2002. – № 1. – С. 5 -11. 5. Хеглин Р. Дифференциальная диагностика внутренних болезней / Пер. с. нем. - Из–во “Триада – Х”, 2001. – 800 с. 6. Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease NHLB/WHO workshop report. Executive Summary. // ATS. – Toronto, 2000. 7. American Thoracic Society. Standards for the diagnostis and care of patients with chronic obstructive pulmonary disease // Am. J. Respir. Crit. Care Med. – 1995. – Vol. 152. – P. 77 -120. 8. Postma DS, Siafakas NM. Management of obstructive pulmonary disease. // Europ. Respir. Monograph. – 1998. Vol. 7 (3).
ХОЗЛ.ppt