
Бронхит (лат. bronchitis, от бронх + -itis — воспаление) — заболевание дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи.

Классификация: Острый бронхит — острое диффузное воспаление слизистой оболочки трахеобронхиального дерева, характеризующееся увеличением объёма бронхиальной секреции с кашлем и отделением мокроты. Хронический бронхит — диффузное прогрессирующее поражение бронхиального дерева с перестройкой секреторного аппарата слизистой оболочки с развитием воспалительного процесса, сопровождающегося гиперсекрецией мокроты, нарушением очистительной и защитной функции бронхов. Острый и хронический бронхит значительно отличаются друг от друга по этиологии, патогенезу и терапии.

Этиология острого бронхита В большинстве случаев причиной острого бронхита являются вирусы (гриппа, парагриппа, адено-, риновирусы и др. ) и бактерии (пневмококки, гемофильная палочка, стрептококки, и др. ). Реже в качестве причины бронхитов выступают грибы, контакт с аллергенами или вдыхание токсических веществ. Наиболее распространённый путь заражения — воздушно-капельный, то есть вдыхание инфицированных капелек слюны при контакте с болеющим человеком (во время разговора, кашля, чихания, поцелуев). Этиология хронического бронхита -длительное раздражение бронхов вредными факторами (пыль, окись углерода, различные химические вещества), курение табака -рецидивирующая респираторная инфекция (вирусы, палочка инфлюэнцы, пневмококки) -длительное воздействие сухого и холодного воздуха Реже вызывается некоторыми генетическими отклонениями.

Патогенез острого бронхита Вирусы повреждают эпителиальные клетки слизистой оболочки бронхов и вызывают их гибель, что создает благоприятные условия для проникновения в ткани бронхов бактериальной флоры. Бактериальная флора обычно присоединяется к вирусному поражению дыхательных путей со 2 -3 дня болезни. Обычно воспаление исчезает, и поврежденная слизистая оболочка респираторного тракта восстанавливается в течении нескольких недель. У части больных патологический процесс не подвергается обратному развитию и заболевание приобретает хронический характер. В легких случаях морфологические изменения ограничиваются слизистой оболочкой, в тяжелых – захватываются все слои бронхиальной стенки. Слизистая оболочка представляется отечной, гиперемированной, с наличием слизистого, слизисто-гнойного экссудата на поверхности. При тяжелых формах заболевания нередко наблюдаются кровоизлияния в слизистую оболочку, экссудат может приобретать геморрогический характер. В ряде случаев отмечается полная обтурация секретом просвета мелких бронхов и бронхиол. Патогенез хронического бронхита В основе патогенеза хронического бронхита лежат гипертрофия и гиперфункция желез слизистой оболочки бронхов. При этом усиливается секреция слизи, изменяется состав секрета , повышается его вязкость. В условиях гиперпродукции секрета, повышения его вязкости и структурной перестройки слизистой оболочки бронхов реснитчатый эпителий не обеспечивает очищения бронхиального дерева и нормального обновления секрета. Опорожнение бронхов происходит лишь при кашле. Длительная гиперфункция приводит к истощению мукоцилиарного аппарата бронхов, дистрофии и атрофии эпителия.

Клиника Острый бронхит обычно длится около 10 дней. Как и другие респираторные заболевания, бронхит может сопутствовать простуде или гриппу, или возникнуть как следствие, но может начаться и сам по себе, без видимого предварительного повода. Заболевание обычно начинается с сухого кашля, который может быть сильным, особенно ночью, и может тем самым лишать страдающего этой болезнью нормального сна и отдыха. Через несколько дней сухой кашель переходит во влажный кашель, который может сопровождаться небольшим повышением температуры, усталостью, головными болями. Жар, недомогание, состояние усталости и апатии могут пройти всего через несколько дней, но кашель может длиться и несколько недель. У некоторых людей кашель может тянуться до нескольких месяцев, так как заживление воспаления бронхиальных путей — медленный процесс.
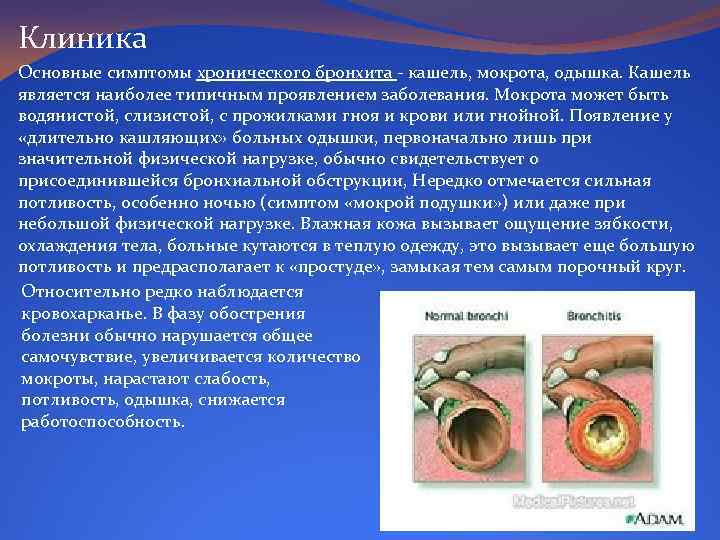
Клиника Основные симптомы хронического бронхита - кашель, мокрота, одышка. Кашель является наиболее типичным проявлением заболевания. Мокрота может быть водянистой, слизистой, с прожилками гноя и крови или гнойной. Появление у «длительно кашляющих» больных одышки, первоначально лишь при значительной физической нагрузке, обычно свидетельствует о присоединившейся бронхиальной обструкции, Нередко отмечается сильная потливость, особенно ночью (симптом «мокрой подушки» ) или даже при небольшой физической нагрузке. Влажная кожа вызывает ощущение зябкости, охлаждения тела, больные кутаются в теплую одежду, это вызывает еще большую потливость и предрасполагает к «простуде» , замыкая тем самым порочный круг. Относительно редко наблюдается кровохарканье. В фазу обострения болезни обычно нарушается общее самочувствие, увеличивается количество мокроты, нарастают слабость, потливость, одышка, снижается работоспособность.

Лечение чаще всего проводится амбулаторно. Исключение составляют пациенты с бронхиолитом, а также с тяжелой интоксикацией и серьезной сопутствующей (легочной, сердечно-сосудистой) патологией. Лечение в основном симптоматическое: - режим постельный до нормализации температуры; - обильное, теплое питье; - питание сбалансированное с достаточным содержанием белков: нежирные мясные и рыбные бульоны, вареная рыба и мясо, паровые омлеты и суфле, нежирный творог, кисло – молочные продукты; - жаропонижающие, болеутоляющие при температуре - витамины (особенно витамин А и С) (анальгин, ацетилсалициловая кислота, парацетомол); - с целью облегчения мучительного сухого кашля назначают либексин, кадтерпин; Отхаркивающие препараты: бромгексин, мукалтин, бисольвон, амброксол; - при бронхообструктивном синдроме назначают бронхолитики: антровент, сальбутамол; - при вирусной инфекции – ремантадин или интерферон; При одновременном поражении носоглотке применяют аэрозольные препараты: каметон, ингалипт; - состояние пациента облегчают горчичники или перцовый пластырь на область грудины; - при отсутствии эффекта от симптоматической терапии, появлении гнойной мокроты назначают анти бактериальные препараты.

Диагностика При диагностике заболевания для определения максимально эффективного лечения острого бронхита у детей исследуются следующие факторы: • данные рентгенологического исследования лёгочных отделов, • наличие воспалительных процессов по анализу крови, • определение показателей внешнего дыхания при пневмотахометрии. Диагностика для выявления эффективных методов лечения обструктивного бронхита у детей заключается в исследовании таких факторов как: • наличие дистанционно слышимого свистящего дыхания с удлинённым выдохом, • визуальный осмотр с выявлением вздутия грудной клетки, • визуализация втягивания участков грудной клетки вследствие участия вспомогательной мускулатуры в процессе дыхания, • наличие длительного сухого кашля проявляющегося в виде приступов, • рентгенологические исследования, • обследования на выявление во время дыхания хрипов или свистящих, сухих звуков. Диагностические мероприятия для определения возможного типа лечения бронхиолита у детей до 1 года: • исследования отделяемой мокроты на наличие инфекции риносинцитиальной этиологии, • выявление отдышки и цианоза кожных покровов ребёнка, • аускультивное обследование на наличие рассеянных хрипов, • выявление возможной тахикардии и ослабления тонов сердца, • визуальное наблюдение втяжения межрёберных тканей, • исследования лёгочных рисунков на наличие повышения прозрачности.
Лабораторные и инструментальные методы обследования - общий анализ крови - биохимический анализ крови - общий анализ мочи -общий анализ мокроты -рентгенография грудной клетки.

Особенности ЛФК при бронхите При остром бронхите лечебную гимнастику назначают после стихания острого процесса, когда спадет температура и общее состояние ребенка несколько улучшится. Начинают со статических дыхательных упражнений, позже переходят к динамическим. На первых порах основное внимание уделяется выдоху и отхождению мокроты, позже переходят к общеукрепляющим упражнениям. При хроническом процессе ребенку необходимо укрепить дыхательную мускулатуру, также нужны дренажные упражнения для лучшего откашливания мокроты. Обычно гимнастику при бронхите у детей назначает лечащий врач, который даст основные рекомендации, определит типы упражнений. Если есть возможность заниматься в специальной группе лечебной физкультуры для детей, это будет лучшим вариантом. Домашнее самостоятельное выполнение упражнений тоже будет эффективным. Главное заинтересовать ребенка в занятиях, убедить его в их необходимости. Маленькие детишки могут отказываться от гимнастики, тогда нужно выполнять упражнения вместе с ними и делать это в форме игры.

Примеры упражнений лечебной гимнастики при бронхите Лежа на спине руки опустить вдоль туловища. Медленно на вдохе поднимать руки, опустить их за головой, потянуться. Вернуться на выдохе в исходное положение. Выполнить 4 -5 повторений. 2. Также лежа на спине, только руки «вразброс» : одна вдоль туловища, другая лежит за головой. В быстром темпе менять положение рук. Во время выполнения этого упражнения дыхание может быть произвольным. Продолжительность — 10 -15 секунд, можно с передышками сделать 3 -4 подхода. 3. Исходное положение такое же, руки вдоль туловища. Поднять ноги и выполнять ими движения «велосипед» в течение 1 минуты. 4. Лежа на животе руки упереть перед собой. На вдохе поднять корпус на руках, прогнуться в пояснице, на выдохе вернуться в исходное положение. Выполняется 4 -6 раз. В зарядку при бронхите для детей хорошо 1. включить упражнение «тачка» . Кто-то держит ребенка за ноги, а он ходит на руках. Дети любого возраста делают это упражнение с удовольствием. Оно способствует дренажу бронхов и улучшает отхождение мокроты.

Улучшаем дыхание при бронхите С ребенком можно выполнять специальные дыхательные упражнения, но обычно детям это делать скучно. Поэтому лучше предложить ему поиграть. Это может быть просто надувание шариков разного цвета, пускание мыльных пузырей. Несложно организовать соревнования парусников в большом тазу, где «ветром» будет ребенок. Однако долго дети с бронхитом не смогут заниматься даже такими интересными делами, 5 -10 минут вполне достаточно. За это время в легкие поступит дополнительное количество кислорода, укрепится мускулатура бронхов. Можно предложить ребенку такое простое упражнение, как ритмичная ходьба по комнате или на месте, сопровождающаяся хлопками в ладоши поочередно перед собой, за спиной, над головой. Дышать нужно носом. Чтобы было веселее, взрослые при этом могут петь песенки или читать бодрые стихи. Лечебную гимнастику и дыхательные упражнения следует заканчивать дренажным массажем

Массаж при бронхите у детей Если у вашего малыша бронхит, то кроме медикаментозного лечения, назначенного врачом, существует еще один способ облегчить состояние болезни ребенка и ускорить его выздоровление. Массаж при бронхите оказывает спазмолитическое и противовоспалительное действие, а также помогает улучшить отхождение мокроты. Кроме того, массаж способствует восстановлению кровоснабжения бронхов, а значит, предупреждает развитие осложнений. Виды массажа при бронхите : -дренажный массаж -массаж грудной клетки -баночный массаж -точечный массаж -вибрационный массаж -медовый массаж

1. Прежде всего, перед массажем дайте ребенку отхаркивающее средство, которое прописал врач. Далее, чтобы ребенок не скучал, положите перед ним его любимые игрушки или включите мультфильм. Во время массажа беседуйте с малышом, отвлекайте, чтобы он не скучал. Кроме того, если ваш малыш будет поддерживать беседу – это пойдет только на пользу, так как вибрация, возникающая при разговоре, помогает выведению мокроты, а значит, делает массаж еще более эффективным. Чтобы начать массаж, следует принять удобное для себя положение и положить ребенка к себе на колени животиком вниз. Обратите внимание на положение головы ребенка - она должна находится ниже уровня спины. Чтобы ребенок принял правильное положение, вы можете положить под его животик несколько подушек. Далее, одной рукой придерживая ребенка в области грудной клетки, при помощи другой руки совершайте легкие поглаживающие движения по спине. Таким образом, вы разогреете спинку малыша. После разогрева, сложите свою ладонь лодочкой и начните легонько постукивать ребенка по спине. Не забывайте другой рукой поддерживать грудную клетку малыша. Движения при массаже должны быть направлены от боков к позвоночнику. Таким образом, в течение пяти минут, проделывайте постукивающие движения поочередно с каждой стороны. Теми же постукивающими движениями, «пройдитесь» по спинке ребенка, начиная двигаться от нижней части спины к верхней, останавливаясь в области лопаток.

2. Очень эффективным в массаже при бронхите является упражнение, под названием «волна» . Для этого, начиная с нижней части спины малыша, захватите большими и указательными пальцами обеих рук немного кожи на спине малыша, и быстро перебирая пальцами рук, приближайте «волну» к верхней части спины. Кроме вышеизложенных движений, можете просто в течение нескольких минут разминать, поглаживать и постукивать спинку, при этом старайтесь общаться с малышом, чтобы стала отходить мокрота. В заключение массажа, поставьте свои руки на спинку ребенка так, чтобы ваши большие пальцы оказались на спине, а остальные четыре пальца сбоку. Из этого положения совершайте круговые поглаживающие движения по спинке ребенка. Движения должны быть направлены снизу вверх. Возможно появление красноты. После завершения массажа, обязательно укутайте ребенка в теплое одеяло и проследите, чтобы он отдохнул или просто провел время в положении лежа около получаса.

Сестринский уход Помощь при сухом кашле 1. Применять обильное, теплое, щелочное питье, не раздражающее слизистые-для уменьшения боли при кашле. Снятие интоксикации. 2. Выполнять простейшие физиотерапевтические процедуры (горчичники, ножные горчичные ванны, согревающий компресс), если у больного нет температуры-для уменьшения боли в области грудной клетки, улучшения состояние больного. 3. Обучить пациента технике выполнения ингаляций-для облегчения кашля 4. Противокашлевые препараты по назначению врача-для уменьшения интенсивности кашля 5. Соблюдать режим проветривания помещения не менее 4 раз в сутки-для улучшения самочувствия больного 6. Проводить динамическое наблюдение за состоянием пациента(частота дыхания, пульс, характер кашля, цвет кожных покровов, температура тела)-для профилактики осложнений

Помощь при влажном кашле. 1. По назначению врача применять отхаркивающие средства. Для улучшения отхождения мокроты 2. Применять теплое обильное щелочное питье (минеральная вода «Боржоми» пополам с молоком) Для разжижения мокроты и ее лучшего отхождения 3. Выполнять простейшие физиотерапевтические процедуры, если нет температуры. Для отхождения мокроты 4. Проводить массаж грудной клетки. Для улучшения крово- и лимфообращения в области грудной клетки 5. Научить пациента комплексу упражнений дыхательной гимнастики. Для улучшения вентиляции легких и стимуляции кашля 6. Проводить визуальный осмотр мокроты. При наличии крови срочно сообщить врачу 7. Обучить пациента дисциплине кашля. Собирать отделяемое бронхов в индивидуальную плевательницу с последующей дезинфекцией. 8. Обучить пациента технике позиционного дренажа рекомендуется по 20 мин. утром и вечером. Обеспечить отделение мокроты самотеком. 9. Проводить динамическое наблюдение (частота дыхания, пульс, характер отделяемого верхних дыхательных путей, цвет кожных покровов, температура тела). Для предупреждения осложнений 10. Соблюдать режим проветривания помещения, УФО помещения. Для улучшения самочувствия пациента. 11. Оксигенотерапия При необходимости