БГУ Неотложные состояния при сахарном диабете.


БГУ Неотложные состояния при сахарном диабете. Молонова Л. М.

Неотложные состояния при СД представлены: • Диабетическим кетоацидозом (ДКА) • Гиперосмолярным гипергликемическим состоянием (ГГС) • Молочнокислым ацидозом (лактатацидозом) • Гипогликемией ДКА и ГТС имеют много общих черт в этиологии, патогенезе, клинике и лабор. характеристиках и нередко развиваются у одного и того же пациента.

Диабетический кетоацидоз. • ДКА- острая диабетическая декомпенсация обмена веществ, характеризующаяся абсолютной или относительной инсулиновой недостаточностью и проявляющаяся резким повышением концентрации глюкозы (гипергликемией более 13, 9 ммоль/л) и кетоновых тел в крови (гиперкетонемией более 5 ммоль/л или при определении по тест-полоске >+), появлением их в моче (ацетонурией>++) и развитием метаболического ацидоза (р. Н<7, 3), при различной степени нарушения сознания или без нее, требующая экстренной госпитализации больного.

Эпидемиология. • Частота развития ДКА в странах Европы и США составляет от 0, 000 085 до 0, 008 случаев на 1 больного в год, при 1 типе СД- 0, 01 -0, 05. В России частота ДКА при СД 1 типа – 0, 2 -0, 26 на 1 больного в год, при СД 2 типа- 0, 07. У обученных больных при условии использования интенсифицированной инсулинотерапии, самоконтроля гликемии частота ДКА м. б. практически сведена к нулю. Таким образом, диабетические комы не являются неотъемлемым признаком или осложнением СД при надлежащем обучении больных.

ДКА В доинсулиновую эру летальность при ДКА была 100%. Она остается относительно высокой и сейчас. ДКА стоит на 1 месте среди причин смерти детей и подростков с СД 1 типа (смертность составляет 7 -19 %).

Этиология и патогенез Это абсолютная (при СД 1 типа), или выраженная относительная (при СД 2 типа) инсулиновая недостаточность. Предрасполагающие факторы: состояния с резким повышением концентрации контринсулиновых ( «стрессовых) гормонов: это интеркуррентные заболевания и обострения сопутствующих заболеваний, особенно, инфекции (20 -50% ДКА), причем в большинстве случаев это инфекции мочевыводящих путей и пневмонии. Инфаркт миокарда (1%), инсульт, острая абдоминальная патология, хирургические вмешательства и травмы (от 10 до 20%) Беременность, состояния после панкреатэктомии, или панкреонекроза.

Этиология и патогенез Осн. фактор, способствующий развитию ДКА- неправильное поведение больных СД (или их родственников- в случае СД у детей), которые не владеют методами самостоятельного управления заболеванием или пренебрегают их выполнением. Это пропуск или самовольная отмена инъекций инсулина, ошибки в дозировании инсулина. Невыполнение правил самостоятельного повышения доз инсулина при интеркуррентных заболеваниях, введение просроченного или неправильно хранившегося инсулина, неправильная техника инъекций инсулина, неисправность шприц-ручки, инсулиновых помп. Врачебные ошибки (несвоевременное назначение инсулина при СД 2 типа)
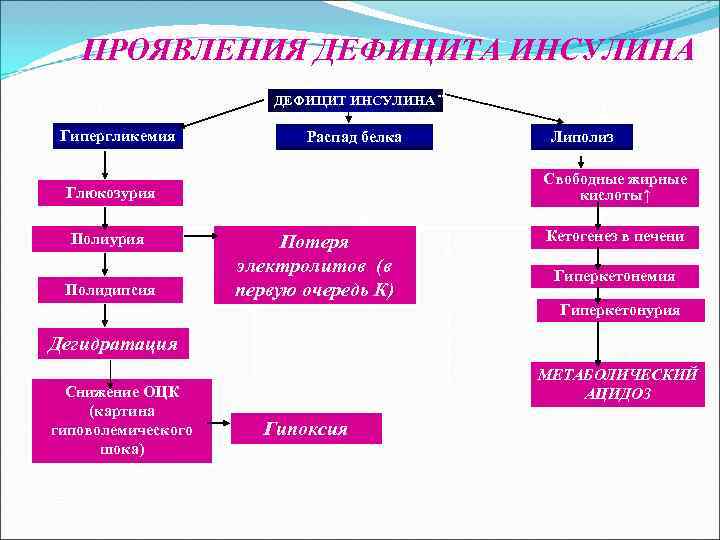
ПРОЯВЛЕНИЯ ДЕФИЦИТА ИНСУЛИНА ДЕФИЦИТ ИНСУЛИНА Гипергликемия Распад белка Липолиз Свободные жирные Глюкозурия кислоты↑ Полиурия Потеря Кетогенез в печени электролитов (в Гиперкетонемия Полидипсия первую очередь К) Гиперкетонурия Дегидратация МЕТАБОЛИЧЕСКИЙ Снижение ОЦК АЦИДОЗ (картина гиповолемического Гипоксия шока)

Клиника ДКА развивается, как правило, в течение нескольких дней (реже- менее суток). Нарастают симптомы декомпенсации СД. Симптомы кетоза и кетоацидоза- запах ацетона изо рта, тошнота, рвота (нередко- типа «кофейной гущи» из-за геморрагического гастрита), боли в животе. При физикальном обследовании: признаки обезвоживания и уменьшения ОЦК- сухость кожи и слизистых оболочек, снижение тургора кожи и глазных яблок, тонуса мышц, артериальная гипотензия, тахикардия, олигурия, в тяж. случаях- анурия. В выдыхаемом воздухе часто ощущается запах ацетона изо рта. Появление частого, глубокого, шумного дыхания с удлиненным выдохом (типа Куссмауля) указывает на уже развившийся ацидоз.

Клиника При ДКА нередко (в 40 -75%) отмечается т. наз. «диабетический псевдоперитонит» (или «перитонизм» ), который симулирует симптомы «острого живота» : боли в животе, напряжение и болезненность брюшной полости, уменьшение перистальтики. При абдоминальном обследовании может выявляться шум плеска, который объясняется острым парезом желудка, вызванным гипокалиемией, иногда- симптомы раздражения брюшины. Ложные симптомы «острого живота» вызваны раздражающим действием кетоновых тел на ЖКТ, дегидратацией брюшины, парезом желудка и кишечника. Иногда при ДКА доминируют симптомы, имитирующие другие виды патологии: сердечно-сосудистую, почечную, энцефалопатическую.

Клиника При гипокалиемии (C калия <3, 5 мэкв/л) появляются мышечная и общая слабость, сонливость, тахикардия, нарушения сердечного ритма в виде суправентрикулярной формы пароксизмальной тахикардии, фибрилляции желудочков, парез ЖКТ, возможны судороги в мышцах. Симптомы поражения ЦНС- раздражительность, головная боль, в тяжелых случаях- нарушение сознания. При неврологическом обследовании- снижение сухожильных рефлексов. Симптомы сопутствующих заболеваний, спровоцировавших ДКА (боли в пояснице, дизурия, озноб, лихорадка, одышка, боли в груди и т. д.

Диагностика. ДКА –показание к экстренной госпитализации. На догоспитальном этапе или в приемном отделении проводится экспресс анализ гликемии и определение кетоновых тел в моче. Лабораторный мониторинг проводится по следующей схеме: Экспресс анализ глюкозы крови- 1 раз в час до снижения гликемии до 13 -14 ммоль/л, а затем 1 раз в 3 часа. Анализ мочи на ацетон, а при возможности – кетоновые тела в сыворотке- 2 раза в сутки в первые 2 суток, затем 1 раз в сутки. Общий анализ крови и мочи –исходно, затем 1 раз в 2 суток. Натрий и калий в плазме – 2 раза в сутки. Остаточный азот, мочевина, креатинин сыворотки, хлориды, бикарбонат- исходно, затем 1 раз в 3 суток. Гематокрит, р. Н 1 -2 раза в сутки до нормализации КОС. Контроль диуреза- почасовой, ЦВД, АД, ЧСС, t тела каждые 2 часа. Мониторинг ЭКГ - 1 раз в сутки По показаниям – рентгенография гр. кл. , посев крови, мочи и т. д.

Лечение. Заместительная инсулинотерапия. Регидратация Коррекция электролитных нарушений Коррекция ацидоза Лечение основного заболевания

Инсулинотерапия. Режим «малых доз» . Внутривенно, в виде длительной инфузии. Вначале в/в болюсно (медленно) вводят 0, 15 ед/кг массы тела, т. е. в среднем 10 -12 ед. (нагрузочная доза) Непрерывная инфузия инфузоматом со скоростью) 0, 1 ед/кг массы тела в час.

Инсулинотерапия. Если нет инфузомата, то возможен 2 вариант. Инфузионную смесь готовят из расчета 100 ед ИКД на каждые 100 мл 0, 9% Na. Cl (концентрация 1 ед/мл) и вводят со скоростью) 0, 1 мл/кг массы тела в час. Для борьбы с сорбцией в инфузионный раствор лучше добавить белок (4 мл 20% альбумина или 2 мл крови пациента на каждые 100 мл) или предварительно промыть инфузионную систему 20 мл инсулиновой смеси с концентрацией 1 ед/мл.

Инсулинотерапия. Если по каким-то причинам сразу наладить внутривенное введение инсулина невозможно, его первую инъекцию в дозе 20 ед. делают в/м (обычно это делается на догоспитальном этапе). Обязательным условием для в/м инсулинотерапии являются адекватная гидратация и отсутствие гиповолемии, т. е. относительно нетяжелые случаи ДКА. Если через 2 часа после в/м инъекций ИКД гликемия не снижается, необходимо переходить на в/в инсулинотерапию.

Инсулинотерапия. скорости регид- Если в первые 2 -3 часа при адекватной ратации гликемия не снижается, то следующую дозу инсулина удваивают. После снижения гликемии до 14 - 15 ммоль/л скорость инфузии инсулина снижают вдвое (2 -4 едчас). Уровень гликемии не следует снижать быстрее чем на 5 ммоль/л в час. Более быстрое падение гликемии приводит к созданию обратного осмотического градиента между внутри- и внеклеточным пространством и привести к отеку мозга. Если скорость снижения гликемии приблизилась к 5 ммоль/л, следующую дозу инсулина снижают вдвое. Если же темп снижения гликемии превысил 5 ммоль/л, следующее введение инсулина пропускают, продолжая контролировать уровень сахара крови.

Инсулинотерапия. чем на 3 -4 ммольл в Если гликемия снижается медленнее час, это может указывать на недостаточную гидратацию больного или недостаточную функцию почек. В первые сутки терапии целесообразно снижать гликемию не более чем до 13 -15 ммоль/л. Инфузия 5 -10% раствора глюкозы, вводя по 3 -4 ед ИКД в/в болюсно в резинку на каждые 20 г вводимой глюкозы (200 мл 10% или 400 мл 5% раствора глюкозы). После улучшения состояния, при условии стабилизации АД, стабильного поддержания гликемии на уровне не более 11 -12 ммольл и p. H> 7, 3, переходят на подкожное введение ИКД каждые 4 часа, корректируя дозу в зависимости от гликемии. Одновременно назначается ИПД с начальной дозы 10 -12 ед 2 раза в день.

Инсулинотерапия. У больных СД 2 типа, которые до эпизода ДКА не получали инсулин и у которых кетоацидоз возник на фоне какого-то острого интеркуррентного заболевания, в дальнейшем нередко бывает возможен переход на пероральные ССП (без инсулина), если последние обеспечивают необходимый контроль гликемии.

Регидратация. Целью регидратации в первые сутки является восполнение жидкости не менее половины дефицита жидкости. В 1 час -1 литр жидкости Во 2 и 3 час- по 500 мл. В последующие часы- по 250 -500 мл. Cкорость регидратации корректируется в зависимости от показателя ЦВД: при ЦВД<4 см водн. ст-1 л в час, от 5 до 12 мм водн. ст. -0, 5 л в час, выше 12 -250 -300 мл в час. Объем вводимой за час жидкости при исходной резко выраженной дегидратации должен компенсировать и продолжающиеся потери жидкости с мочой, но не может превышать часовой диурез более чем на 500 -1000 мл. Общее количество жидкости, введенной в первые 12 часов,

Регидратация. По мере успешной терапии , снижения гликемии и концентрации кетоновых тел в плазме будет уменьшаться осмотический компонент диуреза, что потребует своевременного снижения скорости инфузии жидкости. В отсутствие контроля за ЦВД и диурезом перегрузка жидкостью может привести к развитию отека легких, особенно у пожилых больных и у лиц с сопутствующими заболеваниями сердца. В зависимости от ответа на терапию суммарная продолжительность регидратации у взрослых составляет около 48 часов. По достижении гликемии около 13 -15 ммоль/л переходят на введение 5 -10% раствора глюкозы, при необходимости продолжая вводить физ. р-р Na. Cl.

Коррекция электролитных нарушений. Суммарный дефицит К м. составлять от 25 до 75 г. , причем, несмотря на выраженный внутриклеточный дефицит , исходная конц-я К м. б. нормальной или даже повышенной. При К<5, 5 мэкв/л, сразу- в/в инфузия К. Цель-4 -5 мэкв/л. Внутривенное капельное введение 4%К начинают не позднее, чем через 2 часа после начала инсулинотерапии. Ежечасно вводят около 1, 5 г под контролем диуреза и ЭКГ, следя за возможным появлением известных признаков гипер. Кемии (высокие остроконечные з. Т) и гипо. Кемии (расширение и уплощение з. Т, появление з. U. В первый час обычно вводят не более 3 г. К, , затем – в среднем по 1, 5 -2, 25 г КСl в час. В течение суток не следует вводить более 15 -20 г К
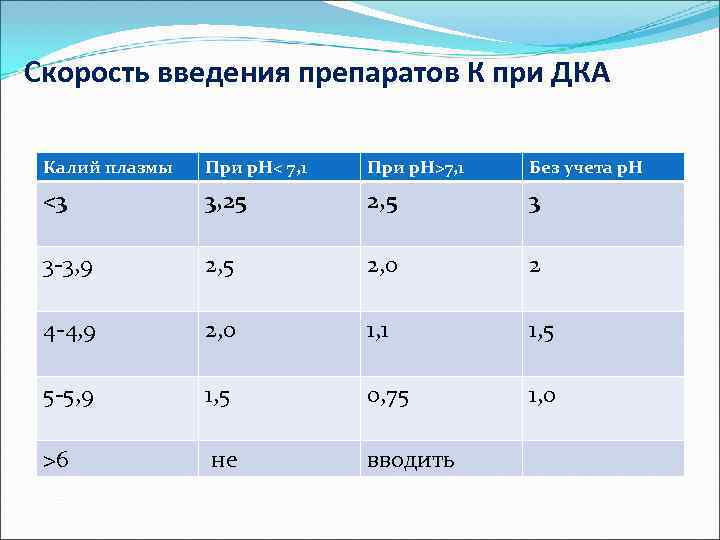
Скорость введения препаратов К при ДКА Калий плазмы При р. Н< 7, 1 При р. Н>7, 1 Без учета р. Н <3 3, 25 2, 5 3 3 -3, 9 2, 5 2, 0 2 4 -4, 9 2, 0 1, 1 1, 5 5 -5, 9 1, 5 0, 75 1, 0 >6 не вводить

Коррекция ацидоза. Этиологическое лечение- заместительная инсулинотерапия. Адекватная ИТ подавляет липолиз и образование кетон. тел. Показания к применению бикарбоната натрия при ДКА значительно сужены. Бикарбонат можно вводить лишь под контролем газового состава крови, уровней калия и натрия и только при р. Н крови менее 7, 0.

Неспецифические интенсивные мероприятия. Кислородотерапия Установка центрального венозного катетера При рвоте- установка назогастрального зонда для аспирации Установка катетера в мочевой пузырь Профилактика тромбоза малыми дозами гепарина. При необходимости- сердечные средства, антибиотики. Антибиотики широкого спектра действия обязательно назначаются при повышении t тела, даже если очаг инфекции не найден, т. к. гипертермия при ДКА всегда свидетельствует о наличии инфекции.

ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ Это острая метаболическая декомпенсация СД, характеризующаяся отсутствием кетоза и ацидоза, резко выраженной гипергликемией (как правило, выше 35 ммол/л, возможно до 55 ммольл и более), высокой осмолярностью плазмы и резко выраженной дегидратацией. В 6 -10 раз реже, чем ДКА. Это пациенты с СД 2 типа, старшего возраста. Летальность- до 60% Основные факторы риска- пожилой возраст, острые инфекционные заболевания, в 33%- впервые выявленный СД.

ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ ОСНОВНЫЕ ПРИЧИНЫ: выраженная относительная инсулиновая недостаточность + резкая дегидратация. ПРОВОЦИРУЮЩИЕ ФАКТОРЫ: Состояния с дегидратацией: лихорадка, рвота, диарея, прием диуретиков, нарушение концентрационной функции почек, кровотечения, ожоги, несахарный диабет, ИМ, ОНМК, ТЭЛА, острый панкреатит. Состояния, усиливающие инсулиновую недостаточность: интеркуррентные заболевания, хирургические вмешательства и травмы, хроническая терапия антагонистами инсулина (глюкокортикоидами, половыми гормонами и др. ), прием больших доз β- блокаторов, блокаторов Са каналов, диуретиков, терапия аналогами соматостатина (октреотид); Неправильные медицинские рекомендации (запрещение достаточного потребления жидкости при жажде)
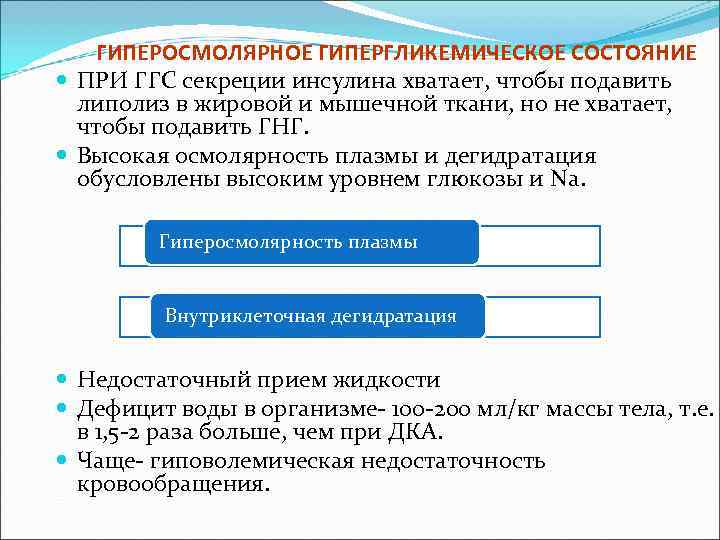
ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ ПРИ ГГС секреции инсулина хватает, чтобы подавить липолиз в жировой и мышечной ткани, но не хватает, чтобы подавить ГНГ. Высокая осмолярность плазмы и дегидратация обусловлены высоким уровнем глюкозы и Nа. Гиперосмолярность плазмы Внутриклеточная дегидратация Недостаточный прием жидкости Дефицит воды в организме- 100 -200 мл/кг массы тела, т. е. в 1, 5 -2 раза больше, чем при ДКА. Чаще- гиповолемическая недостаточность кровообращения.

Клиника Развивается медленно, в течение нескольких дней или недель Крайняя степень дегидратации (выраженная сухость кожи и слизистых, ↓тургор кожи, мягкость глазных яблок при пальпации Нет тошноты, рвоты, дыхания Куссмауля, запаха ацетона в выдыхаемом воздухе. Неврологическая симптоматика: судороги, речевые нарушения, двусторонний спонтанный нистагм, мышечный гипертонус, парезы, параличи, гемианопсии, вестибулярные нарушения и др. Нарушения сознания: от легкой спутанности (50%) до комы (в 10%).

Биохимический анализ крови Выраженная гипергликемия (как правило, выше 30 ммоль/л) Отсутствие кетонемии Нормальные показатели КЩС Гипернатриемия Анализ мочи Массивная глюкозурия Ацетонурии нет Расчет осмолярности 2(K+Na)+ глюкоза Норма 297 ± 2 (мосм/л) Более 320 мосм/л = гиперосмолярное состояние

Регидратация Регидратацию проводят 0, 45% (гипотоническим)раствором хлорида натрия Скорость регидратации: 1 -й час — 1000— 1500 мл физ. раствора 2 -й и 3 -й час — по 500— 1000 мл физ. раствора последующие часы — по 250— 500 мл физ. раствора

Лактатацидоз Молочнокислый ацидоз- метаболический ацидоз с большой анионной разницей (>10) и уровнем молочной кислоты > 4 ммоль/л. У мужчин и женщин. Летальность- 83 -88% Результат избыточного образования или замедленного выведения лактата из организма, либо комбинации обоих факторов.

Лактатацидотическая кома и лактатацидоз повышенное образование лактата (прием бигуанидов, выраженная декомпенсация СД, кетоацидоз, ацидоз другого генеза) снижение клиренса лактата (поражение паренхимы печени, злоупотребление алкоголем) одновременное снижение клиренса лактата и бигуанидов (нарушение функции почек, в/в введение рентгеноконтрастных средств) тканевая гипоксия (хроническая сердечная недостаточность, ИБС, облитерирующие заболевания периферических артерий, тяжелые заболевания органов дыхания, анемии сочетание факторов, ведущих к накоплению лактата (острый стресс, выраженные осложнения СД, тяжелое общее состояние, запущенные злокачественные новообразования) беременность.

Диагностика Клиническая картина- неспецифична. Стойкие боли в мышцах, не купирующиеся приемом анальгетиков Боли в сердце, не купирующиеся приемом антиангинальных препаратов Боли в животе Слабость, адинамия, головная боль Тошнота, рвота Артериальная гипотония Сонливость, переходящая в состояние оглушенности, ступора и комы Одышка, впоследствии — дыхание Куссмауля Биохимический анализ крови и КЩС Гиперлактатемия (норма- до 1, 2 ммоль/л) Декомпенсированный метаболический ацидоз

Лечение Уменьшение продукции лактата: введение короткого инсулина по 2 -5 ед. в час в/в в «резинку» инфузионной системы или с помощью перфузора с 5% раствором глюкозы по 100 -250 мл в час. Удаление избытка лактата и бигуанидов (если применялись): Активированный уголь, сорбенты. Гемодиализ. Восстановление КЩС: 1) гипервентиляция - ИВЛ для устранения избытка СО 2 или 2) введение бикарбоната Na при р. Н<7, 0 - (не более 100 мл 4% раствора однократно очень медленно) — в связи с опасностью парадоксального усиления внутриклеточного ацидоза и усиления продукции лактата) Борьба с шоком и гиповолемией: по общим принципам интенсивной терапии с использованием коллоидных плазмозаменителей и вазопрессоров.

Гипогликемия. У человека без СД гипогликемией называют снижение уровня глюкозы до уровня менее 2, 8 ммоль/л, сопровождающееся определенной клинической симптоматикой или до уровня <2, 2 ммоль/л, вне зависимости от наличия симптоматики.

Гипогликемия. При проведении любой медикаментозной сахароснижающей терапии нижний целевой уровень нормальной гликемии соответствует таковому здорового человека и равняется 3, 3 ммольл. Легкие и тяжелые.

Эпидемиология Если пациент получает медикаментозную сахароснижающую терапию, то при достижении целевого уровня гликемии полностью избежать гипогликемий не представляется возможным. У пациентов, находящихся на близком к нормальному уровне гликемии, легкие гипогликемии отмечаются 1 -2 раза в неделю.

Причины тяжелой гипогликемии Грубые ошибки при введении инсулина (введение двойной дозы) Явная передозировка (неправильно назначенная доза) инсулина или ОССП, кумуляция ССП при ХПН. Введение ПССП с последующим пропуском очередного приема пищи Алкоголь (на время блокирует печеночную продукцию глюкозы) Физическая нагрузка Некупирование легкой гипогликемии

Что опаснее- низкий или высокий уровень сахара крови? Гипогликемия: неприятна для пациента, но при правильном устранении очень быстро проходит и безопасна. Гипергликемия: часто не ощущается пациентом, но исподволь наносит невосполнимый урон здоровью. Хроническая гипергликемия наносит больший вред, чем гипогликемии.

Когда гипогликемии нежелательны? У пожилых пациентов, при сердечно-сосудистых заболеваниях (стенокардия, аг, церебральный атеросклероз). Ответ симпатической нервной системы на гипогликемию может спровоцировать «сосудистую катастрофу» . При ДР с обширными кровоизлияниями в сетчатку- в определенные периоды с высоким риском новых геморрагий (гипогликемия может спровоцировать кровоизлияния) При синдроме нарушенного распознавания гипогликемий и тяжелая гипогликемия возникает внезапно, минуя стадию легкой.

При нежелательности гипогликемий рекомендовано: Поддерживать гликемию несколько выше рекомендуемых значений ( например, 6 -10 -12 ммоль/л в течение дня) Чаще проводить самоконтроль, чтобы вовремя адаптировать дозы сахароснижающих препаратов.

Жалобы пациентов и клинические симптомы гипогликемий Вегетативные ( частота, %) Нейрогликопенические (частота, %) Усиленное потоотделение (47 -84) Нарушенная концентрация (31 -75) Тремор (32 -78) Слабость (28 -71) Сердцебиение (8 -62) Нарушения зрения (24 -60) Чувство голода (39 -49) Растерянность, легкая спутанность сознания (13 -53) Тревога (10 -33) Усталость (38 -46) Покалывание (10 -39) Головокружение (11 -41) Тошнота (5 -20) Речевые нарушения (7 -41) Головная боль (24 -36) Сонливость (16 -33)

Купирование легких гипогликемий: Пригодны Не пригодны 4 -6 кусков сахара (или 2 -3 ст. л. Продукты и напитки на сахарного песка), 1, 5 -2 ст. л. варенья сахарозаменителях 2 -3 карамельные конфеты Фрукты или шоколад (медленно усваиваются) 2 -3 ст. л. меда Медленно всасывающиеся углеводы 200 -300 мл. фруктового сока или (хлеб, каша и т. д. ) лимонада

Купирование легких гипогликемий После купирования целесообразно принять еще примерно 10 г медленно всасывающихся углеводов (1 кусок хлеба, или 2 -3 сушки, или 1 яблоко, или 1 стакан молока), чтобы предотвратить рецидив гипогликемии в ближайшие несколько часов. Эти инструкции должен своевременно получать каждый пациент, которому назначается инсулин или ОССП.

Купирование тяжелых гипогликемий 40% раствор глюкозы в/в струйно 40 -60 (до 100) мл. При невозможности внутривенного введения глюкозы (психомоторное возбуждение пациента, трудности с венозным доступом)- в/м введение 1 мл раствора глюкагона, стимулирующего выброс глюкозы печенью. Глюкагон неэффективен при алкогольной гипогликемии (алкоголь блокирует печеночную продукцию глюкозы) и массивной передозировке инсулина или ОССП (печеночные запасы гликогена истощены).

Купирование тяжелых гипогликемий При отсутствии сознания, несмотря на нормализацию гликемии – начать внутривенное капельное введение 5 - 10% раствора глюкозы и экстренно доставить пациента в отделение интенсивной терапии. Показания к госпитализации: отсутствие явной причины гипогликемии, передозировка ПСП из группы сульфонилмочевины, ночная гипогликемия, признаки неврологического дефицита. Дифференциальную диагностику следует проводить с интоксикацией (алкоголем, препаратами с седативным, снотворным действием), ОНМК, чмт, внутричерепные кровоизлияния и др. Если потеря сознания продолжается более 4 часов, весьма вероятен отек мозга. При затяжных гипогликемиях - ввести дексаметазон.

Диабет и стрессовая гипергликемия. Стрессовая гипергликемия возникает на фоне тяжелого биологического стресса и исчезает после того, как он пройдет. При С. Г. уровень глюкозы крови в венозной плазме натощак более 6. 1 ммоль/л или в случайной точке >11 ммоль/л. Гипергликемия, хотя бы транзиторная, обнаруживается у 97, 5% больных ОРИТ, у 70% больных сепсисом, у 60% больных с ИМ, у 50% с ОНМК.

Диабет и стрессовая гипергликемия. Гипергликемия повышает летальность и риск типичных осложнений (сепсиса, тяжелых воспалительных процессов, полинейропатии реанимационных больных и полиорганной недостаточности, раневых инфекций и пр. )

Периоперационное ведение СД Экстренные оперативные вмешательства: Лабораторный контроль- сахар крови, ацетон в моче, кислотно-основное состояние ( р. Н и уровень бикарбоната), электролиты (Na, К), креатинин, СКФ, степень гидратации (АД, диурез, ортостатическая гипотензия) с максимально возможной коррекцией этих нарушений до операции. Операцию необходимо, по возможности, отложить на несколько часов до стабилизации указанных показателей. Терапевтические мероприятия, как при ДКА. Любые ПСП отменяются сразу же, перевод на инсулинотерапию!!!

Периоперационное ведение СД Плановые оперативные вмешательства: Малые: не требуют спец. предоперационной подготовки (изменения питания и вида сахаросниж. терапии). Средние и большие хирургич. вмешательства (требующие изменения питания, регионарной анестезии, наркоза : ПСП препараты отменяют: метформин - минимум за 48 часов до операции СМ длительного действия (глибенкламид, глимепирид, гликлазид: - за 24 часа до операции. СМ короткого действия (гликвидон, глиниды)- за 12 часов или утром в день операции. Некоторые авторы рекомендуют отменять ПСП СМ только утром в день операции. Тиазолидиндионы отменяют за 48 часов во избежание гемодинамической нестабильности.

Периоперационное ведение СД Для достижения оптимальной компенсации обмена веществ - инсулин. Обойтись без перевода на инсулин удается лишь у больных с СД 2 типа, у которых ранее на фоне только диеты или небольших доз ПССП, гликемия натощак и в теч. дня была < 7 ммоль/л и Нв. А 1 с < 6, 5% Дополнительные факторы в пользу предоперационного перевода на инсулин: Длительность СД> 10 лет Перенесенная панкреатэктомия или тяжелое структурное поражение ПЖЖ Выраженные колебания гликемии, ДКА в анамнезе В сомнительных случаях вопрос решают в пользу инсулинотерапии.

Периоперационное ведение СД. После отмены ПСП вплоть до операции пациент должен строго соблюдать диету, либо, если на этом фоне гликемия превышает 7 ммоль/л, назначают инсулин. Если больной накануне был компенсирован, то вечером накануне операции ему вводят обычную для него дозу инсулина (или преп. СМ, остальные- отменяют). Если ужинать нельзя, то ИКД вечером не делают. ИПД вводят в той же дозе. Если ранее пациент получал только ИПД, то его доза↓на 20 - 50%. Если уровень гликемии вечером накануне операции больше 7 ммоль/л, то даже при пропуске ужина вводится ИКД (возможно, в меньшей дозе), а дозу ИПД почти не снижают.

Периоперационное ведение СД. Плановые операции- с утра. Основа оптимального ведения больного- частое экспресс- определение концентрации глюкозы (1 раз в час, при стабильно хороших показателях 1 раз в 2 часа и соответствующая немедленная коррекция терапии. Способы периоперационного управления гликемией зависят от: 1. Объема хирургич. вмешательства 2. От степени инсулиновой недостаточности пациента В день операции утром – инъекцию инсулина не делают. (ПСП не принимают). Обязательно- экспресс – определение гликемии: если > 10 ммоль/л- 2 -3 ЕД ИКД.

Алгоритм периоперационного ведения при плановых операциях у компенсированных больных (легкие операции- имплантация ЭКС, инвазивные диагностические процедуры) Терапия до Терапия в периоперационном периоде операции Только диета Частое определение гликемии ПСП Отмена ПСП перед операцией. Частое определение гликемии. Возобновление приема ПСП перед первым приемом пищи Инсулин Оперировать рано утром. До операции не завтракать, ввести 50% обычной утренней дозы ИПД. До и во время операции- инфузия 5% р. глюкозы. Определение гликемии ежечасно. Перед первым после операции приемом пищи измерить гликемию и ввести обычную дозу инсулина ( с коррекцией в зависимости от гликемии и питания).

Алгоритм периоперационного ведения при плановых операциях у компенсированных больных (операции средней тяжести- протезирование тазобедр. сустава, ампутации небольшого объема) Терапия до Терапия в периоперационном периоде операции Только диета Инфузия 5% р. глюкозы, вплоть до первого приема пищи. Частое определение гликемии. ПСП Отмена ПСП перед операцией. До операции не завтракать. В/в инфузия 5% р. глюкозы. Определение гликемии ежечасно. Инсулин иметь наготове. Возобновление приема ПСП перед первым приемом пищи Инсулин Оперировать рано утром. Вариант 1: До операции не завтракать, ввести 50% (при СД 2 типа) или 80 -100% (при СД 1 типа) обычной утренней дозы ИПД. До и во время операции- инфузия 5% р. глюкозы. Определение гликемии ежечасно. Вариант 2: вв непрерывная инфузия инсулина и глюкозы. Перед первым после операции приемом пищи

Алгоритм периоперационного ведения при плановых операциях у компенсированных больных (тяжелые операции с послед. парентер питанием) Терапия до Терапия в периоперационном периоде операции Только диета Адекватное парентеральное питание. Частое определение гликемии. Инсулин иметь наготове. ПСП Отмена ПСП и перевод на инсулин заранее. До операции не завтракать. Во время операции и после неё , в течение периода парентер. питания –в/в непрерывная инфузия инсулина и глюкозы. Перед первым после операции приемом пищи измерить гликемию и ввести обычную дозу инсулина ( с коррекцией в зависимости от гликемии и питания). Инсулин Оперировать рано утром. Вечером накануне операции- ввести 50% (при СД 2 типа) или 80 -100% (при СД 1 типа) обычной вечерней дозы ИПД. Во и после операции- инфузия глюкозы, инсулина. Определение гликемии ежечасно. Перед первым после операции приемом пищи измерить

Расчет дозы инсулина Если до поступления в ОРИТ пациент уже получал инсулин и гликемия у него относительно невысока, то начальную скорость инфузии инсулина в день операции можно приблизительно рассчитать : к суммарной суточной дозе инсулина, которую получал пациент, прибавляют 50% и полученную цифру делят на 24 часа. Например, доза инсулина 50 ед/сут. : 50+(50 х 0, 5)/24 = 3 ед/час.

Алгоритм инфузии инсулина и глюкозы у больных СД, вне зависимости от степени компенсации Добавить 100 ЕД ИКД к 100 мл 0, 9% раствора Na. Cl (1 ЕД=1 мл) Начальная скорость инфузии инсулина: 0, 5 -1 ед/час (0, 5 -1 мл раствора в час) Через отдельную систему начать инфузию 5% раствора глюкозы (100 -125 мл/час) Определять гликемию 1 раз в час (после стабилизации- 1 раз в 2 часа) и корректировать дозу инсулина по след. алгоритму:
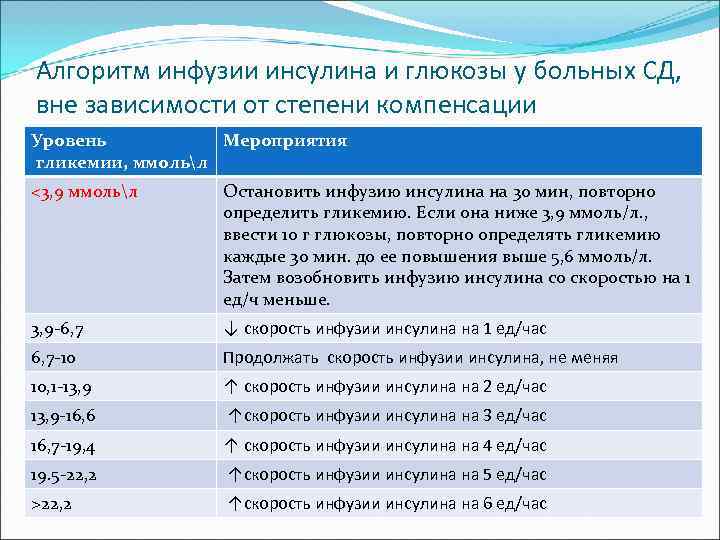
Алгоритм инфузии инсулина и глюкозы у больных СД, вне зависимости от степени компенсации Уровень Мероприятия гликемии, ммольл <3, 9 ммольл Остановить инфузию инсулина на 30 мин, повторно определить гликемию. Если она ниже 3, 9 ммоль/л. , ввести 10 г глюкозы, повторно определять гликемию каждые 30 мин. до ее повышения выше 5, 6 ммоль/л. Затем возобновить инфузию инсулина со скоростью на 1 ед/ч меньше. 3, 9 -6, 7 ↓ скорость инфузии инсулина на 1 ед/час 6, 7 -10 Продолжать скорость инфузии инсулина, не меняя 10, 1 -13, 9 ↑ скорость инфузии инсулина на 2 ед/час 13, 9 -16, 6 ↑скорость инфузии инсулина на 3 ед/час 16, 7 -19, 4 ↑ скорость инфузии инсулина на 4 ед/час 19. 5 -22, 2 ↑скорость инфузии инсулина на 5 ед/час >22, 2 ↑скорость инфузии инсулина на 6 ед/час

Алгоритм № 2: Подкожные инъекции инсулина в периоперацион- ном периоде возможны только у компенсированных пациентов, и лишь при малых и средних операциях небольшой продолжиельности. Выбор раствора глюкозы зависят от предполагаемой длительности введения и клинических особенностей больного. При относительно непродолжительных операциях в час вводят 100 -125 мл 5% раствора глюкозы При более продолжительных вмешательствах во избежание перегрузки жидкостью лучше-10% глюкозы, вводя его со скоростью 50 мл/час

Спасибо за внимание!
Неотложные сост. в эндокрин..ppt
- Количество слайдов: 62

