Амилоидоз почек. Нефротический синдром. Острая
















Амилоидоз НС ХПН ОПН лекц 5 к.ppt
- Количество слайдов: 16
 Амилоидоз почек. Нефротический синдром. Острая и хроническая почечная недостаточность. Лекция у студентов V курса лечебного факультета
Амилоидоз почек. Нефротический синдром. Острая и хроническая почечная недостаточность. Лекция у студентов V курса лечебного факультета
 Амилоидоз - заболевание, характеризующееся внеклеточным отложением в различных органах фибриллярных структур (фибрилл), вызывающее повреждение этих органов.
Амилоидоз - заболевание, характеризующееся внеклеточным отложением в различных органах фибриллярных структур (фибрилл), вызывающее повреждение этих органов.
 При генерализованных формах амилоидоза в почках амилоидные отложения наблюдаются прежде всего в клубочках (А), где они при световой микроскопии выглядят в виде аморфных, умеренно эозинофильных масс, воспринимающих окраску Конго красным. В поляризационном свете из-за двойного лучепреломления они дают зеленую окраску. В почках очаговые отложения амилоида первоначально появляются в мезангии (С) в области сосудистого пучка (рукоятка клубочка), а затем инфильтрируют субэндотелиальное пространство, ГБМ и подоциты, вызывая расплавление их отростков.
При генерализованных формах амилоидоза в почках амилоидные отложения наблюдаются прежде всего в клубочках (А), где они при световой микроскопии выглядят в виде аморфных, умеренно эозинофильных масс, воспринимающих окраску Конго красным. В поляризационном свете из-за двойного лучепреломления они дают зеленую окраску. В почках очаговые отложения амилоида первоначально появляются в мезангии (С) в области сосудистого пучка (рукоятка клубочка), а затем инфильтрируют субэндотелиальное пространство, ГБМ и подоциты, вызывая расплавление их отростков.
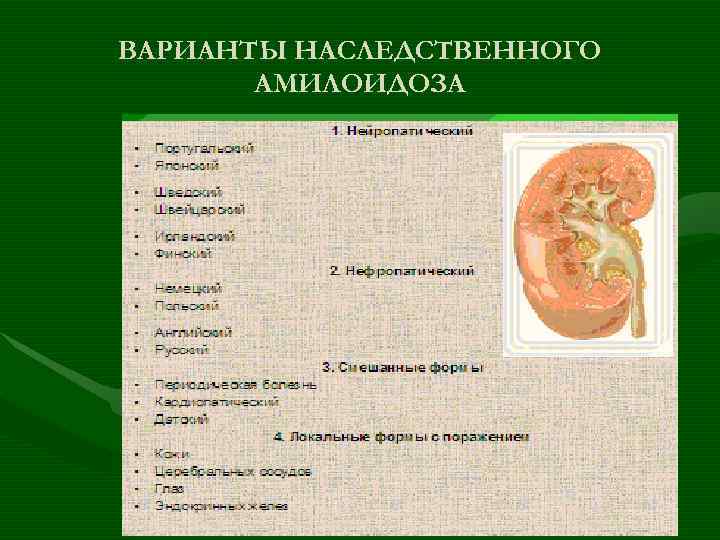
 ВАРИАНТЫ НАСЛЕДСТВЕННОГО АМИЛОИДОЗА
ВАРИАНТЫ НАСЛЕДСТВЕННОГО АМИЛОИДОЗА
 При первичном амилоидозе (символ AL) предшественником амилоидных фибрилл являются легкие цепи иммуноглобулинов, при вторичном (АА) A -глобулин сыворотки, - острофазовыйбелок, реагирующий повышением, подобно C-реактивному белку, на воспалительный процесс в орган придиализном b 2 -MГ) - B 2 –микроглобулин – белок основного комплекса (A гистосовместимости с молярной массой 11800, экспрессированый на поверхности содержащих ядра клеток. При старческом амилоидозе амилоидные фибриллы формируются из преальбумина и при кожном – из кератина.
При первичном амилоидозе (символ AL) предшественником амилоидных фибрилл являются легкие цепи иммуноглобулинов, при вторичном (АА) A -глобулин сыворотки, - острофазовыйбелок, реагирующий повышением, подобно C-реактивному белку, на воспалительный процесс в орган придиализном b 2 -MГ) - B 2 –микроглобулин – белок основного комплекса (A гистосовместимости с молярной массой 11800, экспрессированый на поверхности содержащих ядра клеток. При старческом амилоидозе амилоидные фибриллы формируются из преальбумина и при кожном – из кератина.
 При вторичном (АА) амилоидозе превалирует поражение почек, происходящее стадийно. Оптимальным способом диагностики амилоидоза является биопсия почки. Однако, если она по ряду причин невозможна, прибегают к морфологическому исследованию слизистой десны или прямой кишки. При всех стадиях амилоидного поражения почек биопсия слизистой прямой кишки более информативна. При трактовке полученных данных следует иметь в виду, что отсутствие амилоидоза в слизистой десны и прямой кишки не исключает наличие отложений амилоида в ткани почек.
При вторичном (АА) амилоидозе превалирует поражение почек, происходящее стадийно. Оптимальным способом диагностики амилоидоза является биопсия почки. Однако, если она по ряду причин невозможна, прибегают к морфологическому исследованию слизистой десны или прямой кишки. При всех стадиях амилоидного поражения почек биопсия слизистой прямой кишки более информативна. При трактовке полученных данных следует иметь в виду, что отсутствие амилоидоза в слизистой десны и прямой кишки не исключает наличие отложений амилоида в ткани почек.
 Нефротический синдром (НС) является ведущим нефрологическим синдромом, свидетельствующим о высокой активности болезни и о необходимости соответствующей терапии.
Нефротический синдром (НС) является ведущим нефрологическим синдромом, свидетельствующим о высокой активности болезни и о необходимости соответствующей терапии.
 К признакам нефротического синдрома (НС) относятся: клубочковая высокая протеинурия (>3, 5 г/сут), отеки выраженные, нередко достигающие степени анасарки, гипопротеинемия общий белок крови ниже 60 г/л), гипоальбуминемия (альбумин крови 30 г/л), гиперхолестеринемия (холестерин крови выше 7, 8 ммоль/л и др. ) или 300 мг %), гиперлипопротеидемия, гипертриглицеридемия. Часто обнаруживается цилиндрурия, относительная плотность мочи высока.
К признакам нефротического синдрома (НС) относятся: клубочковая высокая протеинурия (>3, 5 г/сут), отеки выраженные, нередко достигающие степени анасарки, гипопротеинемия общий белок крови ниже 60 г/л), гипоальбуминемия (альбумин крови 30 г/л), гиперхолестеринемия (холестерин крови выше 7, 8 ммоль/л и др. ) или 300 мг %), гиперлипопротеидемия, гипертриглицеридемия. Часто обнаруживается цилиндрурия, относительная плотность мочи высока.
 Наиболее часто НС наблюдается при ГН с минимальными изменениями, мембранозной нефропатии, фокально-сегментарном гломерулосклерозе
Наиболее часто НС наблюдается при ГН с минимальными изменениями, мембранозной нефропатии, фокально-сегментарном гломерулосклерозе
 Даже просто дать определение ОПН – непростая задача. Приведенное нами: "ОПН – внезапно развившаяся обратимая почечная дисфункция" – далеко не идеально, о чем мы еще будем говорить. Не проще и с симптоматикой ОПН. Снижение количества мочи не может считаться признаком почечной дисфункции. Известно, что у взрослых нормальной концентрационной способностью количество мочи, необходимое для о экскреторной функции, за сутки составляет ~400 мл. У больных с сердечной недостато отеками и недостаточным потреблением белка за сутки может выделяться всего 200 -300 м отсутствии поражения почек . Повышение уровней мочевины и креатинина также не является патогномоничным признаком ОПН. Концентрация мочевины может быть повышена у больных с инфекциями, кровотечением, обезвоживанием, а креатинина – при большой мышечной массе или массивном повреждении мышечных тканей. Достоверным признаком ОПН служит неожиданно развившееся и, как правило, обратимое снижение клубочковой фильтрации. Понятно, что далеко не всегда есть время и возможность определять СКФ пациентов, зачастую находящихся в критическом состоянии. Поэтому, давая такое определение основной симптоматики ОПН, мы лишний раз подчеркиваем, что ни олигурия, ни азотемия как таковые не могут служить признаками ХПН. Эти симптомы надо рассматривать комплексно и ориентироваться скорее на их динамику, чем на абсолютные значения.
Даже просто дать определение ОПН – непростая задача. Приведенное нами: "ОПН – внезапно развившаяся обратимая почечная дисфункция" – далеко не идеально, о чем мы еще будем говорить. Не проще и с симптоматикой ОПН. Снижение количества мочи не может считаться признаком почечной дисфункции. Известно, что у взрослых нормальной концентрационной способностью количество мочи, необходимое для о экскреторной функции, за сутки составляет ~400 мл. У больных с сердечной недостато отеками и недостаточным потреблением белка за сутки может выделяться всего 200 -300 м отсутствии поражения почек . Повышение уровней мочевины и креатинина также не является патогномоничным признаком ОПН. Концентрация мочевины может быть повышена у больных с инфекциями, кровотечением, обезвоживанием, а креатинина – при большой мышечной массе или массивном повреждении мышечных тканей. Достоверным признаком ОПН служит неожиданно развившееся и, как правило, обратимое снижение клубочковой фильтрации. Понятно, что далеко не всегда есть время и возможность определять СКФ пациентов, зачастую находящихся в критическом состоянии. Поэтому, давая такое определение основной симптоматики ОПН, мы лишний раз подчеркиваем, что ни олигурия, ни азотемия как таковые не могут служить признаками ХПН. Эти симптомы надо рассматривать комплексно и ориентироваться скорее на их динамику, чем на абсолютные значения.
 Острый канальцевый некроз определяет развитие ОПН в большинстве случаев: с учетом ОПН, развившейся на фоне уже имеющейся хронической почечной недостаточности, его частота достигает 80%.
Острый канальцевый некроз определяет развитие ОПН в большинстве случаев: с учетом ОПН, развившейся на фоне уже имеющейся хронической почечной недостаточности, его частота достигает 80%.
 Общими словами – это неэффективность консервативной терапии в том ил ее звене. Если применение мочегонных не позволяет избавиться от гипергидратации, а наши меры по привлечению жидкости в кровеносное русло настолько его перегрузили, что больной находится в предотеке легких, надо начинать заместительную терапию. Если консервативная терапия, даже при наличии диуреза, не позволяет справиться с гиперкалиемией и уровень калия в плазме приближается к 6, надо начинать заместительную терапию. Декомпенсация КЩС с р. Н ниже 7, 15 -7, 1 также служит показанием к заместительной терапии. Выраженная азотемия, особенно с симптоматикой уремии – анорексией, тошнотой, рвотой, энцефалопатией, перикардитом, требует заместительной терапии. Необходимо учитывать и индивидуальные моменты, в том числе, как это ни печально, доступность заместительной терапии.
Общими словами – это неэффективность консервативной терапии в том ил ее звене. Если применение мочегонных не позволяет избавиться от гипергидратации, а наши меры по привлечению жидкости в кровеносное русло настолько его перегрузили, что больной находится в предотеке легких, надо начинать заместительную терапию. Если консервативная терапия, даже при наличии диуреза, не позволяет справиться с гиперкалиемией и уровень калия в плазме приближается к 6, надо начинать заместительную терапию. Декомпенсация КЩС с р. Н ниже 7, 15 -7, 1 также служит показанием к заместительной терапии. Выраженная азотемия, особенно с симптоматикой уремии – анорексией, тошнотой, рвотой, энцефалопатией, перикардитом, требует заместительной терапии. Необходимо учитывать и индивидуальные моменты, в том числе, как это ни печально, доступность заместительной терапии.
 Хроническая почечная недостаточность. (ХПН) – симптомо- комплекс, развивающийся в результате постепенной гибели нефронов при любом прогрессирующем заболевании почек. Почки обладают большими компенсаторными возможностями и даже утеря 50% из общего количества 2 млн. не сопровождается нарушением гомеостаза и клиническими проявлениями (свидетельством этому являются больные после односторонней нефрэктомии) и только при снижении клубочковой фильтрации до 30 -40 мл/мин (соответствует снижению численности нефронов < 30%) происходит задержка в организме креатинина, мочевины и других продуктов азотистого обмена и неазотистых веществ, элиминируемых в норме почкой, и повышение их концентрации в сыворотке.
Хроническая почечная недостаточность. (ХПН) – симптомо- комплекс, развивающийся в результате постепенной гибели нефронов при любом прогрессирующем заболевании почек. Почки обладают большими компенсаторными возможностями и даже утеря 50% из общего количества 2 млн. не сопровождается нарушением гомеостаза и клиническими проявлениями (свидетельством этому являются больные после односторонней нефрэктомии) и только при снижении клубочковой фильтрации до 30 -40 мл/мин (соответствует снижению численности нефронов < 30%) происходит задержка в организме креатинина, мочевины и других продуктов азотистого обмена и неазотистых веществ, элиминируемых в норме почкой, и повышение их концентрации в сыворотке.
 Выдающийся русский нефролог академик Е. М. Тареев подразделяет течение ХПН на 2 фазы – консервативную (креатинин сыворотки от 140 до 600 ммоль/л), когда возможно консервативное лечение больных, что является предметом этой лекции, и терминальную, когда необходимо переводить больного на заместительную почечную терапию.
Выдающийся русский нефролог академик Е. М. Тареев подразделяет течение ХПН на 2 фазы – консервативную (креатинин сыворотки от 140 до 600 ммоль/л), когда возможно консервативное лечение больных, что является предметом этой лекции, и терминальную, когда необходимо переводить больного на заместительную почечную терапию.
 При уремии в крови больных накапливается большое число различных веществ, но, если следовать научным критериям уремического токсина, основным уремическим токсином является паратгормон. Действительно, известно место его продукции в организме и расшифрована его структура, его содержание в сыворотке повышено уже на ранних стадиях ХПН (при клубочковой фильтрации 60 мл/мин), он усиливает резорбцию костной ткани, которая замещается соединительной (фиброзный остеит), а медикаментозное или хирургическое подавление вторичного гиперпаратиреоза улучшает состояние скелета.
При уремии в крови больных накапливается большое число различных веществ, но, если следовать научным критериям уремического токсина, основным уремическим токсином является паратгормон. Действительно, известно место его продукции в организме и расшифрована его структура, его содержание в сыворотке повышено уже на ранних стадиях ХПН (при клубочковой фильтрации 60 мл/мин), он усиливает резорбцию костной ткани, которая замещается соединительной (фиброзный остеит), а медикаментозное или хирургическое подавление вторичного гиперпаратиреоза улучшает состояние скелета.
 Морфологическим субстратом ХПН является гломерулосклероз и тубулоинтерстициальный склероз, одним из важнейших механизмов которого, считается повышение внутриклубочкового давления (внутриклубочковая гипертензия), повреждающая эндотелий капилляров и вызывающая каскад последующих функциональных и морфологических изменений
Морфологическим субстратом ХПН является гломерулосклероз и тубулоинтерстициальный склероз, одним из важнейших механизмов которого, считается повышение внутриклубочкового давления (внутриклубочковая гипертензия), повреждающая эндотелий капилляров и вызывающая каскад последующих функциональных и морфологических изменений

