Актуальность проблемы и цели в области профилактики, лечения

Актуальность проблемы и цели в области профилактики, лечения и борьбы с ТУБЕРКУЛЕЗОМ

Каждый год на Земле миллионы людей погибают от туберкулеза, несмотря на то, что для лечения больных уже в течение нескольких десятилетий существуют эффективные лекарства. Чтобы привлечь внимание к тому, что на большей части нашей планеты туберкулез продолжает оставаться «убийцей № 1» среди всех инфекционных заболеваний, ежегодно 24 марта проводится Всемирный день борьбы с туберкулезом. Туберкулез (от лат. tuberculum — бугорок) — волнообразно протекающая хроническая инфекционная болезнь, характеризующаяся различной, но преимущественно легочной локализацией, полиморфизмом клинических проявлений, интоксикацией и аллергизацией организма. Наряду с легочным туберкулезом возможно развитие и внелегочных форм, поскольку туберкулез способен поражать все органы и ткани человеческого организма, исключая только ногти и волосы.
Можно сказать, что в последние годы намного улучшилась ситуация с заболеваемостью в России. На протяжении пяти лет наблюдается уменьшение смертности от туберкулеза. Но все же картина очень печальна. Если рассматривать статистические данные по заболеваемости туберкулезом в России с 2005 по 2010 год – можно наблюдать следующую ситуацию: 1) За 2005 год новых больных туберкулезом - 119 026 человек. 2) За 2006 год новых больных туберкулезом - 117 146 человек. 3) За 2007 год новых больных туберкулезом - 118 367 человек. 4) За 2008 год новых больных туберкулезом -120 835 человек. 5) За 2009 год новых больных туберкулезом - 117 227 человек. 6) За 2010 год новых больных туберкулезом - 109 904 человек. Это данные официальной статистики (которые стоят на учете). Однако, общее количество больных гораздо больше.
Если провести анализ заболеваемости среди социальных групп населения, то можно сделать следующие выводы (в % от общего числа заболевших): 1) Заболеваемость туберкулезом среди работающих граждан -27,7%. 2) Заболеваемость туберкулезом среди неработающих граждан -52,8%. 3) Заболеваемость туберкулезом среди школьников- 2,5%. 4) Заболеваемость туберкулезом среди студентов - 2,4%. 5) Заболеваемость туберкулезом среди дошкольников - 1,6%. 6) Заболеваемость туберкулезом среди инвалидов - 5,4%. 7) Заболеваемость туберкулезом среди пенсионеров - 7,6%. Следует отметить, что организм человека восприимчив к туберкулезу по разному. Все зависит от возраста, состояния иммунитета и многих других факторов. По статистике риск заболеть туберкулезом у мужчины в 2,5 раза больше, чем женщине и на это влияют много факторов. В данный момент примерно 70% новых случаев болезни выявляют у мужчин. По возрастным параметрам риск заболеть этой болезнью выше с 24 лет по 44 лет у мужчин. У женщин опасный возраст это от 25 лет до 34 лет.

В 2012 г. в России было выявлено 240 100 больных туберкулезом, из них 33 700 тысячи — с множественной лекарственной устойчивостью возбудителя туберкулеза. В 2013 г. было выявлено 226 000 и 34 800, соответственно
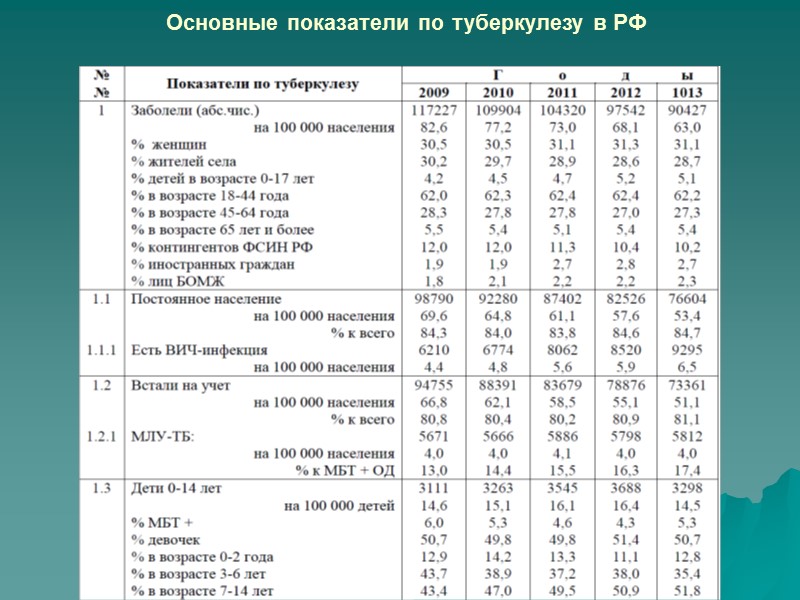
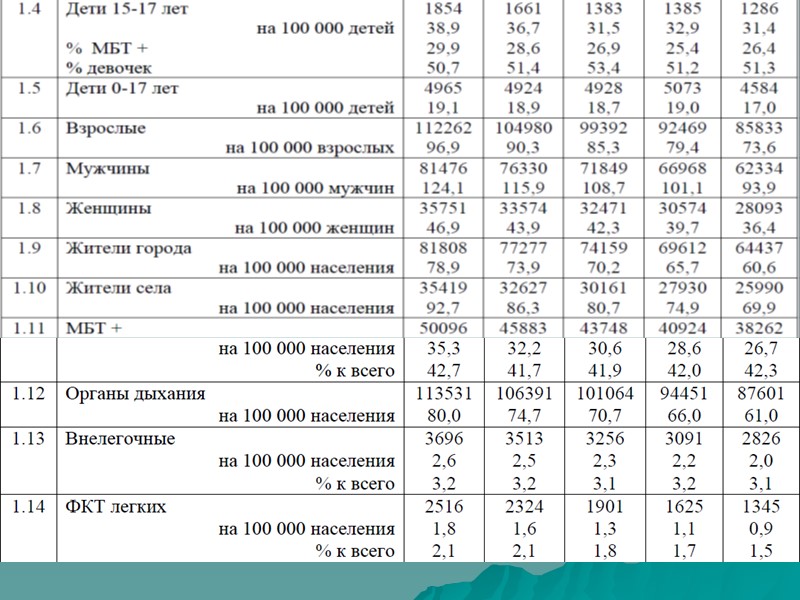
В 2013 году по сравнению с 2012 годом улучшились следующие показа- тели по туберкулезу -- общая заболеваемость туберкулезом – снижение на 7,5% (с 68,1 до 63,0 на 100 000 населения), с 2008 год, когда отмечался пик показателя (85,1 на 100 000 населения), – снижение составило 26,0%. Заболевают туберкулезом преимущественно лица в возрасте 18-44 года (2013 год – 62,2%). Доля лиц, на- ходящихся в учреждениях ФСИН РФ, в структуре заболевших составила в 2013 году 10,2%. Мужчины составили 68,9% заболевших. Иностранные граждане (2,7%) и лица БОМЖ (2,3%) существенно не повлияли на показатель заболе- ваемости туберкулезом. Сельские жители составляют в 2013 году 28,7% от всех впервые заболевших больных туберкулезом; -- заболеваемость туберкулезом постоянного населения (84,7% от общего числа впервые заболевших туберкулезом в 2013 году) – снижение на 7,3% (с 57,6 до 53,4 на 100 000 населения). Среди постоянных жителей 12,1% больных имели ВИЧ-инфекцию. Растет показатель заболеваемости туберкулезом при сочетании с ВИЧ-инфекцией среди постоянного населения России: 2009 год – 4,4; 2012 год – 5,9; 2013 год – 6,5 на 100 000 населения; -- заболеваемость туберкулезом детей в возрасте 0-14 лет уменьшилась впервые после 2009 года на 11,6% (с 16,4 до 14,5 на 100 000 детей). Среди детей 0-14 лет преобладают лица в возрасте 7-14 лет (51,8%) и 3-6 лет (35,4%); дети раннего возраста (0-2 года) составили в 2013 году 12,8%; -- заболеваемость туберкулезом детей в возрасте 15-17 лет также уменьши- лась – на 4,6% (с 32,9 до 31,4 на 100 000 детей);

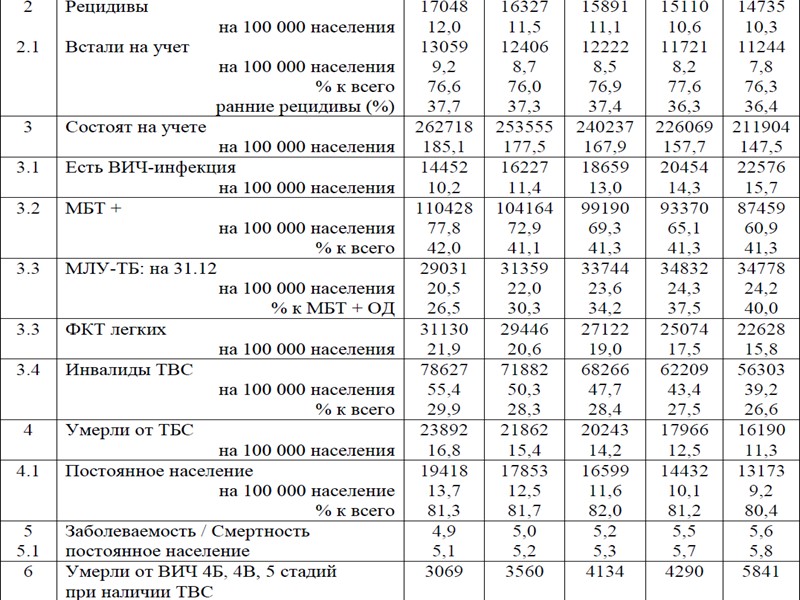
-- показатель рецидивов туберкулеза снизился на 2,8% (с 10,6 до 10,3 на 100 000 населения). Среди вставших на учет больных преобладают поздние рецидивы (2013 год – 63,6%), которые в большинстве случаев являются новым заболеванием, не связанным с первичным туберкулезным процессом; -- общая распространенность туберкулеза (на конец года) – снижение на 6,5% (с 157,7 до 147,5 на 100 000 населения). Среди больных туберкулезом, со- стоявших на диспансерном противотуберкулезном учете на конец 2013 года, 10,7% больных имели ВИЧ-инфекцию. Распространенность больных туберкулезом в сочетании с ВИЧ-инфекцией постоянно растет: 2009 год – 10,2; 2012 год – 14,3; 2013 год – 15,7 на 100 000 населения; -- распространенность туберкулеза с бактериовыделением – снизилась на 6,5% (с 65,1 до 60,9 на 100 000 населения), а с 2005 года (86,4 на 100 000 населения) – на 29,5%. -- распространенность наиболее тяжелой и эпидемиологически опасной формы – фиброзно-кавернозного туберкулеза легких – снизилась на 9,7% (с 17,5 до 15,8 на 100 000 населения), а с 2005 года (24,8 на 100 000 населения) – на 36,3%; -- общая инвалидность по причине туберкулеза – снижение на 9,7% (с 43,4 до 39,2 на 100 000 населения); а с 2006 года, когда отмечался пик показателя (68,2 на 100 000 населения), – снижение инвалидности по туберкулезу составило 42,5%; -- общая смертность от туберкулеза – снижение на 9,6% (с 12,5 до 11,3 на 100 000 населения), а с 2005 год, когда отмечался пик показателя (22,6 на 100 000 населения), – смертность от туберкулеза снизилась на 50,0%;

-- смертность от туберкулеза постоянного населения – снижение на 8,9% (с 10,1 до 9,2 на 100 000 населения). В стационаре в 2013 году умерло 71,4% больных, умерших от туберкулеза и состоявших на учете (2012 год – 70,9%). Среди умерших бактериовыделение имели 76,9% больных (2012 год – 79,0%), МЛУ-ТБ – 36,0% (2012 год – 33,9%). Выросло соотношение «заболеваемость туберкулезом / смертность от туберкулеза» с 3,7 в 2005 году до 5,6 в 2013 году; а среди постоянного населения – с 4,0 до 5,8. Наблюдается рост общей летальности состоявших на учете больных туберкулезом: 2012 год – 11,6%; 2013 год – 12,0%. При этом в структуре летальности сокращается доля больных, причиной смерти которых был туберкулез: 2005 год – 59,6%; 2012 год – 49,2%; 2013 год – 46,4%. Среди состоявших на учете, умерших от туберкулеза, сокращается число больных, которые имели ВИЧ-инфекцию: 2009 год – 1 148 чел., 2012 год – 1 152 чел., 2013 год – 918 чел. Одновременно растет число больных туберкулезом, которые имели ВИЧ-инфекцию и умерли от других причин: 2009 год – 2 562 чел., 2012 год – 4 140 чел., 2013 год – 4 917 чел. Всего от ВИЧ-инфекции в стадиях 4Б, 4В и 5 умерли больные, имевшие микобактериальную инфекцию: 2005 год – 3 069 чел., 2012 год – 4 290 чел., 2013 год – 5 841 чел. Если сложить умерших от туберкулеза (Росстат) и умерших от ВИЧ- инфекции в стадиях 4Б, 4В и 5 при наличии туберкулеза, а затем пересчитать полученные данные на 100 000 населения, то получится, что с 2005 года по 2012 год отмечалось ежегодное снижение данного показателя (с 23,4 до 15,5 на 100 000 населения). В 2013 году показатель практически не изменился (15,4), а в последующем он может нарастать. Снижение смертности от туберкулеза в 2013 году произошло за счет увеличения регистрации смертности от ВИЧ-инфекции больных туберкулезом.

Доля туберкулеза, как причины смерти, в структуре смертности населения России от инфекционных и паразитарных болезней сокращается: 2005 год – 82,8%; 2012 год – 56,0%, 2013 год – 50,9%. Доля туберкулеза, как причины смерти, в структуре смертности населения России от всех причин также сокращается: 2005 год – 1,40%; 2012 год – 0,94%; 2013 год – 0,86%. Одновременно растет доля больных, умерших от ВИЧ-инфекции. Летальность в стационаре при туберкулезе органов дыхания составила в 2013 году 6,0% (2012 год – 6,4%). Вскрытие проведено в 73,6% случаев смерти (2012 год – 69,9%). Расхождение диагноза отмечено в 3,8% случаев (2012 год – 3,3%). Среди впервые выявленных больных туберкулезом (2013 год) высока доля иностранных граждан в городах Москва (13,8%) и Санкт-Петербург (18,1%), Калужской (17,7%) области; лиц БОМЖ – в городе Москве (6,2%), Астраханской (5,3%), Новгородской (6,6%) и Саратовской (5,2%) областях; заключенных и подследственных – во Владимирской (31,2%) области, республиках Коми (23,0%) и Мордовия (29,8%).

Основные показатели по туберкулезу в РФ



Показатели по профилактике и выявлению туберкулеза в РФ

Основные показатели по туберкулезу (на 100 000 населения) по Федеральным округам РФ

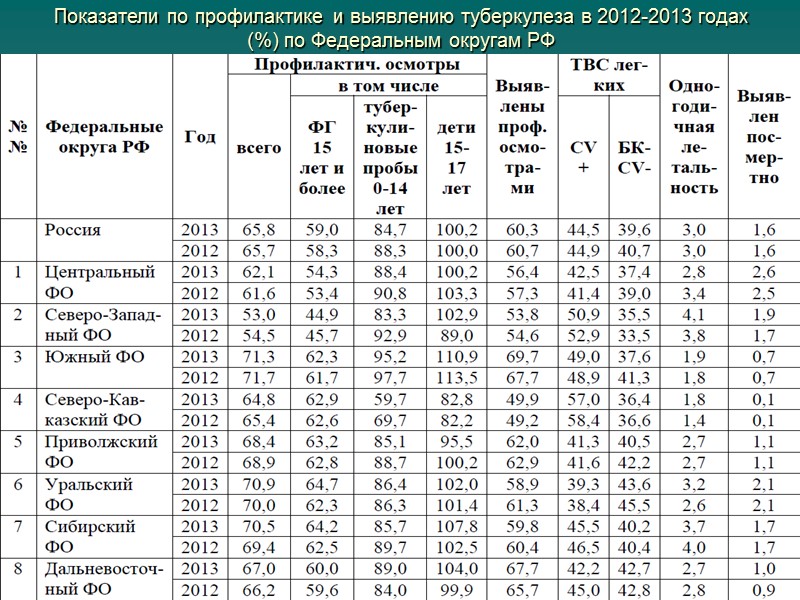
Показатели по профилактике и выявлению туберкулеза в 2012-2013 годах (%) по Федеральным округам РФ

Показатели по лечению и диспансерному наблюдению за больными туберкулезом в 2012-2013 годах (%) по Федеральным округам РФ

КОМПЛЕКСНОЕ ЛЕЧЕНИЕ И ПРОФИЛАКТИКА, ОРИЕНТИРОВАННЫЕ НА ПАЦИЕНТА Усиление и расширение основных функций программ борьбы с туберкулезом. Первый базовый элемент деятельности касается ориентированных на пациента мер вмешательства, необходимых для лечения и профилактики туберкулеза. Национальная программа борьбы с туберкулезом или эквивалентная программа должны тесно взаимодействовать и координировать свою деятельность с другими программами общественного здравоохранения, программами социальной поддержки, государственными и частными провайдерами медицинской помощи, неправительственными организациями, организациями гражданского общества, местными сообществами и ассоциациями пациентов, что позволит обеспечить предоставление высококачественного, комплексного и ориентированного на пациента лечения и профилактики в рамках всей системы здравоохранения. Первый базовый элемент деятельности призван помочь странам двигаться вперед, переходя от предыдущих стратегий к новым стратегиям и технологиям для обеспечения всеобщего доступа к тестированию на лекарственную чувствительность; расширять службы по ведению туберкулеза у детей; предоставлять дополнительные услуги по оказанию помощи на местах для недостаточно обслуживаемых и уязвимых групп населения; и проводить систематический скрининг и профилактическое лечение соответствующих групп повышенного риска. Вся эта деятельность должна проводиться в партнерстве с соответствующими заинтересованными сторонами. Особую помощь в повышении качества предоставляемой помощи при туберкулезе, включая материально-техническое обеспечение и эпиднадзор, может оказать использование инновационных информационных и коммуникационных технологий в области здравоохранения (электронное здравоохранение и мобильное здравоохранение).

Ранняя диагностика туберкулеза, включая всеобщее тестирование на лекарственную чувствительность, и систематический скрининг лиц, находившихся в контакте, и групп повышенного риска 1. Обеспечение ранней диагностики туберкулеза. По имеющимся оценкам, в настоящее время национальные программы борьбы с туберкулезом получают уведомления и предоставляют данные в ВОЗ лишь о двух третях случаях заболевания туберкулезом в мире. Обеспечение всеобщего доступа к ранней и точной диагностике туберкулеза потребует усиления и расширения сети диагностических служб, обеспечивающих доступ к новым молекулярным тестам; проведения информационно-просветительной работы для того, чтобы побудить людей с симптомами туберкулеза обратиться за помощью; взаимодействия всех провайдеров медицинской помощи для предоставления услуг; устранения барьеров, препятствующих обращению людей за помощью; и систематического скрининга определенных групп высокого риска. Хотя наиболее часто используемый в настоящее время тест на туберкулез – микроскопическое исследование мокроты – является малозатратным методом для постановки конкретного диагноза, его чувствительность является в значительной степени низкой. В результате этого службы здравоохранения могут «упустить» многих больных туберкулезом или выявить их только на поздней стадии заболевания. Проведение скрининга только на наличие симптомов может быть недостаточно; дополнительные средства скрининга, такие как рентгенография грудной клетки, могут способствовать направлению больных в специализированные учреждения для диагностики бактериологически отрицательного туберкулеза, внелегочного туберкулеза и туберкулеза у детей. 2. Выявление всех случаев лекарственно устойчивого туберкулеза. Диагностика лекарственной устойчивости остается особенно сложной задачей для лабораторных систем во многих странах с низким и средним уровнями доходов. Возможности диагностики лекарственно устойчивого туберкулеза являются ограниченными во многих местах, где они крайне необходимы. Тестирование в лаборатории для подтверждения заболевания проводится в отношении лишь небольшой доли предполагаемых случаев лекарственного-устойчивого туберкулеза. Для достижения дальнейшего прогресса в оказании помощи при туберкулезе и борьбе с ним необходимы адекватные возможности диагностики всех случаев лекарственно- устойчивого туберкулеза.

3. Ввод в действие новых диагностических средств. Широкое внедрение новых платформ тестирования для молекулярной диагностики позволит ставить точный диагноз туберкулеза и лекарственной устойчивости на ранней стадии. Это может помочь в диагностике туберкулеза на более ранних стадиях и проведении своевременного лечения, что может способствовать снижению распространенности заболевания и смертности, а также предупреждению неблагоприятных последствий этой болезни. Внедрение новых средств молекулярной диагностики потребует изменения политики в отношении диагностики и обучения персонала на всех уровнях. Более чувствительные и быстрые диагностические тесты позволят увеличить число пациентов с достоверным диагнозом. Такое увеличение рабочей нагрузки потребует привлечения дополнительных кадровых и финансовых ресурсов. 4. Проведение систематического скрининга на туберкулез в определенных группах высокого риска. Бремя невыявленного туберкулеза во многих местах, особенно в группах высокого риска, велико. Среди лиц с низким уровнем доступа к службам здравоохранения возможны длительные задержки с постановкой диагноза туберкулеза и началом надлежащего лечения. Многие люди с активной формой туберкулеза не испытывают типичных симптомов на ранних стадиях заболевания. Эти люди могут не обращаться достаточно своевременно за медицинской помощью, а в случае их обращения они могут не направляться на тестирование в отношении туберкулеза. Выявление групп высокого риска и проведение тщательно спланированного систематического скрининга на активную форму заболевания может улучшить показатели раннего выявления заболевания. Ранняя диагностика помогает снизить риски распространения туберкулеза, неблагоприятных исходов лечения, нежелательных последствий для здоровья, а также неблагоприятных социально-экономических последствий этой болезни. Лица, находившиеся в контакте с больными туберкулезом, особенно дети в возрасте до пяти лет, люди, живущие с ВИЧ, и рабочие, подвергающиеся воздействию силикатной пыли, должны всегда проходить скрининг на активный туберкулез. Следует выявлять и рассматривать возможность проведения в приоритетном порядке скрининга других групп риска на основании национальных и местных данных эпидемиологических исследований в отношении туберкулеза, потенциала систем здравоохранения, исходя из наличия ресурсов, а также возможностей обеспечения охвата выявленных групп риска. Стратегия проведения скрининга должна постоянно изучаться и оцениваться для пересмотра приоритетности групп риска, пересмотра подходов к проведению скрининга и, если это целесообразно, прекращения скрининга. Стратегии проведения скрининга должны следовать установленным этическим принципам в отношении скрининга инфекционных заболеваний, должны обеспечивать защиту прав человека и сводить к минимуму риск ощущения дискомфорта, боли, стигматизации и дискриминации.
107-samyy_vaghnyy_dokument.ppt
- Количество слайдов: 22

